
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Ογκογόνος τύπος HPV 16: πώς εκδηλώνεται, θεραπεία με φάρμακα και λαϊκές θεραπείες
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 06.07.2025
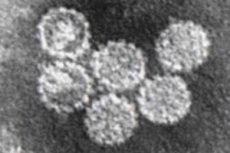
Και τα εκατόν πενήντα στελέχη του ιού των ανθρώπινων θηλωμάτων (HPV) έχουν ψηφιακή ονομασία. Εάν τα περισσότερα από αυτά προκαλούν την ανάπτυξη κονδυλωμάτων σε διαφορετικά μέρη του σώματος και ανήκουν στους ορότυπους HPV χαμηλού κινδύνου κακοήθειας, τότε ο HPV τύπου 16 (και περισσότερα από δώδεκα στελέχη) θεωρείται καρκινογόνος και ορίζεται ως ορότυπος υψηλού κινδύνου.
Δομή HPV τύπου 16
Το εικοσαεδρικό νουκλεοκαψίδιο του ιού των θηλωμάτων περιέχει θραύσματα δίκλωνου DNA, για την αντιγραφή του οποίου χρειάζεται ξένες πρωτεΐνες. Ο HPV αποκτά πρόσβαση σε αυτά διεισδύοντας στα ανθρώπινα κύτταρα μέσω ενδοκυττάρωσης του κυτταρικού υποδοχέα και σχηματίζει το κέλυφός του από πρωτεΐνες κυτταρικών μεμβρανών. Ταυτόχρονα, ο ιός τύπου 16 χαρακτηρίζεται από ενσωμάτωση στο κυτταρικό γονιδίωμα και η διείσδυση στον πυρήνα του είναι απαραίτητη προϋπόθεση για την αντιγραφή. Αλλά εάν η ανοσία ενός ατόμου είναι αρκετά ισχυρή, ο ιός παραμένει στο κύτταρο στην λεγόμενη επισωμική μορφή.
Η αναπαραγωγή του HPV 16 συμβαίνει στην επιδερμίδα, πιο συγκεκριμένα, στα βασικά κύτταρα του στρωματοποιημένου πλακώδους επιθηλίου της κεράτινης στιβάδας του δέρματος και στα κύτταρα του πλακώδους μη κερατινοποιητικού επιθηλίου των βλεννογόνων, στα οποία συμβαίνει συνεχώς η διαδικασία της κυτταρικής μίτωσης και μετανάστευσης. Προφανώς, ένας ευνοϊκός παράγοντας για αυτόν τον ιό είναι επίσης η χαλαρότερη μεσοκυττάρια μήτρα του επιθηλίου των γεννητικών οργάνων, του περινέου και της περιπρωκτικής περιοχής, καθώς και η τοπική αυξημένη υγρασία.
Επιπλέον, τα κύτταρα του επιφανειακού επιθηλίου των ενδεικνυόμενων περιοχών συχνά υπόκεινται σε μικροτραύματα (εκδορές) και πολλοί ειδικοί είναι βέβαιοι ότι η βλάβη από τον HPV 16 και η ενεργοποίησή του συμβαίνουν μόνο όταν έχει υποστεί βλάβη το επιθηλιακό φράγμα. Επιπλέον, όντας μια ευκαιριακή λοίμωξη, ο HPV εκμεταλλεύεται το γεγονός ότι η κυτταρική ανοσία μπορεί να αποδυναμωθεί σημαντικά από βακτήρια που συχνά υπάρχουν στην πρωκτογεννητική περιοχή, ιδιαίτερα όταν συνδυάζονται χλαμύδια ή ουρεόπλασμα και HPV 16, καθώς και άλλες ιογενείς λοιμώξεις, όπως οι ιοί έρπητα.
Η παθογένεση κακοήθειας που προκαλείται από τον ιό HPV συνίσταται στην αλληλεπίδραση των πρωτογενών ιικών ογκοπρωτεΐνων Ε6 και Ε7 με τους πυρήνες των αντιογκογονικών κυττάρων (πρωτεΐνες καταστολής όγκων p53 και pRb), η οποία προκαλεί την αποικοδόμηση αυτών των κυττάρων και τη διακοπή της προστατευτικής τους λειτουργίας. Στη συνέχεια ξεκινά η νεοπλασματική διαδικασία: ο κυτταρικός κύκλος αλλάζει, ο έλεγχος της κυτταρικής ανάπτυξης χάνεται, ο ρυθμός πολλαπλασιασμού τους αυξάνεται και εμφανίζονται μεταλλάξεις στις κυτταρικές δομές. Τελικά, αυτό οδηγεί στην ανάπτυξη δυσπλασίας ή όγκου.
Παθογένεση
Ο HPV είναι ένας επιθηλιοτροπικός ιός DNA άμεσης δράσης, δηλαδή, όταν διεισδύει σε ένα επιθηλιακό ή βλεννογόνο κύτταρο, το ιικό σωματίδιο ενσωματώνεται στο γονιδίωμα του ανθρώπινου κυττάρου και συνδυάζεται με αυτό, σχηματίζοντας μια ειδική λανθάνουσα μορφή. Σε αυτή τη μορφή, μπορεί να παραμείνει στα κύτταρα για πολύ μεγάλο χρονικό διάστημα χωρίς να προκαλέσει συμπτώματα (για περισσότερες λεπτομέρειες, βλ. παρακάτω - στην ενότητα Παθογένεση).
Η λοίμωξη από τον ιό HPV είναι πολύ συχνή, αλλά στο 80-90% των ανθρώπων το ανοσοποιητικό σύστημα είναι σε θέση να το αντιμετωπίσει μόνο του και ένα άτομο μπορεί να μην υποψιάζεται καν ότι έχει μολυνθεί με αυτόν τον ιό.
Μερικές φορές όμως ο ιός αποκαλύπτει την παρουσία του ανοιχτά. Περισσότερα από 30 στελέχη επηρεάζουν τους βλεννογόνους του ουρογεννητικού συστήματος και την επιδερμίδα της πρωκτογεννητικής περιοχής. Έτσι, οι ορότυποι χαμηλού κινδύνου (HPV 6, 11, 42, 43 και 44) μπορούν να προκαλέσουν κονδυλώματα των γεννητικών οργάνων, που συχνά επηρεάζουν την περιπρωκτική περιοχή. Μπορούν επίσης να προκαλέσουν την ανάπτυξη αναπνευστικής θηλωμάτωσης. Και οι ορότυποι υψηλότερου κινδύνου - HPV 16, 18, 31, 45 - σχετίζονται με αλλοιώσεις του τραχήλου της μήτρας με υψηλή πιθανότητα εξέλιξης σε καρκίνο του τραχήλου της μήτρας.
Επομένως, ο τρόπος μετάδοσης του HPV 16 είναι σαφής: μεταδίδεται σεξουαλικά, δηλαδή σεξουαλικά (συμπεριλαμβανομένων όλων των τύπων σεξουαλικών επαφών). Επιπλέον, ο λανθάνων HPV, ακόμη και χωρίς εξωτερικά σημάδια, μεταδίδεται επίσης σε έναν σεξουαλικό σύντροφο. Και το σεξ χωρίς προφυλάξεις αυξάνει την πιθανότητα μόλυνσης κατά 75%. Κατά κανόνα, τα δύο τρίτα των ατόμων που έχουν σεξουαλική επαφή με έναν σύντροφο που έχει μολυνθεί με τον ιό των θηλωμάτων μπορεί να αναπτύξουν κονδυλώματα των γεννητικών οργάνων εντός δύο έως τριών μηνών.
Πώς μεταδίδεται ο ιός HPV 16;
Αν και η σεξουαλική επαφή δεν είναι ο μόνος τρόπος μετάδοσης του ιού HPV: όλοι οι ορότυποί του είναι εξαιρετικά μεταδοτικοί και μπορούν να μεταδοθούν μέσω επαφής με μολυσμένες βλεννογόνους ή δέρμα. Πιθανώς, η λοίμωξη μπορεί να εξαπλωθεί από το ένα μέρος του σώματος στο άλλο: οι γυναικολόγοι πιστεύουν ότι ο ιός μπορεί πρώτα να επηρεάσει τον τράχηλο και στη συνέχεια να εξαπλωθεί στον κόλπο και το αιδοίο.
Ένα φυσικό ερώτημα προκύπτει: μεταδίδεται ο HPV 16 μέσω του σάλιου; Οι ιοί που σχετίζονται με καλοήθεις και κακοήθεις αλλοιώσεις του δέρματος και των βλεννογόνων προκαλούν θηλώματα της στοματικής κοιλότητας και σε τουλάχιστον 90% των περιπτώσεων, ο HPV τύπου 16 εμπλέκεται στην ανάπτυξη του καρκίνου του στοματοφάρυγγα - πλακώδους κυτταρικού καρκινώματος του λαιμού. Έτσι, οι ιολόγοι πιστεύουν ότι το σάλιο μπορεί να παίξει κάποιο ρόλο στη μετάδοση της λοίμωξης. Αν και ειδικοί από την Αμερικανική Αντικαρκινική Εταιρεία ισχυρίζονται ότι αυτός ο ιός δεν μεταδίδεται μέσω βιολογικών υγρών.
Οι κύριοι παράγοντες κινδύνου για τη μόλυνση από τον ιό HPV 16 περιλαμβάνουν την εξασθενημένη ανοσία, την πρώιμη έναρξη σεξουαλικής δραστηριότητας, τους πολλαπλούς σεξουαλικούς συντρόφους, το μειωμένο pH (οξίνιση) του σώματος και την παρουσία φλεγμονωδών ασθενειών της γεννητικής περιοχής. Το κάπνισμα και η μακροχρόνια χρήση από του στόματος αντισυλληπτικών μειώνουν επίσης την αντοχή στους ιούς των θηλωμάτων.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Περίοδος επώασης
Η περίοδος επώασης μετά τη μόλυνση με δερματοτροπικούς ορότυπους HPV – με εκδήλωση ως θηλώματα ή κονδυλώματα των γεννητικών οργάνων – ποικίλλει από αρκετές εβδομάδες έως ένα έτος. Ωστόσο, τα περισσότερα κονδυλώματα εμφανίζονται μετά από δύο έως τρεις μήνες.
Με τους ογκογενείς ιούς των θηλωμάτων, όλα είναι πολύ πιο περίπλοκα. Η περίοδος επώασης για τον HPV 16 - για να αρχίσουν να εμφανίζονται σημάδια κακοήθους μετασχηματισμού των κυττάρων του τραχήλου της μήτρας - είναι αρκετά μεγάλη. Μελέτες έχουν δείξει ότι η μέση περίοδος επώασης από τον αρχικά ανιχνευμένο HPV 16 έως τη διαγνωσμένη χαμηλής διαφοροποίησης δυσπλασία (ενδοεπιθηλιακή νεοπλασία) του τραχήλου της μήτρας είναι 5 χρόνια και έως το καρκίνωμα του τραχήλου της μήτρας in situ - 12-15 χρόνια.
Πιστεύεται ότι αυτός ο ιός μπορεί να παραμείνει σε λανθάνουσα ή επίμονη κατάσταση ακόμη περισσότερο, γεγονός που αυξάνει την πιθανότητα μόλυνσης των σεξουαλικών συντρόφων καθ 'όλη τη διάρκεια της ζωής τους. Και το πόσο καιρό ζουν οι άνθρωποι με τον HPV 16 εξαρτάται από το αν εκδηλώνεται, προκαλώντας την ανάπτυξη καρκίνου ή όχι. Αλλά η ίδια η παρουσία αυτού του ιού - με ασυμπτωματική ή υποκλινική ύπαρξη στο σώμα - δεν επηρεάζει το προσδόκιμο ζωής με κανέναν τρόπο.
Είναι σημαντικό να έχουμε κατά νου την ευρέως διαδεδομένη λανθάνουσα μεταφορά του HPV 16, η οποία μπορεί να ανιχνευθεί μόνο με μερική γονοτύπηση χρησιμοποιώντας αλυσιδωτή αντίδραση πολυμεράσης - όταν ο ασθενής κάνει τεστ ΣΜΝ. Σε τέτοιες περιπτώσεις, σύμφωνα με αρκετές ξένες μελέτες, το θετικό αποτέλεσμα της ασυμπτωματικής παρουσίας του ιού μπορεί να είναι 27-44%.
Επιδημιολογία
Σύμφωνα με ορισμένες εκτιμήσεις, το 50 έως 80% των ανδρών και των γυναικών σε σεξουαλικά ενεργή ηλικία θα μολυνθούν με τον ιό HPV αργά ή γρήγορα...
Σύμφωνα με τα τελευταία στοιχεία του ΠΟΥ, τα δύο τρίτα όλων των περιπτώσεων προκαρκινικών παθολογικών καταστάσεων και καρκίνου του τραχήλου της μήτρας προκαλούνται από τους τύπους HPV 16 και 18. Και ειδικοί από την Αμερικανική Αντικαρκινική Εταιρεία λένε ότι αυτός ο τύπος ιού ανιχνεύεται στο 90% των ασθενών με αυτή τη διάγνωση.
Τα στατιστικά στοιχεία του CDC παρέχουν τα ακόλουθα επίσημα στοιχεία: στις Ηνωμένες Πολιτείες, 6,2 εκατομμύρια νέες μολύνσεις με όλους τους τύπους HPV εμφανίζονται ετησίως. Σήμερα, 79 εκατομμύρια Αμερικανοί έχουν μολυνθεί από τον ιό των θηλωμάτων, εκ των οποίων 20 εκατομμύρια έχουν μολυνθεί με τον ιό HPV 16, και αυτοί είναι άτομα αναπαραγωγικής ηλικίας. Έως και 20% των ασθενών με κονδυλώματα των γεννητικών οργάνων έχουν άλλα σεξουαλικώς μεταδιδόμενα νοσήματα.
Η συχνότητα εμφάνισης του ιού HPV 16 στις γυναίκες (περίπου 18%) είναι διπλάσια από ό,τι στους άνδρες (8%).
Σύμφωνα με το Journal of Virology, περίπου 12.000 Αμερικανοί ηλικίας 15 έως 24 ετών μολύνονται με τον ιό HPV κάθε μέρα. Από αυτούς, περίπου το 0,1% είναι HPV τύπου 16.
Επίσης, αυτός ο ιός (σε συνδυασμό με τον HPV 31) σε 23-25% των περιπτώσεων αποτελεί έναυσμα για ένα υποσύνολο πλακωδών καρκινωμάτων του στόματος και του φάρυγγα.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
Συμπτώματα
Εάν ο ιός των θηλωμάτων δεν εκδηλώνεται στους περισσότερους ανθρώπους, τότε δεν υπάρχουν συμπτώματα του HPV 16. Όταν ενεργοποιείται μια επίμονη λοίμωξη, τα πρώτα σημάδια της μοιάζουν συχνότερα με καλοήθη επιθηλιακή νεοπλασία - θηλώματα και κονδυλώματα. Τα μυτερά κονδυλώματα διαφορετικών μεγεθών και σχημάτων στις γυναίκες μπορούν να εμφανιστούν στα εξωτερικά γεννητικά όργανα, στον κόλπο, στον τράχηλο, στο περίνεο, έξω και μέσα στον πρωκτό.
Ασθένειες που προκαλούνται από τον ιό HPV 16
Οι γυναικολόγοι εφιστούν την προσοχή των ασθενών τους στο γεγονός ότι οποιαδήποτε έκκριση με HPV 16 στις γυναίκες εμφανίζεται μόνο σε περιπτώσεις ενεργοποίησης και ανάπτυξης ασθενειών (βλ. παρακάτω) και η φύση της έκκρισης εξαρτάται από πολλούς πρόσθετους παράγοντες. Και μια λανθάνουσα λοίμωξη δεν οδηγεί ποτέ στην εμφάνιση παθολογικών κολπικών εκκρίσεων.
Εντοπισμός των μυτερών κονδυλωμάτων στους άνδρες: στην ακροποσθία και την κεφαλή του πέους, στο όσχεο, στην ουρήθρα, γύρω και μέσα στον πρωκτό. Τα κονδυλώματα μπορούν επίσης να εμφανιστούν στον βλεννογόνο της στοματικής κοιλότητας, του ρινοφάρυγγα ή του λάρυγγα.
Οι συνέπειες και οι επιπλοκές του HPV 16 στην κλινική πράξη ορίζονται ως ασθένειες που προκαλούνται από τον HPV 16. Και αυτό αντιστοιχεί στις παθογενετικές αρχές της ιατρικής. Επιπλέον, η σεξουαλική ζωή με HPV 16 τόσο στις γυναίκες όσο και στους άνδρες είναι συχνά δύσκολη και μπορεί να διακοπεί λόγω σοβαρών προβλημάτων υγείας.
Έτσι, ο HPV 16 στις γυναίκες μπορεί να οδηγήσει στην ανάπτυξη τέτοιων παθολογιών όπως:
- διάβρωση του τραχήλου της μήτρας;
- ενδοτραχηλίτιδα;
- δυσπλασία του τραχήλου της μήτρας;
- καρκίνος του τραχήλου της μήτρας;
- καρκίνος του αιδοίου;
- καρκίνος του κόλπου;
- καρκίνος του πρωκτού (συχνότερα εμφανίζεται σε άτομα που έχουν μολυνθεί από τον ιό HIV)
- λευκοπλακία της στοματικής κοιλότητας (συμπεριλαμβανομένης της πολλαπλασιαστικής λευκοπλακίας με μυρμηγκιές).
- πλακώδες καρκίνωμα του λαιμού (καρκίνος του στοματοφάρυγγα).
Ο HPV 16 στους άνδρες μπορεί να προκαλέσει την ανάπτυξη:
- ουρογεννητικά και πρωκτικά θηλώματα.
- κονδύλωμα του ορθού.
- πλακώδες κυτταρικό καρκίνωμα του πέους.
- καρκίνωμα του πέους με μυρμηγκιές (ακανθώδες).
- καρκίνος του δέρματος του πέους - νόσος Bowen;
- ερυθροπλασία του Queyrat;
- καρκίνος του πλακώδους κυττάρου του πρωκτού (μεταξύ των ασθενών με αυτή την ογκολογική ασθένεια, ο μεγαλύτερος αριθμός είναι άτομα με σύνδρομο ανοσοανεπάρκειας και ομοφυλόφιλοι).
Επίσης, μία από τις πιο συχνές αλλοιώσεις του HPV 16 στους άνδρες είναι οι όγκοι που εμφανίζονται στη ρίζα της γλώσσας, στο οπίσθιο τοίχωμα του λάρυγγα και στις αμυγδαλές του φάρυγγα.
Ο ιός HPV 16 στα παιδιά εμφανίζεται ως αποτέλεσμα μετάδοσης από τη μητέρα κατά τον τοκετό, αλλά η ανάπτυξη συναφών γεννητικών ασθενειών είναι σπάνια. Ωστόσο, η απουσία οποιωνδήποτε σημείων δεν αποκλείει την ασυμπτωματική λανθάνουσα λοίμωξη, καθώς ο ιός μπορεί να κρυφτεί για δεκαετίες.
Τις περισσότερες φορές, η ήττα αυτού του τύπου HPV των βλεννογόνων των νεογνών εκδηλώνεται ως θηλώματα στην τραχεία, τους βρόγχους και τους πνεύμονες - αναπνευστική θηλωμάτωση. Αυτά τα θηλώματα μπορούν επίσης να αναπτυχθούν στις φωνητικές χορδές, προκαλώντας λαρυγγική θηλωμάτωση.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
HPV 16 και εγκυμοσύνη
Η λοίμωξη από τον ιό HPV δεν μειώνει τη γονιμότητα και δεν επηρεάζει άμεσα την ικανότητα σύλληψης και οι γυναικολόγοι δίνουν καταφατική απάντηση στο ερώτημα εάν είναι δυνατόν να μείνετε έγκυος με τον ιό HPV 16.
Είναι αλήθεια ότι όταν μια ιογενής λοίμωξη προκαλεί αλλαγές στον τράχηλο, θα πρέπει να αντιμετωπίζεται. Αυτό ισχύει τόσο για την προγραμματισμένη φυσιολογική σύλληψη όσο και για την εξωσωματική γονιμοποίηση για τον HPV τύπου 16. Οι γιατροί συνιστούν την αναβολή της εγκυμοσύνης μέχρι την ολοκλήρωση της θεραπείας.
Είναι επίσης απαραίτητο να ληφθεί υπόψη το γεγονός ότι – στο πλαίσιο της φυσιολογικά καθορισμένης ανοσοκαταστολής και της αυξημένης ροής αίματος και του αριθμού των αγγείων στην περιοχή των γεννητικών οργάνων – τα κονδυλώματα των γεννητικών οργάνων κατά τη διάρκεια της εγκυμοσύνης (ειδικά μεταξύ 12ης και 14ης εβδομάδας) μπορούν να αναπτυχθούν ταχύτερα και να προκαλέσουν ερεθισμό ή άλλα συμπτώματα (πρήξιμο, πόνο, κάψιμο, αιμορραγία, προβλήματα ούρησης).
Ο κίνδυνος μετάδοσης του ιού HPV σε ένα παιδί είναι εξαιρετικά χαμηλός και απλώς λόγω της παρουσίας του ιού σε μια έγκυο γυναίκα, δεν συνιστάται καισαρική τομή. Επομένως, η απάντηση στο ερώτημα - είναι δυνατόν να γεννηθεί κανείς με HPV 16 - είναι επίσης καταφατική.
Διαγνωστικά
Η ανίχνευση του ιού των θηλωμάτων στο σώμα, δηλαδή η διάγνωση του HPV 16, είναι δυνατή μόνο με μικροβιολογικές μοριακές μεθόδους.
Τα τεστ HPV περιλαμβάνουν μια ποιοτική εξέταση που πραγματοποιείται με την εξέταση ενός κολπικού ή τραχηλικού επιχρίσματος (που λαμβάνεται από γυναικολόγο) χρησιμοποιώντας την αλυσιδωτή αντίδραση πολυμεράσης - HPV PCR. Ταυτόχρονα, πραγματοποιείται ποσοτική ανάλυση για τον HPV 16 - PCR/HPV VCR.
Οι κανόνες του HPV τύπου 16 είναι σχετικοί, καθώς το ιικό φορτίο του HPV 16 καθορίζεται από την αριθμητική έκφραση του αριθμού των ζωντανών ιικών σωματιδίων (πιο συγκεκριμένα, αντίγραφα του DNA του HPV ή δείκτες των γονιδιωμάτων τους - Lg), ανά 10 5 (100 χιλιάδες) κύτταρα βιολογικού υλικού. Όσο υψηλότερος είναι ο αριθμός τους, τόσο υψηλότερη είναι η δραστηριότητα της λοίμωξης και το ιικό φορτίο:
- η συγκέντρωση του ιού (δηλαδή η πιθανότητα ογκολογίας με την ανάπτυξη της διαγνωσμένης παθολογίας) είναι πολύ υψηλή – 5 Lg και υψηλότερη.
- ο αριθμός των ιών έχει κλινική σημασία (στη διάγνωση μιας αιτιολογικά συσχετιζόμενης νόσου) – κυμαίνεται από 3 έως 5 Lg.
- χαμηλή ιική συγκέντρωση – κάτω από 3 Lg;
Η μέθοδος γονοτύπησης PCR προσδιορίζει τον συγκεκριμένο τύπο του ιού των θηλωμάτων, δηλαδή το DNA του προσδιορίζεται σε σύγκριση με δείγματα αναφοράς (τυποποιημένα). Η εξέταση μπορεί να χαρακτηριστεί ως PCR HPV 16/DNA HPV 16. Το βιολογικό υλικό για αυτήν την ανάλυση είναι ένα ξύσιμο από την βλεννογόνο μεμβράνη του τραχήλου ή του πόρου του. Η σημασία της έγκειται στο ότι ο ογκογόνος ιός μπορεί να προσδιοριστεί πριν το τεστ PAP (επίχρισμα Παπανικολάου) ανιχνεύσει τυχόν ανώμαλα κύτταρα του τραχήλου.
Θεραπεία
Το πρώτο και κύριο ερώτημα είναι αν μπορεί να αντιμετωπιστεί ο HPV τύπου 16; Το δεύτερο και επίσης σημαντικό ερώτημα είναι τι πρέπει να κάνουμε με τον HPV 16;
Δεν υπάρχει ριζική θεραπεία για τον ιό των θηλωμάτων, καθώς δεν υπάρχει ακόμη τίποτα που να απαλλάσσει το σώμα από την παρουσία του και μπορούν να αντιμετωπιστούν μόνο ασθένειες στην ανάπτυξη των οποίων εμπλέκεται αυτός ο τύπος HPV.
Το 2012 δημοσιεύθηκαν ευρωπαϊκές οδηγίες για τη θεραπεία των πρωκτογεννητικών κονδυλωμάτων (οξυτενή κονδυλώματα) και τονίστηκε ότι μόνο η χειρουργική θεραπεία (χειρουργική αφαίρεση θηλωμάτων και κονδυλωμάτων) δίνει θετικό αποτέλεσμα σχεδόν σε όλους τους ασθενείς.
Εκτός από τη χειρουργική εκτομή της νεοπλασίας, χρησιμοποιούνται μέθοδοι υλικού: εκτομή ραδιοκυμάτων, διαθερμική πήξη, αφαίρεση με λέιζερ, κρυοκαταστροφή. Διαβάστε περισσότερα στο υλικό - Αφαίρεση κονδυλωμάτων των γεννητικών οργάνων
Και η καυτηρίαση της διάβρωσης με HPV 16 πραγματοποιείται με τον ίδιο τρόπο όπως και στην απουσία αυτής της λοίμωξης, βλέπε - Καυτηρίαση της διάβρωσης του τραχήλου της μήτρας
Οι αλγόριθμοι και τα υπάρχοντα σχήματα για τη θεραπεία του HPV 16 περιλαμβάνουν φαρμακευτική θεραπεία. Παρακάτω παρατίθενται τα κύρια φάρμακα που χρησιμοποιούνται συχνότερα στην κλινική πράξη σήμερα.
Για τη μείωση του ογκογόνου φορτίου και την ενεργοποίηση της κυτταρικής ανοσίας (Τ-λεμφοκύτταρα, μακροφάγα, δενδριτικά κύτταρα κ.λπ.), οι ανοσοτροποποιητές συνταγογραφούνται για τον HPV 16 - φάρμακα που περιέχουν ιντερφερόνη ή τα ανάλογά της.
Το φάρμακο Alloferon ή Allokin alpha διεγείρει τη σύνθεση ενδογενών λευκοκυττάρων α-, β- και γ-ιντερφερονών. Χορηγείται υποδορίως - 1 mg κάθε δύο ημέρες. Συνολικά, τέτοιες ενέσεις για τον HPV 16 χορηγούνται όχι περισσότερο από εννέα φορές (συχνότερα, περιορίζονται σε έξι ενέσεις), αλλά εάν είναι απαραίτητο, μετά από ένα διάλειμμα, η πορεία της θεραπείας μπορεί να επαναληφθεί. Αυτό το φάρμακο δεν χρησιμοποιείται για παιδιά, έγκυες και θηλάζουσες γυναίκες, καθώς και παρουσία αυτοάνοσων ασθενειών.
Το ανοσοτροποποιητικό φάρμακο Isoprinosine (άλλες εμπορικές ονομασίες είναι Pranobex, Groprinosin, Inosine, Novirin) συνταγογραφείται δύο δισκία (0,5 g το καθένα) τρεις φορές την ημέρα για δύο έως τέσσερις εβδομάδες. Το φάρμακο μπορεί να προκαλέσει παρενέργειες όπως μειωμένη όρεξη, πονοκεφάλους και πόνο στις αρθρώσεις, ναυτία, κοιλιακό άλγος και εντερικές διαταραχές. Οι αντενδείξεις του περιλαμβάνουν χρόνια νεφρική ανεπάρκεια, πέτρες στην ουροδόχο κύστη, εγκυμοσύνη και θηλασμό.
Η κυκλοφερόνη (Neovir) προκαλεί την παραγωγή ιντερφερονών λόγω της δράσης του ακριδονοξικού οξέος. Διατίθεται με τη μορφή δισκίων, ενέσιμου διαλύματος και εναιωρήματος. Τα δισκία χρησιμοποιούνται μία ή δύο φορές την ημέρα (πριν από τα γεύματα) για τρεις εβδομάδες. Μια σειρά ενέσεων (ενδοφλέβια ή ενδομυϊκά) συνταγογραφείται για σοβαρές αλλοιώσεις, συνήθως μία ένεση την ημέρα. Το φάρμακο δεν χρησιμοποιείται για κίρρωση του ήπατος και εγκυμοσύνη. Το εναιώρημα χρησιμοποιείται τοπικά: με ενστάλαξη στην ουρήθρα ή τον κόλπο.
Τα μέσα που ενισχύουν την ανοσία περιλαμβάνουν επίσης το πολυοξειδόνιο (βρωμιούχο αζοξιμέριο) - λυοφιλοποιημένο για την παρασκευή διαλύματος (για ενδομυϊκή και ενδοφλέβια χορήγηση), κολπικά υπόθετα -
Στους ενήλικες (εκτός από τις εγκύους) χορηγούνται ενέσεις για τον ιό HPV 16 δύο φορές την εβδομάδα ή κάθε δεύτερη μέρα (μία ένεση σε εφάπαξ δόση 6 mg). Για τα παιδιά, η δόση του Polyoxidonium προσδιορίζεται με ρυθμό 0,1 mg ανά κιλό βάρους. χορηγείται μία φορά την ημέρα, η διάρκεια της θεραπείας είναι 7-10 ενέσεις. Τα κολπικά υπόθετα χρησιμοποιούνται το βράδυ (πριν τον ύπνο - ένα υπόθετο την ημέρα για δέκα ημέρες).
Αλλά το φάρμακο Amiksin χρησιμοποιείται για την πρόληψη της γρίπης και τη μείωση των συμπτωμάτων των οξέων αναπνευστικών ιογενών λοιμώξεων, αλλά δεν συνταγογραφείται για ιούς DNA.
Τα υπόθετα, η γέλη και το ενέσιμο διάλυμα Panavir περιέχουν εκχύλισμα φύτρων πατάτας: το προϊόν χαρακτηρίζεται ως αντιιικό και ταυτόχρονα ανοσοτροποποιητικό (δεν έχει καταχωρηθεί στη Διεθνή Φαρμακοποιία).
Το συμπλήρωμα διατροφής Promisan με εκχύλισμα πράσινου τσαγιού, το οποίο, σύμφωνα με την περιγραφή, συνιστάται για την πρόληψη του καρκίνου, καθώς και η Ινδινόλη (Ινδολο-3-καρβινόλη), η οποία περιέχει παράγωγα ινδόλης που λαμβάνονται από μπρόκολο, δεν θεωρούνται φάρμακα.
Εξωτερικά - για μικρά επιφανειακά πρωκτογεννητικά κονδυλώματα - χρησιμοποιήστε διάλυμα ποδοφυλλοτοξίνης (Podofilox, Condyline), καθώς και κρέμα Keravort (Imiquimod) - μία φορά την ημέρα κάθε δεύτερη μέρα (το βράδυ), για ένα μήνα. εάν απαιτούνται επαναλαμβανόμενες αγωγές, θα πρέπει να γίνει ένα διάλειμμα. Και τα δύο φάρμακα αντενδείκνυνται για παιδιά και έγκυες γυναίκες.
Ένα πολύ συνηθισμένο φάρμακο για τοπική χρήση είναι τα κολπικά και πρωκτικά υπόθετα για τον HPV 16:
Genferon (με α2-ιντερφερόνη) – ένα υπόθετο ενδοκολπικά (για άνδρες – από το ορθό).
Viferon (με ιντερφερόνη, βιταμίνες C και E).
Vitaferon (με ιντερφερόνη και βιταμίνη C), κ.λπ. Περισσότερες πληροφορίες στο άρθρο - Υπόθετα για τον ιό HPV
Αλλά οι κολπικές κάψουλες (όχι υπόθετα) του Polygynax προορίζονται για τη θεραπεία της καντιντίασης και των βακτηριακών λοιμώξεων του κόλπου · είναι άχρηστες έναντι ιών.
Λαϊκή θεραπεία του HPV 16
Τι συνιστά η λαϊκή θεραπεία για τον HPV 16; Καυτηρίαση των κονδυλωμάτων με σκόρδο και ιώδιο· λίπανση με βάμμα πρόπολης με την προσθήκη φρέσκου χυμού κρεμμυδιού· εφαρμογές με συμπυκνωμένο διάλυμα μαγειρικής σόδας ή βάμματος φλούδας πράσινης καρυδιάς σε κηροζίνη.
Υποστηρίζεται ότι η εξωτερική εφαρμογή υπεροξειδίου του υδρογόνου κατά του HPV 16 ή υδατικού διαλύματος αμμωνίας 10% (αμμωνία) μπορεί να βοηθήσει.
Μπορείτε επίσης να δοκιμάσετε φυτική θεραπεία, για παράδειγμα, λίπανση των κονδυλωμάτων με φικαρία (φρέσκο χυμό) 5-6 φορές την ημέρα. Και επειδή οι ερευνητές έχουν εντοπίσει την ανοσορυθμιστική δράση και την ικανότητα αύξησης της σύνθεσης ιντερφερόνης ενός από τα είδη γλυκόριζας - Glycyrrhiza uralensis, συνιστούν τη λήψη ενός υδατικού εκχυλίσματος από τη ρίζα αυτού του φυτού. Επιπλέον, η γλυκόριζα περιέχει γλυκυρριζικό οξύ, το οποίο σταματά την ανάπτυξη παθογόνων βακτηρίων και ιών.
Πρόληψη HPV τύπου 16
Η πρόληψη είναι καλύτερη από τη θεραπεία. Επομένως, η σεξουαλική διαπαιδαγώγηση πρέπει να είναι σωστή και οι σεξουαλικές επαφές πρέπει να είναι οργανωμένες και προστατευμένες...
Ευτυχώς, υπάρχει εμβόλιο κατά των HPV 16 και 18: το Gardasil (που παρασκευάζεται από την Merck) και το Cervarix (GlaxoSmithKline). Αυτά τα αντιιικά εμβόλια είναι αποτελεσματικά στο να εμποδίζουν τη διείσδυση του HPV στο τραχηλικό επιθήλιο παράγοντας εξουδετερωτικά αντισώματα ειδικά για τον HPV. Αλλά, δυστυχώς, δεν μπορούν να καταστρέψουν τον ιό που έχει ήδη διεισδύσει. Δείτε επίσης – Εμβολιασμός κατά του ιού των ανθρώπινων θηλωμάτων (HPV)
Οι γιατροί συστήνουν τον εμβολιασμό των κοριτσιών ηλικίας 9-13 ετών και των νεαρών γυναικών έως 26 ετών. Μέχρι το τέλος του 2012, ο εμβολιασμός κατά του HPV είχε εισαχθεί σε 45 χώρες. Και το 2013, η Αυστραλία άρχισε να εμβολιάζει τα έφηβα αγόρια.
Αλλά είναι σημαντικό να συνειδητοποιήσουμε ότι το εμβόλιο δεν θα αποτρέψει όλες τις περιπτώσεις καρκίνου του τραχήλου της μήτρας. Επομένως, οι ενήλικες γυναίκες θα πρέπει οπωσδήποτε να υποβάλλονται σε γυναικολογικές εξετάσεις.
Πρόβλεψη
Το να έχετε HPV τύπου 16 δεν σημαίνει ότι έχετε καρκίνο: Έως και το 90% των ατόμων που έχουν μολυνθεί με HPV υψηλού ή χαμηλού κινδύνου εξαφανίζονται από τη λοίμωξη εντός περίπου δύο ετών.
Στο 30% των περιπτώσεων στις γυναίκες, τα κονδυλώματα των γεννητικών οργάνων υποχωρούν αυθόρμητα εντός τεσσάρων έως έξι μηνών. Δεν είναι απολύτως σαφές εάν αυτή η ανοσοδιαμεσολαβούμενη υποχώρηση εξαλείφει τη λοίμωξη ή απλώς την καταστέλλει για μεγάλο χρονικό διάστημα. Σε κάθε περίπτωση, όμως, ο ιός σταματά να εκδηλώνεται.
Ωστόσο, κάθε νεοαποκτηθείσα λοίμωξη μπορεί να παραμείνει ως μια ανίατη, δια βίου ασθένεια, οδηγώντας σε σημαντική αύξηση του μακροπρόθεσμου κινδύνου εμφάνισης καρκίνου για τους ασθενείς και τους σεξουαλικούς τους συντρόφους. Πολλοί από αυτούς τους καρκίνους που σχετίζονται με τον HPV 16 μπορεί να μην γίνουν εμφανείς παρά μόνο δεκαετίες αργότερα.
Ανακύπτει το ερώτημα: πώς να ζήσετε μια φυσιολογική ζωή με τον HPV 16; Οι γιατροί συμβουλεύουν να παρακολουθείτε την υγεία σας και να διατηρείτε την ανοσία.

