
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Βλάστωμα
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 29.06.2025
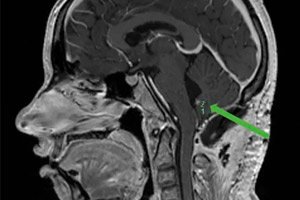
Οι ογκολόγοι υποδιαιρούν τον καρκίνο όχι μόνο με βάση την εντόπιση του όγκου, αλλά και με βάση τον τύπο των κυττάρων από τα οποία σχηματίστηκε. Και το βλάστωμα ορίζεται όταν το νεόπλασμα προέρχεται από βλάστες - ανώριμα (εμβρυϊκά) αδιαφοροποίητα κύτταρα. Τέτοιοι όγκοι μπορούν να επηρεάσουν διάφορα όργανα, ιστούς και συστήματα και πιο συχνά το βλάστωμα σχηματίζεται σε ένα παιδί.
Επιδημιολογία
Μεταξύ των τύπων κακοήθων όγκων που εμφανίζονται στην πρώιμη παιδική ηλικία, τα βλαστώματα είναι τα πιο συνηθισμένα και δεν είναι ασυνήθιστο τα παιδιά να γεννιούνται με αυτό το νεόπλασμα.
Το βλάστωμα του πνεύμονα στατιστικά αντιπροσωπεύει έως και 0,5% όλων των αναφερόμενων περιπτώσεων παιδιατρικού καρκίνου του πνεύμονα.
Το βλάστωμα ευθύνεται για σχεδόν το 16% όλων των νεοπλασμάτων του παγκρέατος σε παιδιά ηλικίας πέντε ετών.
Τα νευροβλαστώματα εμφανίζονται σε παιδιά στο 90% των περιπτώσεων και αυτοί οι όγκοι ευθύνονται για το 15% των θανάτων σε παιδιά με καρκίνο.
Αιτίες βλαστώματα
Στις περισσότερες περιπτώσεις, τα αίτια του βλαστώματος είναι άγνωστα, επειδή είναι δύσκολο να διαπιστωθεί γιατί, κατά τη διάρκεια του σχηματισμού του εμβρύου και της ενδομήτριας ανάπτυξης του εμβρύου, τα προγονικά βλαστοκύτταρα δεν έγιναν κύτταρα συγκεκριμένου τύπου για να σχηματίσουν συγκεκριμένες δομές και όργανα, αλλά άρχισαν να αναπτύσσονται ανεξέλεγκτα, να εξαπλώνονται και να εκτοπίζουν τα φυσιολογικά κύτταρα.
Τις περισσότερες φορές το βλάστωμα εμφανίζεται λόγω γενετικής μετάλλαξης ή ανώμαλης δομής του DNA. Διαβάστε επίσης - αιτίες καρκίνου
Παρεμπιπτόντως, μαζί με τα κακοήθη βλαστώματα, σχηματίζονται και καλοήθη βλαστώματα. Τα καλοήθη βλάστωμα συνήθως αναπτύσσονται αργά, τα καρκινικά κύτταρα είναι πιο διαφοροποιημένα και δεν εξαπλώνονται σε όλο το σώμα, αλλά ο όγκος μπορεί να συμπιέσει κοντινούς ιστούς και δομές. Και αν σχηματιστεί ένα κακόηθες βλάστωμα, μπορεί να εξαπλωθεί από την αρχική του θέση σε άλλα μέρη του σώματος, εκτοπίζοντας τα υγιή κύτταρα, δηλαδή να κάνει μετάσταση.
Παράγοντες κινδύνου
Οι ερευνητές λένε ότι οι παράγοντες κινδύνου για αυτόν τον τύπο σχηματισμού όγκου δεν έχουν καμία σχέση με το περιβάλλον, την πορεία της εγκυμοσύνης ή τις επιπλοκές της.
Ωστόσο, ορισμένα συγγενή σύνδρομα και κληρονομικές ασθένειες μπορεί να αυξήσουν την πιθανότητα εμφάνισης ορισμένων τύπων βλαστομάτων. Για παράδειγμα, το σύνδρομο προδιάθεσης για όγκους της οικογένειας DICER1, το σύνδρομο Beckwith-Wiedemann, το σύνδρομο Edwards (τρισωμία του χρωμοσώματος 18), η κληρονομική οικογενής αδενωματώδης πολυποδίαση (που προκαλείται από μεταλλάξεις σε ένα από τα γονίδια καταστολής όγκων), το σύνδρομο προδιάθεσης για καρκίνο (σύνδρομο Li-Fraumeni) και άλλα.
Παθογένεση
Τα βλαστώματα σχηματίζονται όταν ορισμένα από τα πολυδύναμα ή μονοδύναμα βλαστοκύτταρα που προέρχονται από την εσωτερική κυτταρική μάζα του εμβρύου - εμβρυϊκά προγονικά κύτταρα - δεν καταφέρνουν να διαφοροποιηθούν στον επιδιωκόμενο εξειδικευμένο κυτταρικό τύπο.
Αλλά η ιδιαιτερότητα των ανώριμων αδιαφοροποίητων κυττάρων είναι η ικανότητά τους για απεριόριστο πολλαπλασιασμό με διαίρεση (μίτωση).
Η παθογένεση αυτού του τύπου όγκων θεωρείται ότι είναι το αποτέλεσμα ανωμαλιών του φυσιολογικού κυτταρικού κύκλου με ανεξέλεγκτο πολλαπλασιασμό των εμβρυϊκών βλαστικών κυττάρων του μεσεγχύματος (εμβρυϊκός ιστός), τα οποία πυροδοτούν την ανάπτυξη της κακοήθους διαδικασίας. Τέτοιες ανωμαλίες προκαλούνται από μεταλλάξεις σε γονίδια καταστολής όγκων (RB1, APC, ATRX, PTEN, NF1, NF2, κ.λπ.) και γονίδια του παράγοντα νέκρωσης όγκων (TNF), γονίδια που κωδικοποιούν παράγοντες μεταγραφής σύνθεσης RNA και έναν αριθμό γονιδίων που κανονικά ρυθμίζουν τον πολλαπλασιασμό, τη διαφοροποίηση και ολόκληρο τον κυτταρικό κύκλο (συμπεριλαμβανομένης της απόπτωσης).
Η ανάπτυξη βλαστομάτων διαφόρων εντοπίσεων σχετίζεται επίσης με μια βλαστική μετάλλαξη του DICER1 (γονίδιο που κωδικοποιεί την ενδοριβονουκλεάση Dicer), η οποία διαταράσσει τη ρύθμιση της σύνθεσης των μικροRNA, της βιογένεσης των ριβοσωμάτων και της γονιδιακής έκφρασης.
Η διαδικασία μετατροπής των φυσιολογικών κυττάρων σε καρκινικά κύτταρα συζητείται λεπτομερέστερα στο υλικό - Κύτταρα όγκου
Συμπτώματα βλαστώματα
Οι τύποι βλαστωμάτων (σύμφωνα με επαληθευμένες διαγνώσεις) διακρίνονται ανάλογα με τον εντοπισμό τους:
- Το ηπατοβλάστωμα είναι ένα βλάστωμα του ήπατος.
- Το νεφροβλάστωμα είναι ένα βλάστωμα του νεφρού.
- Το παγκρεατοβλάστωμα είναι ένα βλάστωμα του παγκρέατος.
- Πλευροπνευμονικό βλάστωμα - βλάστωμα του πνεύμονα ή/και της υπεζωκοτικής κοιλότητας.
- Το ρετινοβλάστωμα είναι ένα βλάστωμα του οφθαλμού που εμφανίζεται στον αμφιβληστροειδή του.
- Το οστεοβλάστωμα είναι ένα βλάστωμα του οστού.
- Βλάστωμα του εγκεφάλου - διάφοροι υποτύποι ανάλογα με την εντόπιση.
- Βλάστωμα ανώριμων νευρικών κυττάρων (νευροβλαστών) εκτός του εγκεφάλου - νευροβλάστωμα.
Τα συμπτώματα του βλαστώματος ποικίλλουν ανάλογα με την εντόπιση, το μέγεθος και το στάδιο του. Σύμφωνα με τη διεθνή ταξινόμηση TNM, υπάρχουν τέσσερα στάδια στην περίπτωση του κακοήθους νεοπλάσματος. Εάν υπάρχει μεμονωμένος όγκος σε μία περιοχή χωρίς να επηρεάζει τους λεμφαδένες - αυτό είναι το στάδιο Ι. Εάν ο όγκος είναι μεγάλος και υπάρχουν ενδείξεις μονομερούς εμπλοκής των λεμφαδένων, ορίζεται το στάδιο II. Στο στάδιο III υπάρχουν μεταστάσεις στους λεμφαδένες και στο στάδιο IV οι μεταστάσεις του όγκου επηρεάζουν άλλα όργανα.
Το ηπατοβλάστωμα (βλάστωμα του ήπατος) θεωρείται ο πιο συνηθισμένος τύπος καρκίνου του ήπατος στα παιδιά. Εμφανίζεται συνήθως σε παιδιά κάτω των 3 ετών. Ο όγκος εμφανίζει συμπτώματα όπως: κοιλιακό άλγος και φούσκωμα, ναυτία και έμετο, έλλειψη όρεξης και απώλεια βάρους, κνησμό, κιτρίνισμα του δέρματος και του λευκού των ματιών. [ 1 ]
Δείτε επίσης - όγκοι ήπατος σε παιδιά
Ένα αρκετά συνηθισμένο βλάστωμα νεφρού στα παιδιά είναι το νεφροβλάστωμα, που ονομάζεται επίσης κακοήθης όγκος Wilms. Ο όγκος περιέχει μετανεφρικό μεσέγχυμα (από το οποίο σχηματίζονται οι εμβρυϊκοί νεφροί), καθώς και στρωματικά ινώδη και επιθηλιακά κυτταρικά στοιχεία. Ο όγκος είναι ασυμπτωματικός για μεγάλα χρονικά διαστήματα και εκδηλώνεται εάν αρχίσει να πιέζει το φυσιολογικό νεφρικό παρέγχυμα. Τα συμπτώματα περιλαμβάνουν φούσκωμα ή κοιλιακό άλγος, πυρετό, αποχρωματισμό ούρων και αίμα στα ούρα, απώλεια όρεξης, ναυτία και έμετο, δυσκοιλιότητα και διόγκωση των φλεβών στο κοιλιακό τοίχωμα. Περισσότερες πληροφορίες στο άρθρο - συμπτώματα του όγκου Wilms [ 2 ]
Το παγκρεατοβλάστωμα, δηλαδή το κακόηθες βλάστωμα του παγκρέατος, επηρεάζει παιδιά ηλικίας μεταξύ ενός και δέκα ετών (με κορύφωση στην ηλικία των πέντε ετών). Ο όγκος είναι σπάνιος, σχηματίζεται από ανώριμα κύτταρα που καλύπτουν το εκκριτικό τμήμα του παγκρέατος. Η πιο συχνή εντόπιση είναι το επιθήλιο των εξωκρινών τμημάτων του.
Τα τυπικά συμπτώματα περιλαμβάνουν κοιλιακό άλγος, έμετο, απώλεια βάρους και ίκτερο. Σε πολλές περιπτώσεις, ο όγκος διαγιγνώσκεται αργά, όταν έχει εντυπωσιακό μέγεθος και κάνει μετάσταση στους περιφερειακούς λεμφαδένες, το ήπαρ και τους πνεύμονες. [ 3 ]
Το βλάστωμα του πνεύμονα - πνευμονικό βλάστωμα ή πλευροπνευμονικό βλάστωμα - είναι ένας σπάνιος, ταχέως αναπτυσσόμενος όγκος που εμφανίζεται στον πνευμονικό ιστό ή στην εξωτερική επένδυση του πνεύμονα (υπεζωκότα) και αποτελείται από άτυπα επιθηλιακά και μεσεγχυματικά κύτταρα. Αυτοί οι όγκοι εμφανίζονται σε βρέφη και μικρά παιδιά και σπάνια σε ενήλικες. Αρκετά συχνά, ο όγκος είναι σιωπηλός και τα συμπτώματα μπορεί να περιλαμβάνουν βήχα, αιμόπτυση, δύσπνοια, πυρετό, πόνο στο στήθος, πλευριτική συλλογή και συσσώρευση αίματος και αέρα στην υπεζωκοτική κοιλότητα (πνευμοαιμοθώρακας). [ 4 ], [ 5 ]
Το βλάστωμα του ματιού ( ρετινοβλάστωμα ) είναι ένας καρκινικός όγκος του αμφιβληστροειδούς στα παιδιά που εμφανίζεται κατά την ενδομήτρια ανάπτυξη λόγω μιας βλαστικής μετάλλαξης του γονιδίου RB1, το οποίο κωδικοποιεί την πρωτεΐνη pRB που ρυθμίζει την κυτταρική ανάπτυξη και εμποδίζει τα κύτταρα να διαιρεθούν πολύ γρήγορα ή ανεξέλεγκτα.
Τα σημάδια του ρετινοβλαστώματος περιλαμβάνουν: ερυθρότητα των ματιών, αυξημένη ενδοφθάλμια πίεση, αλλαγή στο χρώμα της κόρης (κόκκινο ή λευκό αντί για μαύρο), διαστολή της κόρης, στραβισμό, διαφορετικό χρώμα ίριδας και μειωμένη όραση. [ 6 ]
Το βλάστωμα των οστών, ένα καλοήθη οστεοβλάστωμα, συνήθως επηρεάζει τη σπονδυλική στήλη. Και το βλάστωμα της σπονδυλικής στήλης εμφανίζεται συχνότερα στην εφηβεία. Με μια επιφανειακή βλάβη, παρατηρείται γενική αδυναμία, τοπικό πρήξιμο και πόνος, και όταν ο όγκος πιέζει τον νωτιαίο μυελό ή τις νευρικές ρίζες, παρατηρούνται νευρολογικά συμπτώματα.
Επιπλέον, ένας σπάνιος τύπος καλοήθους όγκου, που ορίζεται ως χονδροβλάστωμα ή όγκος Codman, μπορεί να εμφανιστεί στη ζώνη ανάπτυξης των οστών σε παιδιά και νεαρούς ενήλικες - την περιοχή του χόνδρου κοντά στις αρθρώσεις στα άκρα των μακριών οστών (μηριαίο, κνήμη και βραχιόνιο οστό). Η ανάπτυξη αυτού του όγκου μπορεί να καταστρέψει το περιβάλλον οστό, προκαλώντας πόνο σε μια κοντινή άρθρωση κατά την κίνηση. Υπάρχει επίσης πρήξιμο της άρθρωσης, δυσκαμψία, μυϊκή ατροφία και, εάν επηρεαστεί το κάτω άκρο, κουτσότητα. [ 7 ]
Το βλάστωμα της γνάθου - αδαμαντινοβλάστωμα της γνάθου - διαγιγνώσκεται συχνότερα σε ενήλικες ηλικίας 30-60 ετών, αλλά μπορεί να εμφανιστεί και σε παιδιά και νεαρούς ενήλικες. Αυτός ο καλοήθης όγκος της γναθοπροσωπικής περιοχής, που έχει 98%, εντοπίζεται συχνότερα στη γνάθο κοντά στους γομφίους. Σχηματίζεται από κύτταρα που παράγουν σμάλτο των δοντιών (αδαμαντινοβλάστες). Γίνεται διάκριση μεταξύ λιγότερο επιθετικών και πιο επιθετικών τύπων αδαμαντινοβλαστώματος, και στη δεύτερη περίπτωση, ο όγκος είναι μεγάλος και αναπτύσσεται στο οστό της γνάθου. Τα συμπτώματα μπορεί να περιλαμβάνουν πόνο, πρήξιμο και εξογκώματα στη γνάθο. [ 8 ]
Βλάστωμα του εγκεφάλου
Αυτός ο τύπος όγκου σχηματίζεται από εμβρυϊκά κύτταρα στα παιδιά και μπορεί να είναι:
- Μυελοβλάστωμα (με εντοπισμό στον οπίσθιο κρανιακό βόθρο - στην περιοχή της μέσης γραμμής της παρεγκεφαλίδας)· [ 9 ]
- Το γλοιοβλάστωμα είναι ένας από τους πιο επιθετικούς τύπους καρκίνου του εγκεφάλου. Συνήθως σχηματίζεται στη λευκή ουσία του εγκεφάλου και αναπτύσσεται πολύ γρήγορα. Τα αρχικά συμπτώματα περιλαμβάνουν πονοκεφάλους και ναυτία, με συμπτώματα που μοιάζουν με εγκεφαλικό επεισόδιο και εξελίσσονται σε απώλεια συνείδησης. [ 10 ]
- Το πινεοβλάστωμα του εγκεφάλου, που εμφανίζεται στην επίφυση του εγκεφάλου (επίφυση) σε παιδιά των πρώτων 10-12 ετών ζωής, διαγιγνώσκεται σε ενήλικες σε ποσοστό όχι μεγαλύτερο από 0,5% των περιπτώσεων. Οι ασθενείς εμφανίζουν έντονους πονοκεφάλους και ζάλη, σπασμούς, τάση για εμετό, μούδιασμα των άκρων και περιφερική πάρεση, διπλή όραση, εξασθένηση της μνήμης και προβλήματα με τις αισθητηριακές και κινητικές λειτουργίες. [ 11 ]
Διαβάστε επίσης - Συμπτώματα καρκίνου του εγκεφάλου
Οι όγκοι που σχηματίζονται σε πολύ πρώιμες μορφές νευρικών κυττάρων (νευροβλάστες) σε βρέφη και μικρά παιδιά λόγω γενετικών μεταλλάξεων ονομάζονται νευροβλαστώματα. Μπορούν να βρεθούν οπουδήποτε στο συμπαθητικό νευρικό σύστημα επειδή κατά τη διάρκεια της εμβρυογένεσης οι νευροβλάστες εισχωρούν, μεταναστεύουν κατά μήκος του νευρικού άξονα και επανακατοικούν τα συμπαθητικά γάγγλια, τον μυελό των επινεφριδίων και άλλες θέσεις. Συνηθέστερα, αυτή η μάζα εμφανίζεται σε ένα από τα επινεφρίδια, αλλά μπορεί επίσης να αναπτυχθεί στα συμπαθητικά γάγγλια κοντά στη σπονδυλική στήλη στο στήθος, τον αυχένα ή τη λεκάνη. Τα πρώτα σημάδια του νευροβλαστώματος είναι συχνά ασαφή (κόπωση, απώλεια όρεξης, πυρετός, πόνος στις αρθρώσεις) και τα συμπτώματα εξαρτώνται από τη θέση του πρωτοπαθούς όγκου και την παρουσία μεταστάσεων. Όλες οι λεπτομέρειες στη δημοσίευση - νευροβλάστωμα στα παιδιά: αιτίες, διάγνωση, θεραπεία
Λιγότερο συνηθισμένοι τύποι βλαστώματος περιλαμβάνουν:
- Γαστρικό βλάστωμα - γαστροβλάστωμα - ένας εξαιρετικά σπάνιος κακοήθης όγκος σε άτομα κάτω των 30 ετών. Από ιστολογικής άποψης, χαρακτηρίζεται από την παρουσία μεσεγχυματικών και επιθηλιακών συστατικών. Η συμπτωματολογία είναι μη ειδική και εκδηλώνεται με αναιμία, κόπωση, κοιλιακό άλγος, δυσκοιλιότητα, αίμα στα κόπρανα, έμετο με αίμα. [ 12 ]
- Το βλάστωμα της μήτρας - αγγειομυοϊνοβλάστωμα - είναι ένα καλοήθη νεόπλασμα μεγέθους έως 5 cm, το οποίο είναι μια καλά καθορισμένη μάζα μαλακού ιστού (που την καθιστά παρόμοια με κύστη) και εντοπίζεται σε γυναίκες αναπαραγωγικής ηλικίας. Παρόμοια νεοπλασία μπορεί να εμφανιστεί στην αιδοιοκολπική περιοχή. [ 13 ], [ 14 ]
- Το βλάστωμα του μαστού ή μυοϊνοβλάστωμα είναι ένα σπάνιο καλοήθη βλάστωμα που εμφανίζεται σε γυναίκες στην εμμηνόπαυση και σε ηλικιωμένους άνδρες. Αποτελείται από ατρακτοειδή κύτταρα μεσεγχυματικής προέλευσης. Αυτός ο τύπος όγκου μπορεί να συγχέεται με το ινοαδένωμα. [ 15 ]
- Βλάστωμα ωοθήκης - τερατοβλάστωμα ή κακοήθης τεράτωμα της ωοθήκης. [ 16 ]
- Βλάστωμα δέρματος - δερματικό νευροβλάστωμα. Αυτό το περιφερικό νευροβλάστωμα, με τη μορφή πυογόνου κοκκιώματος (κόκκινης βλατίδας) ή κερατινώδους πλάκας, είναι σπάνιο σε ενήλικες. Σημειώνεται η ιστολογική του ομοιότητα με το νευροενδοκρινικό καρκίνωμα, έναν στρογγυλό κακοήθη όγκο των κυττάρων Merkel (απτικά επιθηλιακά κύτταρα του δέρματος που σχετίζονται με σωματοαισθητικές προσαγωγές νευρικές ίνες).
Επιπλοκές και συνέπειες
Οι επιπλοκές και οι συνέπειες των περισσότερων κακοήθων όγκων είναι οι μεταστάσεις στους λεμφαδένες και η εξάπλωση κακοήθων κυττάρων σε άλλα όργανα.
Έτσι, το πνευμονικό βλάστωμα κάνει μετάσταση στον εγκέφαλο, τους λεμφαδένες και το ήπαρ. το ρετινοβλάστωμα κάνει μετάσταση στα οστά, τον εγκέφαλο, τους περιφερειακούς λεμφαδένες. το γαστροβλάστωμα - στους περιφερειακούς λεμφαδένες. το μυελοβλάστωμα - στους μαλακούς ιστούς του εγκεφάλου και του νωτιαίου μυελού.
Εκτός από τις μεταστάσεις, μεταξύ των επιπλοκών του νευροβλαστώματος, οι ειδικοί σημειώνουν την επίδραση συμπίεσης του όγκου στον νωτιαίο μυελό με την ανάπτυξη παράλυσης, καθώς και παρανεοπλασματικού συνδρόμου. [ 17 ]
Διαγνωστικά βλαστώματα
Η διάγνωση του καρκίνου περιλαμβάνει μια ολοκληρωμένη εξέταση των ασθενών με εδραίωση των συμπτωμάτων και συλλογή αναμνηστικού (συμπεριλαμβανομένου του οικογενειακού ιστορικού).
Διεξάγονται εξετάσεις αίματος για την άλφα-εμβρυϊκή πρωτεΐνη (AFP), το επίπεδο της γαλακτικής αφυδρογονάσης (LDH), τα αντιγόνα του όγκου (ειδικοί καρκινικοί δείκτες) κ.λπ. Απαιτείται ανάλυση του εγκεφαλονωτιαίου υγρού, καθώς και βιοψία του καρκινικού ιστού και ιστολογική εξέταση για τη διευκρίνιση της καλοήθους ή καρκινικής φύσης του νεοπλάσματος.
Η ενόργανη διάγνωση χρησιμοποιεί μαγνητική τομογραφία (MRI), αξονική τομογραφία (CT) και άλλες απεικονιστικές τεχνικές.
Με βάση τα δεδομένα που λαμβάνονται, πραγματοποιείται διαφορική διάγνωση.
Διαβάστε περισσότερα:
Ποιος θα επικοινωνήσει;
Θεραπεία βλαστώματα
Ποια θεραπεία χορηγείται όταν διαγνωστεί κακόηθες βλάστωμα;
Σε διάφορους συνδυασμούς, σύμφωνα με τα πρωτόκολλα θεραπείας, πραγματοποιούνται:
- Θεραπεία με υποβοήθηση φαρμάκων. Διαβάστε περισσότερα:
- Χημειοθεραπεία για καρκίνο
- Χημειοθεραπευτικά φάρμακα
- Χρήση ακτίνων Χ - ακτινοθεραπεία για καρκίνο.
Η χειρουργική θεραπεία σημαίνει την αφαίρεση του καρκινικού όγκου.
Πρόληψη
Δεν υπάρχει τρόπος πρόληψης του βλαστώματος, το οποίο είναι ένας κακώς κατανοητός όγκος. Προς το παρόν δεν υπάρχουν μέθοδοι για την πρόληψη κληρονομικών συνδρόμων που αυξάνουν τον κίνδυνο εμφάνισης αυτών των όγκων.
Πρόβλεψη
Στην περίπτωση της ογκολογίας, η πρόγνωση για την έκβαση της νόσου εξαρτάται από πολλούς παράγοντες, όπως το στάδιο κατά τη στιγμή της διάγνωσης, την εντόπιση του όγκου, την αποτελεσματικότητα της θεραπείας και άλλους. Η πρόγνωση για παιδιά με βλάστωμα ποικίλλει σημαντικά, αλλά, κατά κανόνα, είναι καλύτερη όσο μικρότερο είναι το παιδί.
Λόγω της σπανιότητας των βλαστομάτων στους ενήλικες, λίγα είναι γνωστά για τα χαρακτηριστικά αυτών των νεοπλασμάτων, αλλά η έρευνα δείχνει ότι τα παιδιά έχουν μεγαλύτερες πιθανότητες επιβίωσης σε σύγκριση με τους ενήλικες.
Το συνολικό ποσοστό επιβίωσης για το βλάστωμα του ήπατος εκτιμάται σε 60% και για το ρετινοβλάστωμα σε περίπου 94%.
Το πενταετές ποσοστό επιβίωσης για ασθενείς με βλάστωμα του πνεύμονα είναι 16%, για το νευροβλάστωμα χαμηλού κινδύνου είναι πάνω από 95% και για το νευροβλάστωμα υψηλού κινδύνου είναι 40%.
Εάν το γλοιοβλάστωμα δεν αντιμετωπιστεί, είναι θανατηφόρο, κατά μέσο όρο, σε τρεις μήνες.

