
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Αμπελοβλάστωμα της γνάθου
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 04.07.2025
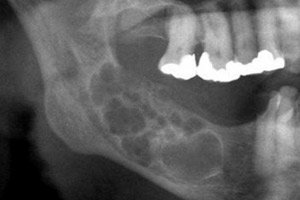
Η οδοντογενής απόφυση του όγκου – αμελοβλάστωμα – έχει επιθηλιακό χαρακτήρα και τάση για επιθετική ανάπτυξη. Ο όγκος δεν είναι κακοήθης, αλλά μπορεί να προκαλέσει καταστροφή των οστών και, σε σπάνιες περιπτώσεις, να κάνει μετάσταση. Η θεραπεία είναι χειρουργική: η κλίμακα της επέμβασης εξαρτάται κυρίως από το στάδιο της παθολογίας. [ 1 ]
Επιδημιολογία
Το αμελοβλάστωμα εμφανίζεται με περίπου ίση συχνότητα τόσο στους άνδρες όσο και στις γυναίκες. Αποτελεί περίπου το 1% όλων των στοματικών όγκων και περίπου το 9-11% των οδοντογενών όγκων. Συνήθως είναι ένας αργά αναπτυσσόμενος αλλά τοπικά διηθητικός όγκος. [ 2 ] Η μέση ηλικία των ασθενών είναι από είκοσι έως πενήντα έτη. Η εμφάνιση όγκου στην παιδική ηλικία και την εφηβεία είναι επίσης πιθανή, αν και αυτό συμβαίνει πολύ λιγότερο συχνά - μόνο στο 6,5% των ασθενών με καλοήθη νεοπλάσματα της γνάθου.
Στη συντριπτική πλειονότητα των περιπτώσεων, το αμελοβλάστωμα επηρεάζει την κάτω γνάθο (80-85%) και πολύ λιγότερο συχνά την άνω γνάθο (15-20%):
- η πιο συχνή βλάβη είναι η γωνία και ο κλάδος της κάτω γνάθου.
- σε 20% των περιπτώσεων, το σώμα επηρεάζεται από την πλευρά των μεγάλων γομφίων.
- Σε 10% των περιπτώσεων, επηρεάζεται η περιοχή του πηγουνιού.
Στις γυναίκες, το αδαμαντοβλάστωμα του ρινικού συστήματος είναι πιο συχνό, το οποίο σχηματίζεται από πολλαπλασιαστικό οδοντογενές επιθήλιο. Η παθολογία μπορεί να είναι πολυκυστική και μονοκυστική, γεγονός που απαιτεί την πιο ακριβή διαφορική διάγνωση με κύστεις.
Η συχνότητα εμφάνισης οδοντογενών νεοπλασμάτων κυμαίνεται από 0,8 έως 3,7% μεταξύ όλων των καρκινικών εξεργασιών που επηρεάζουν την γναθοπροσωπική περιοχή. Μεταξύ αυτών, κυριαρχούν τα οδοντώματα (πάνω από 34%), τα αδαμαντοειδή (περίπου 24%) και τα μυξώματα (περίπου 18%). [ 3 ]
Το αδαμαντοβλάστωμα είναι καλοήθης όγκος σε σχεδόν 96-99% των περιπτώσεων. Κακοήθεια παρατηρείται μόνο στο 1,5-4% των ασθενών. [ 4 ]
Άλλες ονομασίες για το αμελοβλάστωμα είναι αδαμαντοβλάστωμα, αδαμαντίνωμα (από τη λέξη σμάλτο – substantia adamantina).
Αιτίες Αμπελοβλαστώματα
Δεν υπάρχει συναίνεση μεταξύ των ειδικών σχετικά με τα αίτια ανάπτυξης αδαμαντινοβλαστώματος. Μερικοί επιστήμονες συνδέουν την παθολογία με παραβίαση του σχηματισμού του οδοντικού φύτρου, ενώ άλλοι τη συνδέουν με οδοντογόνα επιθηλιακά υπολείμματα. Ωστόσο, δεν υπάρχει σαφής απάντηση στο ερώτημα της προέλευσης της καρκινικής διαδικασίας και οι παράγοντες κινδύνου είναι άγνωστοι.
Το όνομα του νεοπλάσματος προέρχεται από έναν συνδυασμό αγγλικών και ελληνικών λέξεων: «amel» (σμάλτο) και «blastos» (βλαστός) υποκείμενο. Η παθολογία αναπτύσσεται από το επιθήλιο της οδοντικής πλάκας, χαρακτηρίζεται από τοπική επιθετική ανάπτυξη και υψηλό κίνδυνο υποτροπής. [ 5 ]
Ο όγκος περιγράφηκε για πρώτη φορά από τον Δρ. Κιούζακ το 1827. Σχεδόν 60 χρόνια αργότερα, ένας άλλος επιστήμονας, ο Μάλασεζ, περιέγραψε μια ασθένεια που ονόμασε αδαμαντίνωμα. Σήμερα, ο όρος αυτός χρησιμοποιείται για να περιγράψει έναν σπάνιο πρωτοπαθή κακοήθη όγκο των οστών. Αλλά η ονομασία αμελοβλάστωμα εισήχθη για πρώτη φορά στην ιατρική χρήση μόλις το 1930 και εξακολουθεί να χρησιμοποιείται σήμερα.
Το αμελοβλάστωμα είναι μια αληθώς καλοήθης βλάβη που αποτελείται από πολλαπλασιαστικό οδοντογενές επιθήλιο ενσωματωμένο σε ινώδες στρώμα.
Παθογένεση
Η αιτιολογία της ανάπτυξης του αδαμαντινοβλαστώματος δεν είναι πλήρως κατανοητή. Οι ειδικοί πιστεύουν ότι η ανάπτυξη του νεοπλάσματος ξεκινά με τις κυτταρικές δομές της στοματικής κοιλότητας ή με τα επιθηλιακά νησιά του Malasset, τα βασικά στοιχεία των υπεράριθμων δοντιών ή τα διάσπαρτα κυτταρικά σύμπλοκα της οδοντικής πλάκας και των οδοντικών θυλάκων.
Σε τομή, το αμελοβλάστωμα διακρίνεται από μια ροζ-γκριζωπή απόχρωση και μια σπογγώδη δομή. Η βασική δομή αντιπροσωπεύεται από ινώδη συνδετικό ιστό, εμπλουτισμένο με ατρακτοειδή κύτταρα και κλαδιά οδοντογενών επιθηλιακών κλώνων. Κοντά σε κάθε κλώνο, εντοπίζονται κυλινδρικά επιθηλιακά κύτταρα και στην εσωτερική πλευρά, πολυγωνικές δομές γειτνιάζουν μαζί τους, μετατρέποντας σε αστεροειδή.
Επιπλέον, παρατηρούνται ακανόνιστα διαμορφωμένες κυτταρικές δομές: αυτές είναι η κύρια διαφορά μεταξύ του αδαμαντινώματος και του οργάνου αδαμαντίνης. Οι κυστικοί ενδοογκικοί σχηματισμοί βλάπτουν τα επιθηλιακά κύτταρα, επομένως παρατηρούνται μόνο κυλινδρικά περιφερειακά κύτταρα κατά τη μικροσκοπική εξέταση.
Το μέγεθος των καταστροφικών ζωνών στο αδαμαντινοβλάστωμα κυμαίνεται από τρία χιλιοστά έως αρκετά εκατοστά. Σε σοβαρές περιπτώσεις, ο όγκος εξαπλώνεται σε όλο το σώμα της γνάθου. [ 6 ]
Προς το παρόν, οι ειδικοί μιλούν για αρκετές παθογενετικές θεωρίες για την εμφάνιση του αμελοβλαστώματος. Από αυτές, μόνο δύο έχουν τη μεγαλύτερη αιτιολόγηση:
- Η θεωρία του A. Abrikosov υποδηλώνει ότι η ανάπτυξη της καρκινικής διαδικασίας ξεκινά κατά την περίοδο σχηματισμού των δοντιών, στο στάδιο του οργάνου της αδαμαντίνης. Κανονικά, μετά την ανατολή των δοντιών, το όργανο της αδαμαντίνης υφίσταται αντίστροφη ανάπτυξη. Αλλά σε περίπτωση διαταραχών, διατηρείται και πολλαπλασιάζεται: αυτό προκαλεί τον σχηματισμό αδαμαντινώματος.
- Η θεωρία των V. Braitsev και N. Astakhov υποδεικνύει την εμπλοκή υπολειμμάτων επιθηλιακού ιστού στο οστό και το περιοδόντιο (νησιά Malyasse). Αυτή η υπόθεση είναι εύλογη, καταρχάς, επειδή το αδαμαντοβλάστωμα χαρακτηρίζεται από μεγάλη ιστολογική ποικιλομορφία. Επιπλέον, παρόμοιες δομές αδαμαντίνης βρέθηκαν σε όγκους σε πολλούς ασθενείς κατά τη διάρκεια της διάγνωσης.
Υπάρχουν επίσης και άλλες θεωρίες που δεν έχουν μελετηθεί επαρκώς προς το παρόν. Για παράδειγμα, η υπόθεση της μεταπλασίας του συνδετικού ιστού και η υπόθεση του επιθηλιακού πολλαπλασιασμού του άνω γναθιαίου κόλπου βρίσκονται υπό εξέταση.
Συμπτώματα Αμπελοβλαστώματα
Το κύριο σύμπτωμα του αδαμαντινοβλαστώματος, με το οποίο οι ασθενείς αναζητούν ιατρική βοήθεια, είναι η ασυμμετρία και η παραμόρφωση του σχήματος της γνάθου, με ποικίλους βαθμούς τέτοιων εκδηλώσεων. Τις περισσότερες φορές, εμφανίζεται μια ιδιόμορφη προεξοχή ή πρήξιμο στην περιοχή της γνάθου. Όταν ο όγκος εντοπίζεται κατά μήκος του κάτω γναθικού σώματος και του κλάδου, παρατηρείται παραμόρφωση ολόκληρου του κάτω πλάγιου τμήματος του προσώπου.
Η ψηλάφηση του νεοπλάσματος καθιστά δυνατή την ανίχνευση συμπύκνωσης με λεία ή ανώμαλη επιφάνεια. Στα μεταγενέστερα στάδια, με φόντο την αραίωση του οστικού ιστού, παρατηρείται κάμψη του όταν πιέζεται με τα δάχτυλα. Το δέρμα πάνω από το αμελοβλάστωμα έχει φυσιολογική εμφάνιση, το χρώμα και η πυκνότητα δεν αλλάζουν, σχηματίζουν εύκολα μια πτυχή και κινούνται. Η εξέταση της στοματικής κοιλότητας σας επιτρέπει να παρατηρήσετε παραβίαση της διαμόρφωσης της κυψελιδικής απόφυσης. [ 7 ]
Αν μιλάμε για αδαμαντινοβλάστωμα της άνω γνάθου, τότε η εμφάνιση μπορεί να επηρεαστεί ελαφρώς, καθώς ο όγκος αναπτύσσεται στον κόλπο. Ωστόσο, παρατηρείται παραμόρφωση της σκληρής υπερώας και υπάρχει επίσης σημαντική πιθανότητα εξάπλωσης της απόφυσης στις οφθαλμικές και ρινικές κοιλότητες. [ 8 ]
Γενικά, η κλινική εικόνα μπορεί να αναπαρασταθεί από τα ακόλουθα συμπτώματα:
- πόνος που αυξάνεται με την έναρξη της βλάβης του οστικού ιστού.
- επιδείνωση της κινητικότητας της γνάθου.
- χαλαρά δόντια, οδοντική κακή ευθυγράμμιση
- δυσκολία στην κατάποση, τη μάσηση, το χασμουρητό
- δυσάρεστοι ήχοι κατά την κίνηση της κάτω γνάθου, που προκαλούνται από την αραίωση της φλοιώδους πλάκας.
- έλκος, αιμορραγία βλεννογόνων ιστών στην περιοχή του νεοπλάσματος.
- καμία απόκριση από τους υπογνάθιους λεμφαδένες.
Εάν αναπτυχθεί μια επιπλοκή με τη μορφή πυώδους φλεγμονώδους αντίδρασης, τότε παρατηρούνται σημάδια χαρακτηριστικά φλέγματος ή οξείας οστεομυελίτιδας. [ 9 ]
Στο αρχικό στάδιο του σχηματισμού του αδαμαντινοβλαστώματος, ένα άτομο συνήθως δεν αισθάνεται τίποτα δυσάρεστο. Ο όγκος εξελίσσεται αρκετά αργά, καθώς η ανάπτυξή του κατευθύνεται στην κοιλότητα του άνω γναθιαίου κόλπου. Μετά από περίπου έξι μήνες τέτοιας σταδιακής ανάπτυξης, είναι ήδη δυνατό να ανιχνευθεί παραβίαση της διαμόρφωσης της γνάθου. Η εμφάνιση διαταράσσεται και η λειτουργία υποφέρει. Στην περιοχή εντοπισμού του αδαμαντινοβλαστώματος, παρατηρείται μια λεία ή κονδυλώδης προεξοχή σε σχήμα ατράκτου, προκαλώντας αλλαγή στο σχήμα της κυψελιδικής απόφυσης και επακόλουθη χαλάρωση των μασητικών δοντιών.
Ως αποτέλεσμα παθολογικών διεργασιών, ο ασθενής αισθάνεται πόνο και δυσάρεστο κλικ κατά την κίνηση της κάτω γνάθου στην περιοχή των κροταφικών οστών. Αυτό οδηγεί σε προβλήματα με τη μάσηση και την κατάποση της τροφής. [ 10 ]
Με την περαιτέρω ανάπτυξη του σχηματισμού του όγκου, αναπτύσσεται μια πυώδης φλεγμονώδης αντίδραση με πιθανό σχηματισμό συριγγίων που οδηγούν στην στοματική κοιλότητα. Εάν μέχρι τότε ο ασθενής δεν έχει λάβει κατάλληλη χειρουργική φροντίδα, αυξάνεται ο κίνδυνος επακόλουθης εξάπλωσης της παθολογικής διαδικασίας στις οφθαλμικές και ρινικές κοιλότητες.
Σε ορισμένες περιπτώσεις, στους βλεννογόνους ιστούς της στοματικής κοιλότητας μπορεί να εμφανιστούν συρίγγια με πυώδες περιεχόμενο. Τα τραύματα που απομένουν μετά την εξαγωγή δοντιού είναι δύσκολο να επουλωθούν. Κατά τη διάρκεια μιας παρακέντησης της εστίας του όγκου, βρίσκεται μια ελαφριά, θολή κολλοειδής ουσία ή μια κιτρινωπή ουσία, η οποία μπορεί να περιέχει κρυστάλλους χοληστερόλης.
Το αμελοβλάστωμα τείνει να μολύνεται, επομένως θα πρέπει να επισκεφτείτε έναν γιατρό το συντομότερο δυνατό. [ 11 ]
Αμελοβλάστωμα σε παιδιά
Στην παιδική ηλικία, το αδαμαντοβλάστωμα εμφανίζεται στο 6-7% όλων των καλοήθων όγκων της γνάθου. Η παθολογία διαγιγνώσκεται συχνότερα στην ηλικία των 7 έως 16 ετών, με κυρίαρχη εντόπιση στην περιοχή του κλάδου και της γωνίας της κάτω γνάθου. Τα αίτια του νεοπλάσματος παραμένουν ανεξερεύνητα.
Στο πρώιμο στάδιο ανάπτυξης, το παιδί δεν εκφράζει κανένα παράπονο. Λιγότερο συχνά, παρατηρούνται πόνοι, οι οποίοι αξιολογούνται ως οδοντικοί. Σε μεταγενέστερα στάδια, εμφανίζονται δυσκολία στη ρινική αναπνοή, προβλήματα όρασης, δακρύρροια και αλλαγές στην ευαισθησία του δέρματος στην πλευρά του όγκου. Η επίσκεψη στον γιατρό είναι απαραίτητη, κυρίως, μετά την ανίχνευση παραμορφώσεων στην περιοχή του προσώπου και των γνάθων.
Στα παιδιά, η κακοήθεια του αδαμαντινοβλαστώματος παρατηρείται σε εξαιρετικά σπάνιες περιπτώσεις - για παράδειγμα, με παρατεταμένη λανθασμένη θεραπεία. Η θεραπεία είναι αποκλειστικά χειρουργική: το νεόπλασμα αφαιρείται εντός υγιών ιστών (10-15 mm από τον όγκο). [ 12 ]
Έντυπα
Οι ειδικοί διαιρούν το αμελοβλάστωμα στους ακόλουθους τύπους:
- Συμπαγές αμελοβλάστωμα.
- Κυστικό αμελοβλάστωμα:
- μονοκυστική;
- πολυκυστική.
Το αμελοβλάστωμα της κάτω γνάθου αντιπροσωπεύεται συχνότερα από μια πολυκυστική παραλλαγή του όγκου, η οποία αναπτύσσεται από σωματίδια οδοντογενούς επιθηλίου.
Ένας συμπαγής όγκος, όταν εξετάζεται μακροσκοπικά, έχει την εμφάνιση ενός χαλαρού ροζ-γκριζωπού σχηματισμού, σε ορισμένα σημεία με καφέ απόχρωση. Κατά τη μικροσκοπική εξέταση, μπορούν να ανιχνευθούν κύστεις. [ 13 ]
Το κυστικό αμελοβλάστωμα έχει μία ή περισσότερες διασυνδεδεμένες κοιλότητες - λείες ή ελαφρώς ανώμαλες, διαιρούμενες από στρώματα μαλακών ιστών γεμάτες με ανοιχτό καφέ ή κολλοειδές περιεχόμενο. Κατά τη διαδικασία της ιστολογίας, στις περισσότερες περιπτώσεις, εντοπίζονται ζώνες που είναι διατεταγμένες κατ' αναλογία με έναν συμπαγή όγκο.
Έτσι, στη δομή του αδαμαντινοβλαστώματος, μπορεί κανείς να βρει τόσο πυκνές όσο και κυστικές ζώνες. Ορισμένοι ειδικοί πιστεύουν ότι διαφορετικοί τύποι της νόσου είναι απλώς διαφορετικά στάδια σχηματισμού όγκου. [ 14 ]
Η κυστική παραλλαγή περιέχει περισσότερες παρεγχυματικές περιοχές και λιγότερο στρώμα. Υπάρχει ένας αριθμός κυστικών κοιλοτήτων ποικίλου μεγέθους και διαμόρφωσης, καθώς και οστικά διαφράγματα. Μέσα στις κύστεις, βρίσκεται ένα ιξώδες υγρό, που μερικές φορές περιέχει κρυστάλλους χοληστερόλης.
Η συμπαγής μορφή της παθολογίας αντιπροσωπεύεται από στρώμα και παρέγχυμα, έχει κάψουλα. Το στρώμα είναι συνδετικός ιστός με αγγειακά και κυτταρικά εγκλείσματα. Το παρέγχυμα αποτελείται από κλώνους επιθηλιακού ιστού, επιρρεπείς σε πολλαπλασιασμό. [ 15 ]
Το αδαμαντοβλάστωμα της άνω γνάθου είναι αρκετά σπάνιο και σχεδόν ποτέ δεν εκδηλώνεται ως ελάττωμα του τοιχώματος της γνάθου, το οποίο σχετίζεται με την ανάπτυξη του νεοπλάσματος στην κοιλότητα του γναθιαίου κόλπου. Ωστόσο, εάν η ανάπτυξη εμφανίζεται στην κοιλότητα της μύτης ή του οφθαλμικού κόγχου, παρατηρείται παραβίαση της διαμόρφωσης του σκληρού ουρανίσκου και της κυψελιδικής απόφυσης, καθώς και μετατόπιση του βολβού του ματιού.
Ανάλογα με τα μικροσκοπικά χαρακτηριστικά, το αδαμαντοβλάστωμα της κάτω γνάθου διαιρείται στους ακόλουθους υποτύπους:
- θυλακιώδες αμελοβλάστωμα - περιέχει ιδιόμορφα θυλάκια ή επιθηλιακά νησίδια στο στρώμα.
- πλειομορφικό – περιέχει ένα δίκτυο επιθηλιακών κλώνων.
- ακανθωματώδης - που χαρακτηρίζεται από τον σχηματισμό κερατίνης στην περιοχή των καρκινικών κυττάρων.
- βασικοκυτταρικό - έχει χαρακτηριστικά χαρακτηριστικά του βασικοκυτταρικού καρκινώματος.
- κοκκιώδες κύτταρο - περιέχει οξύφιλους κόκκους στο επιθήλιο.
Στην πράξη, οι δύο πρώτοι τύποι νεοπλάσματος ανιχνεύονται συχνότερα: η θυλακοειδής και η πλειομορφική μορφή. Πολλοί ασθενείς έχουν συνδυασμό αρκετών ιστολογικών παραλλαγών σε έναν όγκο.
Επιπλοκές και συνέπειες
Το αμελοβλάστωμα είναι επιρρεπές σε υποτροπή ακόμη και αρκετά χρόνια μετά την αφαίρεσή του. Σε περίπου 1,5-4% των περιπτώσεων, είναι πιθανή κακοήθεια, η οποία εκδηλώνεται με επιταχυνόμενη ανάπτυξη και βλάστηση του σχηματισμού σε κοντινούς ιστούς.
Οι άμεσες μετεγχειρητικές συνέπειες περιλαμβάνουν πόνο και πρήξιμο, τα οποία υποχωρούν από μόνα τους μέσα σε λίγες ημέρες. Ο πόνος μπορεί να εξαπλωθεί στις γνάθους, τα δόντια, το κεφάλι και τον αυχένα. Εάν η ενόχληση δεν υποχωρήσει μέσα σε μια εβδομάδα, αλλά επιδεινωθεί, θα πρέπει οπωσδήποτε να επισκεφτείτε έναν γιατρό. [ 16 ]
Άλλες πιθανές μετεγχειρητικές επιπλοκές:
- φλεγμονώδεις διεργασίες;
- νευρίτιδα;
- παραισθησία (μούδιασμα, απώλεια ευαισθησίας των μάγουλων, της γλώσσας, των γνάθων).
- αιματώματα, αποστήματα μαλακών ιστών.
Φλεγμονώδεις διεργασίες μπορεί να αναπτυχθούν λόγω ανεπαρκών αντισηπτικών ή ακατάλληλης μετεγχειρητικής φροντίδας (για παράδειγμα, εάν εισέλθει τροφή στην πληγή).
Θα πρέπει να συμβουλευτείτε αμέσως έναν γιατρό εάν:
- μέσα σε λίγες μέρες το πρήξιμο δεν εξαφανίζεται, αλλά αυξάνεται.
- ο πόνος γίνεται πιο έντονος και τα παυσίπονα καθίστανται αναποτελεσματικά.
- κατά τη διάρκεια αρκετών ημερών, η θερμοκρασία του σώματος αυξάνεται.
- στο πλαίσιο της απώλειας όρεξης, εμφανίζονται γενική αδυναμία και ναυτία.
Κατά τη διάρκεια της ανάπτυξης, ο σχηματισμός του όγκου παραμορφώνει την οδοντική σειρά και τη γνάθο. Συμβαίνει το αδαμαντοβλάστωμα να πυορροεί, να σχηματίζεται οίδημα των μαλακών ιστών, το οποίο μπορεί να περιπλακεί με το σχηματισμό συριγγίων. [ 17 ]
Η επαναλαμβανόμενη ανάπτυξη του αμελοβλαστώματος με τη μορφή υποτροπής παρατηρείται στο 60% των περιπτώσεων μετά από συντηρητική απόξεση, σε 5% των περιπτώσεων - μετά από ριζική χειρουργική αφαίρεση.
Προεγχειρητικές επιπλοκές |
|
Πρώιμες μετεγχειρητικές επιπλοκές |
|
Όψιμες επιπλοκές |
|
Διαγνωστικά Αμπελοβλαστώματα
Η διάγνωση του αμελοβλάστωμα γίνεται με οδοντιατρική εξέταση και ακτινογραφία, η οποία αποκαλύπτει χαρακτηριστικές αλλαγές στη δομή των οστών. Για την επιβεβαίωση της διάγνωσης συνταγογραφείται κυτταρολογική εξέταση. [ 18 ]
Οι εξετάσεις είναι μη ειδικές και μπορούν να συνταγογραφηθούν ως μέρος μιας γενικής κλινικής διάγνωσης:
- μια γενική εξέταση αίματος λαμβάνεται τρεις φορές (πριν από τη χειρουργική επέμβαση, μετά τη χειρουργική επέμβαση και πριν από την απόρριψη).
- η ανάλυση ούρων λαμβάνεται επίσης τρεις φορές.
- μια βιοχημική εξέταση αίματος λαμβάνεται μία φορά κάθε 14 ημέρες καθ 'όλη τη διάρκεια της περιόδου θεραπείας (επίπεδα συνολικής πρωτεΐνης, χοληστερόλης, ουρίας, χολερυθρίνης, κρεατινίνης, ALT, AST).
- πήξη;
- Δείκτες όγκου SCC;
- Εξέταση αίματος για τα επίπεδα γλυκόζης.
Επιπλέον, πραγματοποιείται κυτταρολογική εξέταση ενός επιχρίσματος από την επιφάνεια του όγκου.
Τα ακόλουθα διαγνωστικά όργανα χρησιμοποιούνται για την αναγνώριση του αμελοβλαστώματος:
- ακτινογραφία (παρέχει πληροφορίες σχετικά με το μέγεθος του όγκου, τα όριά του και τη δομή του).
- αξονική τομογραφία, αξονική τομογραφία (μια μέθοδος που είναι πιο ακριβής και λεπτομερής από την ακτινογραφία).
- Μαγνητική τομογραφία, μαγνητική τομογραφία των γνάθων.
- βιοψία (εάν υπάρχουν δυσκολίες στην τελική διάγνωση).
- κυτταρολογία, ιστολογία (για να μελετηθεί η σύνθεση του νεοπλάσματος, να επιβεβαιωθεί η διάγνωση).
Η ιστολογική εξέταση αποκαλύπτει ότι το αδαμαντινοβλάστωμα έχει παρόμοια δομή με το όργανο της αδαμαντίνης. Στην περιφέρεια των επιθηλιακών αναπτύξεων, εντοπίζονται ψηλά κυλινδρικά ή κυβικά κύτταρα που περιέχουν μεγάλους υπερχρωματικούς πυρήνες, με μετάβαση σε πολύπλευρα και κυβικά, και περαιτέρω στο κεντρικό τμήμα - σε κυτταρικές δομές σε σχήμα αστεριού. Μεταξύ των χαλαρά κατανεμημένων κυττάρων υπάρχουν κύστεις διαφορετικών μεγεθών, γεμάτες με κοκκιώδες ή ομοιογενές περιεχόμενο. [ 19 ]
Οι κυστικές κοιλότητες μπορεί να καλύπτονται εσωτερικά με πολυστρωματικό πλακώδες επιθηλιακό ιστό. Σε τέτοιες περιπτώσεις, ο γιατρός συνταγογραφεί βιοψία εκτομής για να εξετάσει τους ιστούς ολόκληρου του νεοπλάσματος.
Το παρέγχυμα του όγκου μπορεί να περιλαμβάνει κυρίως συνδυασμούς ή σχηματισμούς κλώνων επίπεδων επιθηλιακών κυττάρων ή αναπτύξεις πολυεδρικών και κυλινδρικών κυττάρων. Μερικές φορές η δομή περιέχει βασικά επιθηλιακά κύτταρα, καθώς και αδενικό ιστό που καλύπτεται από κυλινδρικό επιθήλιο. Σε σπάνιες περιπτώσεις, παρατηρείται αγγειωματώδης δομή του νεοπλάσματος. Το στρώμα του όγκου είναι καλά ανεπτυγμένο, μπορεί να υπάρχει υαλίνωση με εστιακή ασβεστοποίηση.
Η ακτινογραφική εικόνα του αδαμαντινοβλαστώματος είναι αρκετά συγκεκριμένη. Το διακριτικό ακτινογραφικό κριτήριο είναι οι διαφορετικοί βαθμοί διαφάνειας των σκιών της κοιλότητας. Οι κοιλότητες μπορεί να έχουν διαφορετικά επίπεδα διαφάνειας: από χαμηλό έως υψηλό. Το κεντρικό τμήμα της κύστης είναι πάντα πολύ διαφανές. Στην κυστική παραλλαγή του αδαμαντινοβλαστώματος, μπορεί να ανιχνευθεί μία μεγάλη κύστη που εντοπίζεται στην περιοχή της κάτω γνάθου και του κλάδου, ή ένα πολυκύστωμα. Μια μεγάλη κύστη χαρακτηρίζεται ακτινογραφικά από σαφή όρια του σχηματισμού, συχνά ομοιογενή αραίωση οστού. Σε ορισμένες περιπτώσεις, ένα έγκλειστο δόντι προβάλλεται στην κυστική κοιλότητα, αλλά η κορυφή του βρίσκεται έξω με διαφορετικές οδοντικές διατάξεις. Μια ακτινογραφία ενός πολυκυστώματος καταδεικνύει την παρουσία αρκετών κύστεων διαφορετικών διαμέτρων, αμοιβαία γειτονικών (σαν "σαπουνόφουσκες"). Οι σχηματισμοί έχουν μια σαφή στρογγυλεμένη διαμόρφωση, μερικές φορές με ανώμαλα περιγράμματα. Μπορεί να περιέχουν ένα έγκλειστο δόντι. [ 20 ]
Το συμπαγές αμελοβλάστωμα αναγνωρίζεται στις ακτινογραφίες από την ανομοιόμορφη αραίωση των οστών με σχετικά σαφή όρια. Σε ορισμένους ασθενείς, στο φόντο της αραίωσης εντοπίζονται μόλις διακριτές κυστικές κοιλότητες, οι οποίες συχνά υποδηλώνουν μια μεταβατική περίοδο του νεοπλάσματος από συμπαγές σε κυστικό αμελοβλάστωμα.
Διαφορική διάγνωση
Το αμελοβλάστωμα θα πρέπει να διαφοροποιείται από τις ακόλουθες παθολογίες:
- οστεοβλαστοκλάστωμα;
- οδοντογενείς κύστεις;
- ινώδης οστεοδυσπλασία;
- σάρκωμα
- χρόνια οστεομυελίτιδα (με πυώδη όγκο).
Εάν ο όγκος βρίσκεται στην κάτω γνάθο, θα πρέπει επιπλέον να διακρίνεται από το οδόντωμα, το αιμαγγίωμα, το χολοστεάτωμα, το ινόμημα και το ηωσινοφιλικό κοκκίωμα.
Ποιος θα επικοινωνήσει;
Θεραπεία Αμπελοβλαστώματα
Το αμελοβλάστωμα θεραπεύεται μόνο χειρουργικά, δηλαδή με την αφαίρεση του ιστού της γνάθου που έχει υποστεί βλάβη από τον όγκο. Η έκταση της επέμβασης καθορίζεται από την εντόπιση και το στάδιο της παθολογικής διαδικασίας. Όσο νωρίτερα πραγματοποιηθεί η επέμβαση, τόσο λιγότερες δομές πρέπει να αφαιρεθούν. Εάν ο όγκος έχει φτάσει σε μεγάλο μέγεθος και έχει εξαπλωθεί σε ένα κυρίαρχο μέρος του οστού, μπορεί να χρειαστεί να αφαιρεθεί μέρος της γνάθου ή ακόμη και ολόκληρη η σειρά των δοντιών. Δεδομένου ότι η επέμβαση πραγματοποιείται στην περιοχή του προσώπου, όπου ο αισθητικός παράγοντας είναι ιδιαίτερα σημαντικός, η επέμβαση ολοκληρώνεται με επανορθωτική διόρθωση των αφαιρεθέντων ιστών και οργάνων - δηλαδή, με την εξάλειψη του ορατού αισθητικού ελαττώματος. [ 21 ]
Μετά την εκτομή της εστίας του όγκου, ξεκινά η φαρμακευτική θεραπεία, με στόχο την πρόληψη των μετεγχειρητικών επιπλοκών και της υποτροπής της παθολογίας.
Τα αντιβιοτικά μετά από χειρουργική επέμβαση συνταγογραφούνται από τον χειρουργό. Το Amoxiclav είναι συχνά το φάρμακο επιλογής λόγω της αποτελεσματικότητάς του, των ελάχιστων αντενδείξεων και των παρενεργειών. Τα φάρμακα λαμβάνονται αυστηρά σύμφωνα με το σχήμα που περιγράφεται από τον γιατρό.
Εάν εμφανιστεί πόνος, πάρτε αναλγητικά και αντιφλεγμονώδη φάρμακα (για παράδειγμα, νιμεσουλίδη), καθώς και συμπληρώματα βιταμινών για την υποστήριξη του ανοσοποιητικού συστήματος.
Η χλωρεξιδίνη, το διάλυμα φουρακιλίνης και το Miramistin χρησιμοποιούνται συνήθως για το ξέπλυμα του στόματος.
Κατά τη διάρκεια του σταδίου αποκατάστασης, είναι σημαντικό να ακολουθείτε μια ειδική διατροφή. Η τροφή πρέπει να είναι μαλακή (ιδανικά υγρή), με άνετη θερμοκρασία. Θα πρέπει να αποκλείσετε από τη διατροφή σας τα καυτερά μπαχαρικά, το αλάτι και τη ζάχαρη, τα αναψυκτικά, τα αλκοολούχα ποτά και τις ωμές φυτικές τροφές. [ 22 ]
Φάρμακα
Κατά την επιλογή φαρμάκων, είναι απαραίτητο να λαμβάνονται υπόψη οι αντενδείξεις, ο βαθμός τοξικότητας των φαρμάκων, οι πιθανές παρενέργειες, ο ρυθμός διείσδυσης στους μαλακούς ιστούς και η περίοδος αποβολής από τον οργανισμό. [ 23 ] Μπορούν να συνταγογραφηθούν τα ακόλουθα φάρμακα:
- Ιβουπροφαίνη - λάβετε ένα δισκίο τρεις φορές την ημέρα για τρεις ημέρες. Η παρατεταμένη χρήση μπορεί να επηρεάσει αρνητικά το πεπτικό σύστημα.
- Κετάνοφ - λαμβάνεται από το στόμα μία φορά ή επανειλημμένα, ανάλογα με τη σοβαρότητα του πόνου, 10 mg ανά δόση, έως 3-4 φορές την ημέρα. Η διάρκεια της θεραπείας δεν υπερβαίνει τις πέντε ημέρες, γεγονός που βοηθά στην αποφυγή διαβρωτικών και ελκωτικών αλλοιώσεων του γαστρεντερικού σωλήνα.
- Σολπαδεΐνη - χρησιμοποιείται για την ανακούφιση από έντονο πόνο, 1-2 δισκία τρεις φορές την ημέρα, τηρώντας ένα διάστημα τουλάχιστον 4 ωρών μεταξύ των δόσεων. Το φάρμακο δεν πρέπει να λαμβάνεται για περισσότερο από πέντε ημέρες. Με παρατεταμένη χρήση, είναι πιθανοί κοιλιακοί πόνοι, αναιμία, διαταραχές ύπνου, ταχυκαρδία.
- Cetrin - για την ανακούφιση του οιδήματος, λαμβάνετε 1 δισκίο ημερησίως με νερό. Το φάρμακο είναι συνήθως καλά ανεκτό, μόνο που μερικές φορές μπορεί να προκαλέσει πεπτική δυσφορία, πονοκέφαλο, υπνηλία, ξηροστομία.
- Amoxiclav - στην μετεγχειρητική περίοδο, 500 mg συνταγογραφούνται 2-3 φορές την ημέρα, για μια πορεία έως και 10 ημερών. Πιθανές παρενέργειες: δυσπεψία, πονοκέφαλος, σπασμοί, αλλεργικές αντιδράσεις.
- Τσιφράν (σιπροφλοξασίνη) – συνταγογραφείται ως μέρος της αντιβιοτικής θεραπείας σε μεμονωμένες δόσεις. Πιθανές παρενέργειες περιλαμβάνουν ναυτία, διάρροια και αλλεργικές αντιδράσεις.
- Η λινκομυκίνη είναι ένα αντιβιοτικό λινκοσαμίδης που λαμβάνεται 500 mg τρεις φορές την ημέρα. Η θεραπεία μπορεί να συνοδεύεται από ναυτία, κοιλιακό άλγος, αναστρέψιμη λευκοπενία και εμβοές. Τέτοιες παρενέργειες υποχωρούν από μόνες τους μετά την αγωγή.
Φυσικοθεραπεία
Η φυσικοθεραπεία μπορεί να χρησιμοποιηθεί μετά από χειρουργική εκτομή του αμελοβλαστώματος για την επιτάχυνση της αποκατάστασης των ιστών. Καλά αποτελέσματα παρέχονται από:
- ηλεκτρική δράση εξαιρετικά υψηλών συχνοτήτων σε ολιγοθερμική ή αθερμική δόση, διάρκειας 10 λεπτών, έξι διαδικασίες ανά κύκλο θεραπείας·
- διακύμανση που διαρκεί 10 λεπτά, σε ποσότητα έξι διαδικασιών (τρεις ημερησίως και οι υπόλοιπες μία φορά κάθε δύο ημέρες).
- υπέρυθρο λέιζερ με διάρκεια θεραπείας 15-20 λεπτά, καθημερινά, σε ποσότητα 4 διαδικασιών.
- Θεραπεία με μαγνητόηζερ με μήκος κύματος 0,88 µm, συνολική ισχύ 10 mW, μαγνητική επαγωγή από 25 έως 40 mT, με διάρκεια δράσης 4 λεπτά και οκτώ συνεδρίες.
Εάν υπάρχουν σφραγίσματα και ουλώδεις αλλοιώσεις στην περιοχή της επέμβασης, τότε η θεραπεία με υπερήχους ενδείκνυται σε συνεχή λειτουργία, με διάρκεια συνεδρίας έως 8 λεπτά και επιφάνεια κεφαλής 1 cm². Η θεραπευτική αγωγή αποτελείται από 8-10 συνεδρίες.
Φυτική θεραπεία
Πώς μπορούν τα βότανα να βοηθήσουν με το αμελοβλάστωμα; Ορισμένα φυτά μπορούν να ανακουφίσουν τον πόνο και να διεγείρουν το ανοσοποιητικό σύστημα, επιταχύνοντας έτσι την αναγέννηση των ιστών. Άλλα οφέλη της φυτικής ιατρικής είναι επίσης γνωστά:
- τα βότανα μπορεί να έχουν αντικαρκινικές επιδράσεις.
- πολλά φυτά διατηρούν την ισορροπία μεταξύ όξινης βάσης.
- τα φυτικά παρασκευάσματα απορροφώνται καλά ακόμη και από έναν εξασθενημένο οργανισμό σε οποιοδήποτε στάδιο της παθολογίας.
- Τα βότανα βελτιώνουν την προσαρμογή του σώματος στις νέες συνθήκες διαβίωσης και διευκολύνουν την πορεία της μετεγχειρητικής περιόδου.
Τα φαρμακευτικά φυτά μπορούν να χρησιμοποιηθούν τόσο αποξηραμένα όσο και φρεσκοκομμένα. Χρησιμοποιούνται για την παρασκευή εγχυμάτων και αφεψημάτων. Τα ακόλουθα είδη βοτάνων είναι σχετικά με το αμελοβλάστωμα:
- Το Καθαράνθος είναι ένας ημίθαμνος με αντικαρκινική δράση. Για να προετοιμάσετε το βάμμα, πάρτε 2 κουταλιές της σούπας κλαδάκια και φύλλα του φυτού, ρίξτε 250 ml βότκα, διατηρήστε σε σκοτεινό μέρος για 10 ημέρες, φιλτράρετε. Λάβετε 5 σταγόνες μισή ώρα πριν από τα γεύματα, αυξάνοντας τη δόση ημερησίως, φτάνοντας τις 10 σταγόνες την ημέρα. Η διάρκεια της θεραπείας είναι 3 μήνες. Προσοχή: το φυτό είναι δηλητηριώδες!
- Η αλθαία είναι ένα γνωστό αποχρεμπτικό και αντιφλεγμονώδες φυτό, το οποίο δεν είναι λιγότερο αποτελεσματικό σε διάφορες καρκινικές διεργασίες. Μία κουταλιά της σούπας θρυμματισμένο ρίζωμα χύνεται σε ένα θερμός με 200 ml βραστό νερό, διατηρείται για 15 λεπτά, χύνεται σε ένα φλιτζάνι και ψύχεται σε θερμοκρασία δωματίου για 45 λεπτά, στη συνέχεια φιλτράρεται. Λαμβάνεται από το στόμα τρεις φορές την ημέρα μετά τα γεύματα, 50-100 ml, για 2-3 εβδομάδες.
- Γλυκιά σημαία - το ρίζωμα αυτού του φυτού περιέχει ένα τερπενοειδές που έχει αναλγητική και επανορθωτική δράση. Ετοιμάστε ένα έγχυμα από 1 κουταλιά της σούπας θρυμματισμένη ρίζα ανά 200 ml βραστό νερό. Λάβετε 50 ml την ημέρα (χωρίστε σε δύο δόσεις).
- Βερβερίδα - περιέχει ένα αλκαλοειδές, το οποίο χρησιμοποιείται με επιτυχία για τη θεραπεία ακόμη και κακοήθων όγκων. Οι ρίζες και οι νεαροί βλαστοί της βερβερίδας (20 g) χύνεται με 400 ml βραστό νερό, βράζεται για 15 λεπτά και στη συνέχεια εγχύεται για περίπου 3-4 ώρες. Φιλτράρεται και φέρεται ο όγκος στα 500 ml με βραστό νερό. Πίνετε 50 ml 4 φορές την ημέρα.
- Αθάνατο – εξαιρετικό για την ανακούφιση των σπασμών και την εξάλειψη του πόνου μετά από χειρουργικές επεμβάσεις. Για να προετοιμάσετε το έγχυμα, πάρτε 3 κουταλιές της σούπας από το θρυμματισμένο φυτό, ρίξτε 200 ml βραστό νερό, αφήστε το για 40 λεπτά, φιλτράρετε. Φέρτε τον όγκο στα 200 ml με βραστό νερό. Λάβετε 50 ml τρεις φορές την ημέρα μισή ώρα πριν από τα γεύματα για ένα μήνα.
- Ρίζα κολλιτσίδας – έχει αντικαρκινική δράση. Λαμβάνεται από το στόμα ως αφέψημα (10 g ανά 200 ml νερού), 100 ml δύο φορές την ημέρα, για ένα μήνα.
- Sedum - ένα αφέψημα και έγχυμα αυτού του βοτάνου βελτιώνει τον μεταβολισμό, τονώνει, εξαλείφει τον πόνο και σταματά τη φλεγμονώδη διαδικασία. Ετοιμάστε ένα έγχυμα από 200 ml βραστό νερό και 50 g ξηρών θρυμματισμένων φύλλων του φυτού. Πίνετε 50-60 ml ημερησίως.
- Γαϊδουράγκαθο - αποτρέπει την ανάπτυξη υποτροπής του όγκου. Το έγχυμα παρασκευάζεται με ρυθμό 1 κουταλιά της σούπας φύλλα ανά 200 ml βραστό νερό. Λάβετε το φάρμακο 100 ml 3 φορές την ημέρα.
- Καλέντουλα - προάγει την απορρόφηση παθολογικών εστιών, τον καθαρισμό του αίματος και την επούλωση τραυμάτων. Πάρτε το βάμμα του φαρμακείου 20 σταγόνες 15 λεπτά πριν από τα γεύματα (με νερό) τρεις φορές την ημέρα για ένα μήνα.
Η χρήση φαρμακευτικών φυτών πρέπει να εγκρίνεται από τον θεράποντα ιατρό. Δεν πρέπει ποτέ να χρησιμοποιούνται ως υποκατάστατο της παραδοσιακής θεραπείας. [ 24 ]
Χειρουργική θεραπεία
Η θεραπεία συνίσταται στην χειρουργική αφαίρεση του αδαμαντινοβλαστώματος. Σε περίπτωση πυώδους φλεγμονώδους διαδικασίας, ο χειρουργός εκτελεί απολύμανση της στοματικής κοιλότητας. Το νεόπλασμα εκπυρηνώνεται, τα τοιχώματα πλένονται με φαινόλη: αυτό είναι απαραίτητο για την έναρξη νεκρωτικών διεργασιών στα στοιχεία του όγκου και την επιβράδυνση της ανάπτυξής τους. Εάν η επέμβαση πραγματοποιείται στην περιοχή της κάτω γνάθου, τότε πραγματοποιείται επιπλέον οστικό μόσχευμα και οδοντική προσθετική με συνεχή χρήση ορθοπεδικής συσκευής. Μετά την ολοκλήρωση της επέμβασης, η κοιλότητα δεν ράβεται για να μειωθεί ο κίνδυνος υποτροπιάζουσας ανάπτυξης όγκου. Αντί της εφαρμογής ράμματος, χρησιμοποιείται ταμπόν, η οποία προάγει την επιθηλιοποίηση των τοιχωμάτων της κοιλότητας. [ 25 ]
Σε σύνθετες χρόνιες περιπτώσεις, πραγματοποιείται μερική απεξάρθρωση της γνάθου (χειρουργική στροφή της γνάθου κατά μήκος του ορίου του αρθρικού χώρου, η οποία δεν απαιτεί κοπή οστού). Αντί του αφαιρεμένου τμήματος της γνάθου, εμφυτεύεται μια οστική πλάκα χρησιμοποιώντας μια ειδική ορθοπεδική συσκευή.
Εάν η αφαίρεση του αμελοβλαστώματος είναι αδύνατη για κάποιο λόγο ή εάν ο όγκος γίνει κακοήθης, συνταγογραφείται ακτινοθεραπεία. [ 26 ]
Μετά την επέμβαση, στους ασθενείς που υποβάλλονται σε χειρουργική επέμβαση συνταγογραφείται μια αγωγή με αντιβιοτικά και τους παρέχονται τα βασικά της μετεγχειρητικής διατροφής. Για αρκετές εβδομάδες, ο ασθενής δεν πρέπει να τρώει σκληρές ή χοντροκομμένες τροφές και μετά από κάθε γεύμα, το στόμα πρέπει να ξεπλένεται με ειδικό διάλυμα. [ 27 ]
Η αφαίρεση του αμελοβλαστώματος πραγματοποιείται ως εξής:
- Εάν το νεόπλασμα εντοπίζεται στην οστική μάζα, τότε πραγματοποιείται μερική εκτομή της κάτω γνάθου.
- Εάν το αδαμαντινοβλάστωμα είναι μεγάλο και εκτείνεται μέχρι την άκρη της κάτω γνάθου, τότε πραγματοποιείται διαγώνια εκτομή της κάτω γνάθου. Εάν ο κλάδος έχει σοβαρή βλάβη και έχει επηρεαστεί η κονδυλική απόφυση, αυτό αποτελεί ένδειξη για εξάρθρωση της κάτω γνάθου και του νεοπλάσματος μέχρι τα όρια του υγιούς ιστού.
- Για την πρόληψη της υποτροπιάζουσας ανάπτυξης του όγκου, ο χειρουργός πρέπει να κατανοεί και να τηρεί τις αρχές της αβλαστικής και της αντιβλαστικής θεραπείας.
Ο ασθενής νοσηλεύεται στο νοσοκομείο για περίπου 2 εβδομάδες, μετά τον οποίο μεταφέρεται σε εξωτερική παρατήρηση με υποχρεωτική επίσκεψη στον γιατρό:
- κατά τη διάρκεια του πρώτου έτους μετά την επέμβαση – κάθε τρεις μήνες.
- κατά τα επόμενα τρία χρόνια – μία φορά κάθε έξι μήνες·
- έπειτα ετησίως.
Πρόληψη
Προκειμένου να αποφευχθούν επιπλοκές με τη μορφή φλεγμονωδών διεργασιών, παθολογικών καταγμάτων και κακοήθειας στο προεγχειρητικό στάδιο, είναι απαραίτητο να ανιχνευθεί το αμελοβλάστωμα το συντομότερο δυνατό. Για όλους τους ασθενείς χωρίς εξαίρεση, συνιστάται σύνθετη θεραπεία με τη χρήση συμπτωματικών φαρμάκων και αντιβιοτικής θεραπείας.
Για την πρόληψη της αιμορραγίας κατά τη διάρκεια του μετεγχειρητικού σταδίου ανάρρωσης, είναι απαραίτητο να παρακολουθείται η ποιότητα της πήξης του αίματος και των δεικτών αρτηριακής πίεσης.
Η πρόληψη των όψιμων ανεπιθύμητων ενεργειών σχετίζεται στενά με την κατάλληλη διάγνωση, την προκαταρκτική στερεολιθογραφική μοντελοποίηση. Η ριζική παρέμβαση με επακόλουθη πλαστική χειρουργική οστών, με την εγκατάσταση ενδοπροθέσεων και εμφυτευμάτων, την πλαστική χειρουργική περιγράμματος και τα μικροαγγειακά μέτρα μεταμόσχευσης θεωρείται βέλτιστη.
Πρόβλεψη
Το αδαμαντοβλάστωμα συχνά διαγιγνώσκεται σε μεταγενέστερα στάδια ανάπτυξης, γεγονός που οφείλεται στα ανεπαρκώς έντονα συμπτώματα της νόσου και στη μικρή εξάπλωσή της. Η κύρια θεραπευτική επιλογή για τον όγκο είναι η άμεση αφαίρεσή του με επακόλουθη ανακατασκευή (εάν είναι δυνατόν).
Ο βασικός παράγοντας για μια ευνοϊκή πρόγνωση είναι η έγκαιρη διάγνωση της νόσου και η έγκαιρη κατάλληλη θεραπεία, συμπεριλαμβανομένης της χειρουργικής αφαίρεσης, της χημικής ή ηλεκτρικής πήξης, της ακτινοθεραπείας ή ενός συνδυασμού χειρουργικής επέμβασης και ακτινοβολίας.
Η περαιτέρω έκβαση της μετεγχειρητικής ανάρρωση εξαρτάται από τον όγκο και τη φύση της θεραπείας που εκτελείται, συμπεριλαμβανομένης της χειρουργικής επέμβασης. Για παράδειγμα, η ριζική αφαίρεση της κάτω γνάθου συνεπάγεται την εμφάνιση σημαντικών αισθητικών ελαττωμάτων, καθώς και διαταραχή της ομιλίας και της μάσησης. [ 28 ]
Το κύριο σημείο αποκατάστασης των ασθενών που έχουν υποβληθεί σε ριζικές επεμβάσεις θεωρείται η διόρθωση της λειτουργίας της γνάθου. Για τον σκοπό αυτό, πραγματοποιείται πρωτογενής ή καθυστερημένη πλαστική χειρουργική οστών με επακόλουθη οδοντική προσθετική. Το εύρος μιας τέτοιας επέμβασης καθορίζεται από έναν γναθοπροσωπικό χειρουργό.
Προς το παρόν, οι μέθοδοι ατομικής οδοντικής προσθετικής μετά την αφαίρεση αμελοβλαστώματος από έναν ασθενή δεν έχουν αναπτυχθεί επαρκώς, παρά το γεγονός ότι η αποκατάσταση της διαμόρφωσης του προσώπου και της λειτουργικότητας της γνάθου αποτελεί σημαντικό σημείο κοινωνικής και ιατρικής αποκατάστασης.

