
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Ηλεκτρική καρδιοανάταξη
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 29.06.2025
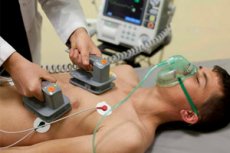
Η ηλεκτρική καρδιομετατροπή είναι μια ιατρική διαδικασία που χρησιμοποιεί ένα σύντομο ηλεκτρικό σοκ που κατευθύνεται στην καρδιά ενός ασθενούς για την αποκατάσταση ενός φυσιολογικού καρδιακού ρυθμού. Αυτή η διαδικασία συνήθως εκτελείται για τη θεραπεία σοβαρών αρρυθμιών (μη φλεβοκομβικών ρυθμών της καρδιάς) που μπορεί να είναι επικίνδυνες για την υγεία ή τη ζωή του ασθενούς.
Ενδείξεις για τη διαδικασία
Οι ενδείξεις για ηλεκτρική καρδιοανάταξη μπορεί να περιλαμβάνουν τις ακόλουθες παθήσεις και καταστάσεις:
- Κολπική Μαρμαρυγή (Κολπική Μαρμαρυγή): Η ενδοκαρδιογράφημα μπορεί να πραγματοποιηθεί για την αποκατάσταση του φυσιολογικού καρδιακού ρυθμού σε ασθενείς με κολπική μαρμαρυγή, ειδικά εάν άλλες θεραπείες, όπως τα φάρμακα, δεν έχουν επιφέρει το επιθυμητό αποτέλεσμα. Η κολπική μαρμαρυγή μπορεί να αυξήσει τον κίνδυνο θρόμβων αίματος και εγκεφαλικού επεισοδίου.
- Κοιλιακή μαρμαρυγή: Στην κοιλιακή μαρμαρυγή, ειδικά εάν προκαλεί απώλεια των αισθήσεων ή είναι απειλητική για τη ζωή, μπορεί να πραγματοποιηθεί αμέσως ECV για την αποκατάσταση του φυσιολογικού καρδιακού ρυθμού.
- Αρρυθμίες κοιλοτήτων: Η ενδοκαρδίτιδα μπορεί να ενδείκνυται για τη διόρθωση αρρυθμιών κοιλοτήτων, όπως η ταχυκαρδία κοιλοτήτων ή η μαρμαρυγή κοιλοτήτων, εάν προκαλούν σοβαρά συμπτώματα ή είναι απειλητικές για τη ζωή του ασθενούς.
- Ταχυκαρδία ευρέος QRS: Για ταχυκαρδίες ευρέος QRS που δεν υποβάλλονται σε φαρμακευτική αγωγή και μπορεί να προκαλέσουν σοβαρά συμπτώματα, η ενδοκαρδίτιδα μπορεί να θεωρηθεί ως παρέμβαση.
- Αρρυθμίες κατά τη διάρκεια χειρουργικής επέμβασης: Εάν ένας ασθενής υποβάλλεται σε χειρουργική επέμβαση και εμφανιστεί καρδιακή αρρυθμία, η ECV μπορεί να χρησιμοποιηθεί για την άμεση αποκατάσταση του φυσιολογικού ρυθμού.
- Κρίση ιατρού: Περιστασιακά, ένας γιατρός μπορεί να αποφασίσει να πραγματοποιήσει ECV με βάση μια εκτεταμένη κλινική αξιολόγηση και τα ατομικά χαρακτηριστικά του ασθενούς.
Οι ενδείξεις για μια EKV θα πρέπει πάντα να αξιολογούνται από γιατρό και η διαδικασία εκτελείται στο εξειδικευμένο περιβάλλον μιας ιατρικής κλινικής ή νοσοκομείου υπό την επίβλεψη εξειδικευμένων επαγγελματιών.
Παρασκευή
Η διαδικασία εκτελείται με εξειδικευμένο εξοπλισμό και ιατρική επίβλεψη και απαιτεί προετοιμασία τόσο από το ιατρικό προσωπικό όσο και από τον ασθενή. Ακολουθούν τα βασικά βήματα για την προετοιμασία για ηλεκτρική καρδιοανάταξη:
- Αξιολόγηση Ασθενούς: Πριν από την εκτέλεση ηλεκτρικής καρδιοανάταξης, ο γιατρός θα πρέπει να αξιολογήσει την κατάσταση του ασθενούς, συμπεριλαμβανομένου του ιστορικού, της κλινικής εξέτασης και των απαραίτητων εργαστηριακών και οργανικών εξετάσεων. Αυτό βοηθά να διασφαλιστεί ότι ο ασθενής είναι κατάλληλος για τη διαδικασία και ότι είναι ασφαλής για τον ίδιο.
- Διάγνωση: Ο γιατρός πρέπει να διαγνώσει με ακρίβεια την αρρυθμία και να καθορίσει εάν η ηλεκτρική καρδιοανάταξη θα ήταν η καταλληλότερη θεραπεία.
- Γενική αναισθησία ή τοπική αναισθησία: Ανάλογα με την κλινική κατάσταση και τις συστάσεις του γιατρού, η διαδικασία μπορεί να πραγματοποιηθεί υπό γενική αναισθησία, έτσι ώστε ο ασθενής να είναι πλήρως άτρωτος στον πόνο και να μην έχει επίγνωση της καρδιομετατροπής. Σε άλλες περιπτώσεις, μπορεί να χρησιμοποιηθεί τοπική αναισθησία για την αναισθησία της περιοχής όπου θα τοποθετηθούν τα ηλεκτρόδια.
- Συνεχής παρακολούθηση: Πριν, κατά τη διάρκεια και μετά τη διαδικασία, ο ασθενής θα βρίσκεται υπό συνεχή ιατρική παρακολούθηση για την παρακολούθηση της κατάστασής του και της ανταπόκρισής του στην καρδιοανάταξη.
- Προετοιμασία Εξοπλισμού: Το ιατρικό προσωπικό θα πρέπει να προετοιμάσει εξειδικευμένο εξοπλισμό, συμπεριλαμβανομένου ενός απινιδωτή και ηλεκτροδίων, που θα χρησιμοποιηθούν για την εκτέλεση καρδιομετατροπής.
- Εντολές ιατρού: Ο ιατρός και το ιατρικό προσωπικό θα πρέπει να προετοιμαστούν για τη διαδικασία και να είναι έτοιμοι να εκτελέσουν τις απαραίτητες εντολές και ενέργειες κατά τη διάρκεια της καρδιοανάταξης.
- Προετοιμασία Ασθενούς: Στον ασθενή μπορούν να δοθούν οδηγίες σχετικά με τη διατροφή και τη φαρμακευτική αγωγή πριν από τη διαδικασία. Είναι σημαντικό να ενημερωθεί ο γιατρός για όλα τα φάρμακα που λαμβάνει και για τυχόν αλλεργίες.
- Συγκατάθεση για τη διαδικασία: Ο ασθενής πρέπει να δώσει ενημερωμένη συγκατάθεση για ηλεκτρική καρδιοανάταξη αφού συζητήσει τους κινδύνους και τα οφέλη της διαδικασίας με τον γιατρό.
Η ηλεκτρική καρδιομετατροπή είναι μια διαδικασία που πρέπει να εκτελείται από επαγγελματίες υγείας σε εξειδικευμένες κλινικές ή νοσοκομεία και απαιτεί αυστηρή εκπαίδευση και επίβλεψη. Είναι σημαντικό να εμπιστευτείτε έμπειρους γιατρούς και ιατρικό προσωπικό για την εκτέλεση αυτής της διαδικασίας.
Τεχνική ηλεκτρική καρδιοανάταξη
Η τεχνική της ηλεκτρικής καρδιοανάταξης (ECV) απαιτεί εξειδικευμένη εκπαίδευση και ιατρικό εξοπλισμό και συνήθως εκτελείται σε εξειδικευμένες ιατρικές εγκαταστάσεις όπως νοσοκομεία και κλινικές. Ακολουθεί μια γενική επισκόπηση των τεχνικών EKV:
Προετοιμασία ασθενούς:
- Η διαδικασία εξηγείται στον ασθενή και λαμβάνεται η ενημερωμένη συγκατάθεσή του.
- Αξιολογείται το ιατρικό ιστορικό του ασθενούς, συμπεριλαμβανομένων αλλεργιών και άλλων ιατρικών παθήσεων.
- Στον ασθενή παρέχεται καταστολή ή γενική αναισθησία για να εξασφαλιστεί η άνεση και να αποφευχθεί ο πόνος κατά τη διάρκεια της διαδικασίας.
Προετοιμασία εξοπλισμού:
- Το ιατρικό προσωπικό προετοιμάζει έναν απινιδωτή, ο οποίος χρησιμοποιείται για τη χορήγηση ηλεκτροσόκ.
- Τα ηλεκτρόδια που είναι συνδεδεμένα με τον απινιδωτή τοποθετούνται στο σώμα του ασθενούς. Συνήθως χρησιμοποιούνται δύο ηλεκτρόδια, ένα τοποθετημένο στο στήθος δεξιά από το στέρνο και ένα στην αριστερή πλευρά του θώρακα, κάτω από την κλείδα.
Ρύθμιση παραμέτρων:
- Ο γιατρός ή το ιατρικό προσωπικό ορίζει τις παραμέτρους του απινιδωτή, συμπεριλαμβανομένης της ισχύος και της διάρκειας της ηλεκτρικής εκκένωσης και της συχνότητας των παλμών.
- Αυτές οι παράμετροι προσαρμόζονται ανάλογα με τον τύπο της αρρυθμίας και την κατάσταση του ασθενούς.
Χορήγηση παλμών:
- Μόλις οριστούν οι παράμετροι, ο γιατρός ή το ιατρικό προσωπικό πατάει ένα κουμπί ή ενεργοποιεί τον απινιδωτή για να δώσει ένα σύντομο ηλεκτρικό σοκ μέσω των ηλεκτροδίων στην καρδιά του ασθενούς.
- Αυτός ο παλμός μπορεί να «επαναφέρει» την αρρυθμία και να αποκαταστήσει έναν φυσιολογικό καρδιακό ρυθμό.
Παρακολούθηση και Επιτήρηση:
- Μετά την ECV, ο ασθενής παρακολουθείται από γιατρούς και ιατρικό προσωπικό σε εξειδικευμένη μονάδα παρατήρησης.
- Ο καρδιακός ρυθμός και η κατάσταση του ασθενούς παρακολουθούνται για να διασφαλιστεί η αποτελεσματικότητα της διαδικασίας και να αποφευχθούν επιπλοκές.
Πρόσθετες Διαδικασίες:
- Σε ορισμένες περιπτώσεις, μπορεί να χρειαστούν αρκετές συνεδρίες ECV για να επιτευχθεί ένας σταθερός φυσιολογικός καρδιακός ρυθμός.
Είναι σημαντικό να σημειωθεί ότι η εκτέλεση της ECV απαιτεί εξειδικευμένη εκπαίδευση και εξοπλισμό και θα πρέπει να εκτελείται από έμπειρους επαγγελματίες υγείας που έχουν εκπαιδευτεί στη διαδικασία. Αυτό βοηθά στη διασφάλιση της ασφάλειας και της αποτελεσματικότητας της διαδικασίας.
Αντενδείξεις στη διαδικασία
Η ηλεκτρική καρδιομετατροπή (ECV) είναι μια διαδικασία που μπορεί να είναι πολύ χρήσιμη στη θεραπεία σοβαρών αρρυθμιών, αλλά έχει αντενδείξεις και περιορισμούς. Παρακάτω παρατίθενται μερικές από τις κύριες αντενδείξεις για την ECV:
- Καμία ένδειξη: Η ενδοσκοπική καρδιακή κοιλότητα (ECV) πραγματοποιείται μόνο παρουσία συγκεκριμένων αρρυθμιών όπως κολπική μαρμαρυγή (AF), κολπική μαρμαρυγή (AF) ή κοιλιακή μαρμαρυγή (VF). Εάν δεν υπάρχει κλινική ένδειξη για ECV, δεν πραγματοποιείται.
- Κατάσταση ασθενούς: Η ενδοκαρδίτιδα μπορεί να είναι επικίνδυνη για ασθενείς με ορισμένες παθήσεις, όπως οξύ έμφραγμα του μυοκαρδίου ή σοβαρή καρδιακή ανεπάρκεια. Πριν από την εκτέλεση της διαδικασίας, ο γιατρός πρέπει να αξιολογήσει τη γενική κατάσταση του ασθενούς και να αποφασίσει εάν η ενδοκαρδίτιδα είναι κατάλληλη για την περίπτωσή του.
- Μη διερευνημένες αρρυθμίες: Πριν από την εκτέλεση μιας EKV, ο γιατρός θα πρέπει να βεβαιωθεί ότι η αρρυθμία έχει διαγνωστεί και ταξινομηθεί σωστά. Οι μη ελεγχόμενες ή απροσδιόριστες αρρυθμίες ενδέχεται να απαιτούν πρόσθετες εξετάσεις.
- Ενεργές λοιμώξεις: Εάν ένας ασθενής έχει ενεργές λοιμώξεις, ειδικά στην περιοχή του στέρνου ή κοντά στο σημείο τοποθέτησης των ηλεκτροδίων, η ECV μπορεί να καθυστερήσει για να αποτραπεί η εξάπλωση της λοίμωξης.
- Άλλες αντενδείξεις: Ανάλογα με τις συγκεκριμένες περιστάσεις και την κατάσταση του ασθενούς, μπορεί να υπάρχουν άλλες αντενδείξεις για την εκτέλεση ECV. Αυτές μπορεί να περιλαμβάνουν σοβαρές αιμορραγικές διαταραχές, ανεξέλεγκτη αρτηριακή υπέρταση κ.λπ.
Είναι σημαντικό να σημειωθεί ότι η απόφαση για την εκτέλεση ECV θα πρέπει πάντα να λαμβάνεται από τον γιατρό μετά από προσεκτική αξιολόγηση του ασθενούς και εξέταση του ιατρικού ιστορικού του. Ο ασθενής θα πρέπει να ενημερώνεται για τα σχέδια και τους κινδύνους που σχετίζονται με τη διαδικασία και να κάνει μια ενημερωμένη επιλογή.
Επιπλοκές μετά τη διαδικασία
Διάφορες επιπλοκές μπορεί να προκύψουν μετά από μια ηλεκτρική καρδιομετατροπή. Ωστόσο, οι περισσότερες επιπλοκές είναι σπάνιες και συχνά σχετίζονται με τις ειδικές περιστάσεις και την κατάσταση του ασθενούς. Είναι σημαντικό να σημειωθεί ότι η καρδιομετατροπή συνήθως πραγματοποιείται με όλες τις προφυλάξεις που έχουν ληφθεί για την ελαχιστοποίηση των κινδύνων. Ορισμένες από τις πιθανές επιπλοκές παρατίθενται παρακάτω:
- Πόνος στο στήθος: Μετά την επέμβαση, ο ασθενής μπορεί να αισθανθεί κάποιο πόνο ή δυσφορία στην περιοχή του θώρακα. Αυτό μπορεί να οφείλεται στην ηλεκτρική εκκένωση που χρησιμοποιείται για την αποκατάσταση του καρδιακού ρυθμού.
- Αρρυθμίες: Η ηλεκτρική καρδιοανάταξη μπορεί να προκαλέσει προσωρινές αρρυθμίες του καρδιακού ρυθμού. Αυτές οι αρρυθμίες είναι συνήθως βραχυπρόθεσμες και μπορεί να απαιτούν πρόσθετη θεραπεία.
- Θρομβοεμβολή: Υπάρχει κίνδυνος θρόμβωσης αίματος (θρόμβοι αίματος), ειδικά στην κολπική μαρμαρυγή. Μπορεί να απαιτηθεί αντιπηκτική αγωγή μετά από καρδιομετατροπή για την πρόληψη θρομβοεμβολικών επιπλοκών όπως το εγκεφαλικό επεισόδιο.
- Εγκαύματα: Εάν τα ηλεκτρόδια δεν εφαρμόζουν σωστά στο δέρμα, ενδέχεται να προκληθούν εγκαύματα. Οι γιατροί και το ιατρικό προσωπικό πρέπει να τοποθετούν τα ηλεκτρόδια σωστά και να παρακολουθούν το δέρμα κατά τη διάρκεια της διαδικασίας.
- Μείωση της αρτηριακής πίεσης: Σε σπάνιες περιπτώσεις, η καρδιοανάταξη μπορεί να προκαλέσει μείωση της αρτηριακής πίεσης, η οποία μπορεί να απαιτήσει πρόσθετη ιατρική υποστήριξη.
- Επιπλοκές φαρμάκων: Εάν ένας ασθενής λαμβάνει ορισμένα φάρμακα, όπως αντιαρρυθμικά φάρμακα, μπορεί να εμφανιστούν επιπλοκές από φαρμακευτικές αλληλεπιδράσεις που απαιτούν στενή παρακολούθηση και προσαρμογές της θεραπείας.
- Αλλεργικές αντιδράσεις: Σε σπάνιες περιπτώσεις, οι ασθενείς μπορεί να εμφανίσουν αλλεργική αντίδραση σε φάρμακα ή υλικά που χρησιμοποιούνται κατά τη διάρκεια της διαδικασίας.
Μετά την καρδιομετατροπή, ο ασθενής συνήθως παρακολουθείται από ιατρικό προσωπικό για τον έγκαιρο εντοπισμό και την αντιμετώπιση τυχόν επιπλοκών. Οι γιατροί και το ιατρικό προσωπικό υποχρεούνται να κάνουν ό,τι είναι δυνατόν για να διασφαλίσουν την ασφάλεια και την αποτελεσματικότητα της διαδικασίας. Εάν έχετε οποιεσδήποτε ανησυχίες ή ερωτήσεις σχετικά με πιθανές επιπλοκές, φροντίστε να τις συζητήσετε με τον γιατρό σας πριν από τη διαδικασία.
Φροντίστε μετά τη διαδικασία
Η φροντίδα μετά από μια διαδικασία ηλεκτρικής καρδιοανάταξης (EC) παίζει σημαντικό ρόλο στην ανάρρωση του ασθενούς και στην ελαχιστοποίηση του κινδύνου επιπλοκών. Ακολουθούν ορισμένες συστάσεις και οδηγίες για τη φροντίδα μετά από αυτήν τη διαδικασία:
- Ιατρικός παρατηρητής: Μετά την καταγραφή του καρδιακού ρυθμού, ο ασθενής θα βρίσκεται υπό ιατρική παρακολούθηση για την παρακολούθηση του καρδιακού ρυθμού, της αρτηριακής πίεσης και της γενικής του κατάστασης. Αυτό μπορεί να διαρκέσει από μερικές ώρες έως μερικές ημέρες, ανάλογα με την κλινική κατάσταση.
- Ανακούφιση από τον πόνο: Εάν έχετε πόνο στο στήθος ή στο δέρμα σας στο σημείο που είναι προσαρτημένα τα ηλεκτρόδια, ενημερώστε το ιατρικό προσωπικό. Μπορεί να σας προσφερθούν παυσίπονα ή άλλες μέθοδοι ανακούφισης από τον πόνο.
- Ξεκούραση: Μπορεί να χρειαστεί να ξεκουραστείτε και να αποφύγετε τη σωματική δραστηριότητα για κάποιο χρονικό διάστημα μετά την καρδιαγγειακή παθολογία. Αυτό συνήθως συνιστάται για μερικές ώρες έως μερικές ημέρες, ανάλογα με τις ατομικές περιστάσεις.
- Παρακολούθηση καρδιακού ρυθμού: Ανάλογα με την αιτία της καρδιαγγειακής νόσου, μπορεί να σας συνταγογραφηθούν αντιαρρυθμικά φάρμακα ή αντιπηκτικά για τον έλεγχο του καρδιακού ρυθμού και την πρόληψη θρομβοεμβολικών επιπλοκών.
- Διατροφή και φάρμακα: Ακολουθήστε τις συστάσεις του γιατρού σας σχετικά με τη διατροφή και τα φάρμακα. Μπορεί να χρειαστεί να παρακολουθείτε τακτικά τα επίπεδα αντιαρρυθμικών φαρμάκων στο αίμα σας.
- Αποφύγετε το αλκοόλ και τη νικοτίνη: Η διακοπή του καπνίσματος και η μέτρια κατανάλωση αλκοόλ μπορούν να βοηθήσουν στην αποκατάσταση της υγείας της καρδιάς.
- Παρατηρήστε τη θέση τοποθέτησης των ηλεκτροδίων: Εάν υπάρχουν ενδείξεις ερεθισμού του δέρματος, εξανθήματος ή ερυθρότητας στο σημείο που συνδέθηκαν τα ηλεκτρόδια, ενημερώστε το ιατρικό προσωπικό.
- Ακολουθήστε τις συστάσεις του γιατρού σας: Είναι σημαντικό να ακολουθείτε αυστηρά όλες τις συστάσεις του γιατρού σας μετά την καρδιαγγειακή εξέταση, συμπεριλαμβανομένων των φαρμάκων, των αλλαγών στον τρόπο ζωής και των επισκέψεων παρακολούθησης.
- Παρακολουθήστε για αλλαγές: Είναι σημαντικό να παρακολουθείτε στενά την κατάστασή σας μετά την καρδιαγγειακή εξέταση και να αναφέρετε αμέσως στον γιατρό σας τυχόν ασυνήθιστα συμπτώματα όπως ζάλη, δύσπνοια, πόνο στο στήθος ή επιδείνωση των αρρυθμιών.
- Επαναληπτικές εξετάσεις: Ενδέχεται να προγραμματιστούν επαναληπτικές εξετάσεις μετά το βιογραφικό σας σημείωμα, για να αξιολογηθεί η αποτελεσματικότητα της διαδικασίας και να συνεχιστεί η θεραπεία, εάν είναι απαραίτητο.
Η φροντίδα μετά από ηλεκτρική καρδιοανάταξη ποικίλλει ανάλογα με την ειδική κατάσταση του ασθενούς και τον λόγο της διαδικασίας. Είναι σημαντικό να ακολουθείτε τις συστάσεις της ομάδας υγειονομικής περίθαλψης για να διασφαλίσετε τα καλύτερα αποτελέσματα και να ελαχιστοποιήσετε τον κίνδυνο επιπλοκών.
Κλινικές οδηγίες για την εκτέλεση ηλεκτρικής καρδιοανάταξης
Μπορεί να διαφέρει ανάλογα με τις συγκεκριμένες αρρυθμίες, την κατάσταση του ασθενούς και τα ιατρικά πρότυπα. Ωστόσο, ακολουθούν ορισμένες γενικές κλινικές οδηγίες που μπορούν να ληφθούν υπόψη κατά την απόφαση για την εκτέλεση ECV:
Διάγνωση και Ενδείξεις:
- Η ECV θεωρείται συνήθως θεραπευτική επιλογή για ασθενείς με σοβαρές αρρυθμίες όπως κολπική μαρμαρυγή (AF), κολπική μαρμαρυγή (AF) ή κοιλιακή μαρμαρυγή (VF).
- Η απόφαση για την εκτέλεση ECV θα πρέπει να βασίζεται σε ακριβή διάγνωση, τον τύπο της αρρυθμίας και τη διάρκειά της.
Αξιολόγηση Ασθενούς:
- Ο γιατρός θα πρέπει να αξιολογήσει τη γενική κατάσταση του ασθενούς, συμπεριλαμβανομένου του ιατρικού ιστορικού, της παρουσίας συννοσηροτήτων, του επιπέδου σωματικής δραστηριότητας κ.λπ.
- Η αξιολόγηση βοηθά στον προσδιορισμό του εάν το ECV είναι κατάλληλο για αυτόν τον ασθενή και ποιοι μπορεί να είναι οι κίνδυνοι.
Έλεγχος αιμορραγίας: Ασθενείς που λαμβάνουν αντιπηκτικά ή έχουν διαταραχές πήξης του αίματος μπορεί να χρειαστούν προσαρμογές της θεραπείας πριν από την EKV.
Προετοιμασία για τη διαδικασία:
- Πριν από την εκτέλεση μιας ECV, ο ασθενής ενημερώνεται σχετικά με τη διαδικασία και τους πιθανούς κινδύνους.
- Το ιατρικό προσωπικό παρέχει καταστολή ή γενική αναισθησία για την πρόληψη του πόνου και της δυσφορίας.
Παρακολούθηση:
- Η διαδικασία πραγματοποιείται σε εξειδικευμένες ιατρικές μονάδες όπου υπάρχει διαθέσιμος εξοπλισμός για την παρακολούθηση της καρδιακής δραστηριότητας και της αρτηριακής πίεσης του ασθενούς.
- Μετά την ECV, ο ασθενής παρακολουθείται για ένα χρονικό διάστημα για την παρακολούθηση της κατάστασης της καρδιάς.
Πρόσθετες συστάσεις:
- Η απόφαση για την εκτέλεση ECV μπορεί να εξατομικευτεί για κάθε ασθενή και μπορεί να εξαρτηθεί από πολλούς παράγοντες.
- Σε ορισμένες περιπτώσεις, μπορεί να χρειαστούν πρόσθετες διαγνωστικές εξετάσεις, όπως η διοισοφάγεια ηχοκαρδιογραφία (TEEG), για την ακριβέστερη αξιολόγηση της καρδιάς.
Οι κλινικές συστάσεις και η απόφαση για την εκτέλεση ECV θα πρέπει πάντα να λαμβάνονται από ειδικευμένο καρδιολόγο ή ηλεκτροφυσιολόγο, λαμβάνοντας υπόψη τις ιδιαιτερότητες κάθε κλινικής περίπτωσης και ασθενούς. Αυτό βοηθά στη διασφάλιση της ασφάλειας και της αποτελεσματικότητας της διαδικασίας.

