
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Νευροληπτικά ή αντιψυχωσικά
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 04.07.2025
Τα αντιψυχωσικά (νευροληπτικά) είναι μια κατηγορία ψυχοτρόπων φαρμάκων που χρησιμοποιούνται κυρίως για τη θεραπεία της σχιζοφρένειας. Σήμερα, είναι σύνηθες να διακρίνουμε δύο ομάδες (ή κατηγορίες) φαρμάκων: τα τυπικά και τα άτυπα αντιψυχωσικά. Παρακάτω παρατίθενται πληροφορίες σχετικά με τις φαρμακολογικές ιδιότητες, τις ενδείξεις χρήσης και τις παρενέργειες της θεραπείας για καθεμία από αυτές τις ομάδες φαρμάκων.
Ενδείξεις για τη χρήση τυπικών αντιψυχωσικών
Επί του παρόντος, οι κύριες ενδείξεις για τη συνταγογράφηση παραδοσιακών νευροληπτικών, σύμφωνα με τις συστάσεις που παρέχονται από έγκυρους ερευνητές στον τομέα της ψυχοφαρμακοθεραπείας, περιλαμβάνουν τα ακόλουθα.
- Ανακούφιση από την ψυχοκινητική διέγερση και τις συμπεριφορικές διαταραχές που προκαλούνται από σοβαρά ψυχωσικά συμπτώματα. Σε αυτές τις περιπτώσεις, ενδείκνυται η χρήση από του στόματος ή παρεντερικών μορφών φαρμάκων με αντιψυχωσική δράση, τόσο καθολικής (κλοπρομαζίνη, λεβομεπρομαζίνη, θειοπροπεραζίνη, ζουκλοπενθιξόλη) όσο και επιλεκτικής - με τη μορφή επίδρασης σε παραισθησιογόνες-παρανοειδείς διαταραχές (αλοπεριδόλη, τριφλουοπεραζίνη).
- Θεραπεία κατά της υποτροπής (προληπτική). Για το σκοπό αυτό, συνταγογραφούνται μορφές depot φαρμάκων, ειδικά σε ασθενείς με κακή συμμόρφωση με τα φάρμακα (δεκανοϊκή αλοπεριδόλη, παρατεταμένη μορφή φλουπεντιξόλης) ή μικρές ή μεσαίες δόσεις φαρμάκων για την επίτευξη αντι-αναστολικής (αντιαρνητικής) δράσης, μεταξύ των φαρμάκων των οποίων οι υψηλές δόσεις χρησιμοποιούνται για την ανακούφιση από οξείες ψυχωσικές διαταραχές (φλουπεντιξόλη, ζουκλοπενθιξόλη). Σε αυτόν τον τύπο θεραπείας, συνιστάται επίσης η συνταγογράφηση των λεγόμενων μικρών νευροληπτικών (θειοριδαζίνη, χλωροπροθιξένη, σουλπιρίδη), η ψυχοτρόπος δράση των οποίων συνίσταται στην επίδραση στις εκδηλώσεις του καταθλιπτικού πόλου και στις αϋπνικές διαταραχές.
- Υπερνίκηση της θεραπευτικής αντοχής στα άτυπα αντιψυχωσικά στη θεραπεία οξέων ψυχωσικών καταστάσεων. Για το σκοπό αυτό, συνήθως χρησιμοποιούνται παρεντερικές μορφές παραδοσιακών αντιψυχωσικών με ολική (χλωροπρομαζίνη, λεβομεπρομαζίνη, κ.λπ.) και επιλεκτική (αλοπεριδόλη) αντιψυχωσική δράση.
Αυτά τα φάρμακα προκαλούν διάφορες παρενέργειες, η φύση των οποίων εξαρτάται από τα χαρακτηριστικά του φαρμακολογικού προφίλ κάθε φαρμάκου. Τα αντιψυχωσικά με πιο έντονο χολινολυτικό αποτέλεσμα προκαλούν συχνότερα διαταραχές προσαρμογής, δυσκοιλιότητα, ξηροστομία και κατακράτηση ούρων. Η ηρεμιστική δράση είναι πιο χαρακτηριστική των αντιψυχωσικών με έντονο αντιισταμινικό αποτέλεσμα και η ορθοστατική υπόταση είναι πιο χαρακτηριστική των φαρμάκων που μπλοκάρουν τους α1-αδρενεργικούς υποδοχείς. Ο αποκλεισμός της χολινεργικής, νορδρενεργικής και ντοπαμινεργικής διαβίβασης από τα τυπικά νευροληπτικά μπορεί να οδηγήσει σε μια σειρά διαταραχών στη σεξουαλική σφαίρα, όπως αμηνόρροια ή δυσμηνόρροια, ανοργασμία, γαλακτόρροια, πρήξιμο και πόνος των μαστικών αδένων και μειωμένη ισχύ. Οι παρενέργειες στη σεξουαλική σφαίρα σχετίζονται κυρίως με τις χολινολυτικές και αδρενο-μπλοκαριστικές ιδιότητες αυτών των φαρμάκων, καθώς και με την αύξηση της έκκρισης προλακτίνης λόγω του αποκλεισμού του μεταβολισμού της ντοπαμίνης. Οι πιο σοβαρές παρενέργειες των τυπικών νευροληπτικών είναι η κινητική δυσλειτουργία. Είναι ο πιο συνηθισμένος λόγος για τους ασθενείς να διακόψουν τη λήψη φαρμάκων. Οι τρεις κύριες παρενέργειες της θεραπείας που σχετίζονται με την επίδραση στην κινητική σφαίρα περιλαμβάνουν τα πρώιμα εξωπυραμιδικά σύνδρομα, την όψιμη δυσκινησία και τα ΝΜΣ.
Τα εξωπυραμιδικά σύνδρομα πιστεύεται ότι σχετίζονται με τον αποκλεισμό των υποδοχέων D2 στα βασικά γάγγλια. Σε αυτά περιλαμβάνονται η δυστονία, ο νευροληπτικός παρκινσονισμός και η ακαθησία. Οι εκδηλώσεις της οξείας δυστονικής αντίδρασης (πρώιμη δυσκινησία) περιλαμβάνουν αιφνίδια ανάπτυξη υπερκινητικότητας, οφθαλμοστροφικές κρίσεις, συσπάσεις των μυών του προσώπου και του κορμού, οπισθότονο. Αυτές οι διαταραχές είναι δοσοεξαρτώμενες και συχνά εμφανίζονται μετά από 2-5 ημέρες θεραπείας με εξαιρετικά ισχυρά νευροληπτικά όπως η αλοπεριδόλη και η φλουφαιναζίνη. Για την ανακούφιση της πρώιμης δυσκινησίας, η δόση των νευροληπτικών μειώνεται και συνταγογραφούνται αντιχολινεργικά φάρμακα (βιπεριδίνη, τριεξυφαινιδύλη). Η όψιμη δυσκινησία συνήθως επηρεάζει τους μύες του αυχένα και, σε αντίθεση με την οξεία δυστονική αντίδραση, ανταποκρίνεται λιγότερο στη θεραπεία με αντιχολινεργικά. Ο νευροληπτικός παρκινσονισμός χαρακτηρίζεται από μειωμένες αυθόρμητες κινητικές δεξιότητες, υπο- και αμιμία, τρόμο ηρεμίας και δυσκαμψία. Είναι σημαντικό να διακρίνουμε αυτά τα συμπτώματα από τις εξωτερικά παρόμοιες αρνητικές διαταραχές στη σχιζοφρένεια, οι οποίες αντιπροσωπεύονται από συναισθηματική αποξένωση, άμβλυνση του συναισθήματος και ανεργία. Για τη διόρθωση αυτών των παρενεργειών, ενδείκνυται η χρήση αντιχολινεργικών, η μείωση της δόσης του νευροληπτικού ή η αντικατάστασή του με ένα άτυπο αντιψυχωσικό. Η ακαθησία εκδηλώνεται με εσωτερικό άγχος, την αδυναμία παραμονής σε ένα μέρος για μεγάλο χρονικό διάστημα και την ανάγκη συνεχούς κίνησης των χεριών ή των ποδιών. Για την ανακούφισή της, χρησιμοποιούνται αντιχολινεργικά και κεντρικοί βήτα-αναστολείς (προπρανολόλη).
Η όψιμη δυσκινησία εκδηλώνεται με ακούσιες κινήσεις οποιασδήποτε μυϊκής ομάδας, συνήθως των μυών της γλώσσας και του στόματος. Κλινικά, διακρίνονται διάφορες μορφές της: δυσκινησία των μυών των μάγουλων, της γλώσσας, του στόματος (περιοδικές συσπάσεις των μασητικών μυών, δημιουργώντας την εντύπωση ενός ατόμου που κάνει γκριμάτσες, η γλώσσα μπορεί να προεξέχει ακούσια από το στόμα του ασθενούς)· όψιμη δυστονία και όψιμη ακαθησία· (ο ασθενής κάνει χοριοαθετώδεις κινήσεις της κεφαλής, του κορμού, των άνω και κάτω άκρων). Αυτή η μορφή διαταραχής καταγράφεται κυρίως κατά τη διάρκεια μακροχρόνιας θεραπείας με παραδοσιακά νευροληπτικά και ανιχνεύεται σε περίπου 15-20% των ασθενών που τα λαμβάνουν ως θεραπεία συντήρησης. Πιθανώς, σε ορισμένους ασθενείς ο κίνδυνος εμφάνισης συμπτωμάτων δυσκινησίας αυξάνεται, καθώς ορισμένα από αυτά παρατηρήθηκαν στην κλινική της σχιζοφρένειας ακόμη και πριν από την «νευροληπτική εποχή». Επιπλέον, η όψιμη δυσκινησία έχει περιγραφεί σε ηλικιωμένες γυναίκες και ασθενείς με συναισθηματικές διαταραχές. Η όψιμη δυσκινησία πιστεύεται ότι σχετίζεται με αύξηση του αριθμού των υποδοχέων ντοπαμίνης στο ραβδωτό σώμα, αν και τα GABAεργικά και άλλα νευροδιαβιβαστικά συστήματα είναι επίσης πιθανό να εμπλέκονται στην παθογένεσή της. Δεν υπάρχει αποτελεσματική καθολική θεραπεία για τέτοιες παρενέργειες. Υποστηρίζεται ότι οι χαμηλές δόσεις νευροληπτικών υψηλής ισχύος με δράση αναστολής της ντοπαμίνης ή βιταμίνης Ε μπορεί να έχουν μέτρια ευεργετική επίδραση σε αυτές τις διαταραχές. Το πιο αποτελεσματικό μέτρο για την όψιμη δυσκινησία είναι η μείωση της δόσης ενός τυπικού νευροληπτικού ή η αντικατάστασή του με ένα άτυπο αντιψυχωσικό.
Σύμφωνα με τα τρέχοντα δεδομένα, το κακόηθες νευροληπτικό σύνδρομο εμφανίζεται σε περίπου 0,5% των περιπτώσεων ψυχοφαρμακοθεραπείας. Πιθανώς, η σπάνια εμφάνιση μιας τέτοιας απειλητικής για τη ζωή επιπλοκής μπορεί σήμερα να εξηγηθεί από την ευρεία εισαγωγή άτυπων αντιψυχωσικών στην πράξη, καθώς ο κίνδυνος ανάπτυξης ΝΜΣ κατά τη διάρκεια της θεραπείας με αυτά τα φάρμακα είναι ασήμαντος. Είναι γενικά αποδεκτό ότι η κύρια αιτία ανάπτυξης ΝΜΣ είναι ο υπερβολικός αποκλεισμός του ντοπαμινεργικού συστήματος κατά τη διάρκεια της θεραπείας με νευροληπτικά, ειδικά μετά την αύξηση της δόσης ενός εξαιρετικά ισχυρού αντιψυχωσικού. Τα κύρια συμπτώματα του ΝΜΣ είναι η υπερθερμία, ο αυξημένος τόνος των σκελετικών μυών και των αντανακλαστικών των τενόντων, η διαταραχή της συνείδησης με μετάβαση σε κώμα. Οι εξετάσεις αίματος αποκαλύπτουν λευκοκυττάρωση, αυξημένη ταχύτητα καθίζησης ερυθροκυττάρων, δραστηριότητα ηπατικών τρανσαμινασών. οι εξετάσεις ούρων αποκαλύπτουν την παρουσία λευκωματουρίας. Οι διαταραχές της ισορροπίας νερού και ηλεκτρολυτών εμφανίζονται γρήγορα, γεγονός που δημιουργεί τις προϋποθέσεις για τον σχηματισμό εγκεφαλικού οιδήματος. Το ΝΜΣ είναι μια οξεία κατάσταση που απαιτεί επείγουσα νοσηλεία του ασθενούς για εντατική θεραπεία έγχυσης. Στη θεραπεία του ΝΜΣ, η ενυδάτωση και η συμπτωματική θεραπεία είναι οι πιο σημαντικές. Σε αυτή την περίπτωση, οποιαδήποτε συνταγογραφούμενα νευροληπτικά απαιτούν άμεση διακοπή. Σε ορισμένες περιπτώσεις, οι αγωνιστές των υποδοχέων ντοπαμίνης (για παράδειγμα, η βρωμοκρυπτίνη) ή τα μυοχαλαρωτικά έχουν θετική επίδραση, αν και η αποτελεσματικότητά τους δεν έχει μελετηθεί. Μετά την εξάλειψη του NMS, το νευροληπτικό δεν πρέπει να επαναλαμβάνεται για τουλάχιστον δύο εβδομάδες. Στη συνέχεια, μπορεί να συνταγογραφηθεί ένα αντιψυχωσικό χαμηλής ισχύος, κατά προτίμηση ένα φάρμακο νέας γενιάς. Η δόση του νεοσυνταγογραφούμενου φαρμάκου πρέπει να αυξάνεται εξαιρετικά προσεκτικά, παρακολουθώντας την κατάσταση των ζωτικών λειτουργιών και τα εργαστηριακά δεδομένα (εξετάσεις αίματος και ούρων).
Τα τυπικά νευροληπτικά σπάνια προκαλούν επικίνδυνες θανατηφόρες επιπλοκές. Οι εκδηλώσεις υπερδοσολογίας σχετίζονται κυρίως με το ατομικό προφίλ της αντιαδρενεργικής και αντιχολινεργικής δράσης του φαρμάκου. Δεδομένου ότι αυτά τα φάρμακα έχουν ισχυρή αντιεμετική δράση, ενδείκνυται πλύση στομάχου για την απομάκρυνσή τους από τον οργανισμό, αντί της χορήγησης εμετικών. Η αρτηριακή υπόταση, κατά κανόνα, είναι συνέπεια του αποκλεισμού των αδρενεργικών υποδοχέων και θα πρέπει να διορθώνεται με τη χορήγηση ντοπαμίνης και νορεπινεφρίνης. Σε περίπτωση καρδιακής αρρυθμίας, ενδείκνυται η χρήση λιδοκαΐνης.
Μηχανισμός δράσης και φαρμακολογικές επιδράσεις των τυπικών αντιψυχωσικών
Καθώς η ψυχοφαρμακολογία αναπτυσσόταν, προτάθηκαν διάφορες επιλογές για την επίδραση των αντιψυχωσικών στους νευροϋποδοχείς. Η κύρια υπόθεση παραμένει ότι επηρεάζουν τις νευροδομές της ντοπαμίνης (κυρίως τους υποδοχείς D2), με βάση δεδομένα σχετικά με τη διαταραχή του φυσιολογικού μεταβολισμού της ντοπαμίνης στις δομές του εγκεφάλου στις ψυχώσεις. Οι υποδοχείς ντοπαμίνης D2 βρίσκονται στα βασικά γάγγλια, στον επικλινή πυρήνα και στον μετωπιαίο φλοιό. Παίζουν πρωταγωνιστικό ρόλο στη ρύθμιση της ροής πληροφοριών μεταξύ του εγκεφαλικού φλοιού και του θαλάμου.
Το σχήμα καταδεικνύει μια πιο λεπτομερή κατανόηση των διαταραχών στη μετάδοση της ντοπαμίνης στις φλοιώδεις και υποφλοιώδεις περιοχές του εγκεφάλου και του ρόλου αυτών των διαταραχών στην ανάπτυξη συμπτωμάτων σχιζοφρένειας (προσαρμοσμένο από τη μονογραφία των Jones RB, Buckley PF, 2006).
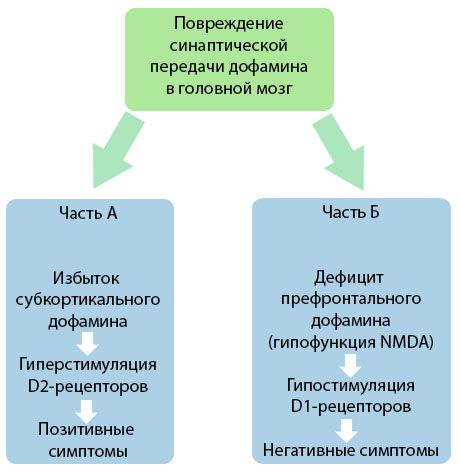
Το Μέρος Α αντικατοπτρίζει την κλασική, πρώιμη θεωρία της ντοπαμίνης, υποθέτοντας μια περίσσεια ντοπαμίνης στις υποφλοιώδεις περιοχές και υπερδιέγερση των υποδοχέων D2, η οποία οδηγεί στην εμφάνιση παραγωγικών συμπτωμάτων. Το Μέρος Β καταδεικνύει τον επακόλουθο εκσυγχρονισμό της θεωρίας στις αρχές της δεκαετίας του 1990. Τα δεδομένα που ελήφθησαν μέχρι τότε αποκάλυψαν ότι η ανεπάρκεια ντοπαμίνης στους υποδοχείς D, μαζί με την ανεπαρκή διέγερση αυτών των υποδοχέων στον προμετωπιαίο φλοιό, οδηγεί στην εμφάνιση αρνητικών συμπτωμάτων και γνωστικών ελλειμμάτων. Επομένως, σύμφωνα με τη σύγχρονη αντίληψη, και οι δύο τύποι διαταραχών ντοπαμινεργικής μετάδοσης - η περίσσεια υποφλοιώδους ντοπαμίνης και η έλλειψή της στον προμετωπιαίο φλοιό - είναι το συνδυασμένο αποτέλεσμα μιας διαταραχής της συναπτικής μετάδοσης στην προμετωπιαία περιοχή και σχετίζονται με την υπολειτουργία του Ν-μεθυλ-Ν-ασπαρτικού. Εκτός από την αρχικά απομονωμένη ντοπαμίνη, αργότερα εντοπίστηκαν και άλλοι νευροδιαβιβαστές που εμπλέκονται στην παθογένεση της σχιζοφρένειας, όπως η σεροτονίνη, το γ-αμινοβουτυρικό οξύ, το γλουταμινικό, η νορεπινεφρίνη, η ακετυλοχολίνη και διάφορα νευροπεπτίδια. Αν και ο ρόλος αυτών των μεσολαβητών δεν έχει μελετηθεί πλήρως, ωστόσο, καθώς εξελίσσεται η γνώση, καθίσταται σαφές ότι η εκδήλωση πολυάριθμων νευροχημικών μετατοπίσεων στο σώμα. Επομένως, η κλινική επίδραση ενός αντιψυχωσικού φαρμάκου είναι ένα άθροισμα των επιδράσεων σε διάφορους σχηματισμούς υποδοχέων και οδηγεί στην εξάλειψη των διαταραχών της ομοιόστασης.
Τα τελευταία χρόνια, λόγω της εμφάνισης νέων ερευνητικών μεθόδων, όπως η σύνδεση υποδοχέων ραδιοϊσοτόπων και η σάρωση PET, έχει σημειωθεί σημαντική πρόοδος στην αποσαφήνιση του λεπτού βιοχημικού μηχανισμού δράσης των νευροληπτικών. Συγκεκριμένα, έχει προσδιοριστεί η συγκριτική ισχύς και ο τροπισμός των φαρμάκων ως προς τη σύνδεση με μεμονωμένους νευροϋποδοχείς σε διάφορες περιοχές και δομές του εγκεφάλου. Έχει αποδειχθεί η άμεση εξάρτηση της σοβαρότητας της αντιψυχωσικής δράσης ενός φαρμάκου από την ισχύ της ανασταλτικής του δράσης σε διάφορους ντοπαμινεργικούς υποδοχείς. Πρόσφατα, έχουν εντοπιστεί τέσσερις τύποι τέτοιων υποδοχέων:
- Τα D1 βρίσκονται κυρίως στην περιοχή της μέλαινας ουσίας και του ραβδωτού σώματος (την λεγόμενη μελανοραβδωτή περιοχή), καθώς και στην προμετωπιαία περιοχή.
- D2 - στις μελανοραβδωτές, μεσομεταιχμιακές περιοχές και στην πρόσθια υπόφυση (έκκριση προλακτίνης).
- D3 (προσυναπτική) - σε διάφορες δομές του εγκεφάλου, ελέγχει την ντοπαμινεργική δραστηριότητα σύμφωνα με τον νόμο της αρνητικής ανάδρασης.
- D4 (προσυναπτική) - κυρίως στις μελανοραβδωτές και μεσολιμβικές περιοχές.
Ταυτόχρονα, μπορεί πλέον να θεωρηθεί αποδεδειγμένο ότι ο αποκλεισμός των υποδοχέων D2 προκαλεί την ανάπτυξη αντιψυχωσικών, δευτερογενών ηρεμιστικών επιδράσεων, καθώς και εξωπυραμιδικών παρενεργειών. Άλλες κλινικές εκδηλώσεις του αποκλεισμού αυτού του τύπου υποδοχέων είναι η αναλγητική και αντιεμετική δράση των νευροληπτικών (μείωση της ναυτίας, του εμέτου ως αποτέλεσμα της καταστολής του κέντρου εμέτου), καθώς και η μείωση της περιεκτικότητας σε αυξητική ορμόνη και η αύξηση της παραγωγής προλακτίνης (νευροενδοκρινικές παρενέργειες, συμπεριλαμβανομένης της γαλακτόρροιας και των διαταραχών της εμμήνου ρύσεως). Ο μακροχρόνιος αποκλεισμός των μελανοραβδωτών υποδοχέων D2 οδηγεί στην εμφάνιση υπερευαισθησίας σε αυτούς, η οποία είναι υπεύθυνη για την ανάπτυξη όψιμων δυσκινησιών και «ψυχώσεων υπερευαισθησίας». Πιθανές κλινικές εκδηλώσεις του αποκλεισμού των προσυναπτικών υποδοχέων D3 και D4 σχετίζονται κυρίως με την διεγερτική δράση των νευροληπτικών. Λόγω του μερικού αποκλεισμού αυτών των υποδοχέων στις μελανοραβδωτές και μεσολιμποφλοιώδεις περιοχές, τα ενεργοποιητικά και διεισδυτικά (ισχυρά, υψηλής δραστικότητας) νευροληπτικά σε μικρές δόσεις μπορούν να διεγείρουν και, σε υψηλές δόσεις, να καταστείλουν τη ντοπαμινεργική διαβίβαση.
Τα τελευταία χρόνια, το ενδιαφέρον για τη λειτουργία των σεροτονινεργικών συστημάτων του εγκεφάλου, συμπεριλαμβανομένων των υποδοχέων σεροτονίνης, έχει αυξηθεί απότομα. Το γεγονός είναι ότι σε διάφορα μέρη του εγκεφάλου, το σεροτονινεργικό σύστημα έχει τροποποιητική επίδραση στις ντοπαμινεργικές δομές. Συγκεκριμένα, στην μεσοφλοιώδη περιοχή, η σεροτονίνη αναστέλλει την απελευθέρωση ντοπαμίνης και, κατά συνέπεια, ο αποκλεισμός των μετασυναπτικών υποδοχέων 5-HT2 οδηγεί σε αύξηση της περιεκτικότητας σε ντοπαμίνη. Όπως είναι γνωστό, η ανάπτυξη αρνητικών συμπτωμάτων στη σχιζοφρένεια σχετίζεται με την υπολειτουργία των νευρώνων ντοπαμίνης στις προμετωπιαίες δομές του εγκεφαλικού φλοιού. Επί του παρόντος, είναι γνωστοί περίπου 15 τύποι κεντρικών υποδοχέων 5-HT2. Έχει ανακαλυφθεί πειραματικά ότι τα νευροληπτικά συνδέονται κυρίως με υποδοχείς 5-HT2 των τριών πρώτων τύπων.
Αυτά τα φάρμακα έχουν κυρίως διεγερτική (αγωνιστική) δράση στους υποδοχείς 5-HT1a. Πιθανές κλινικές συνέπειες: αυξημένη αντιψυχωσική δράση, μειωμένη σοβαρότητα γνωστικών διαταραχών, διόρθωση αρνητικών συμπτωμάτων, αντικαταθλιπτική δράση και μειωμένη συχνότητα εμφάνισης εξωπυραμιδικών παρενεργειών.
Η επίδραση των νευροληπτικών στους υποδοχείς 5-HT2, ειδικά στους υποτύπους 5-HT2a, είναι σημαντικής σημασίας. Βρίσκονται κυρίως στον εγκεφαλικό φλοιό και η ευαισθησία τους είναι αυξημένη σε ασθενείς με σχιζοφρένεια. Η ικανότητα των νευροληπτικών νέας γενιάς να μειώνουν τη σοβαρότητα των αρνητικών συμπτωμάτων, να βελτιώνουν τις γνωστικές λειτουργίες, να ρυθμίζουν τον ύπνο αυξάνοντας τη συνολική διάρκεια των σταδίων ύπνου βραδέος κύματος (κύμα D), να μειώνουν την επιθετικότητα και να ανακουφίζουν από τα καταθλιπτικά συμπτώματα και τους πονοκεφάλους που μοιάζουν με ημικρανία (που προκύπτουν από εγκεφαλοαγγειακές διαταραχές) σχετίζεται με τον αποκλεισμό των υποδοχέων 5-HT2a. Από την άλλη πλευρά, με τον αποκλεισμό των υποδοχέων 5-HT2a, είναι πιθανές υποτασικές επιδράσεις και διαταραχές εκσπερμάτισης στους άνδρες.
Πιστεύεται ότι η επίδραση των νευροληπτικών στους υποδοχείς 5-HT2c προκαλεί ηρεμιστική (αγχολυτική) δράση, αυξημένη όρεξη (συνοδευόμενη από αύξηση του σωματικού βάρους) και μείωση της παραγωγής προλακτίνης.
Οι υποδοχείς 5-HT3 βρίσκονται κυρίως στην μεταιχμιακή περιοχή και όταν μπλοκαριστούν, αναπτύσσεται πρώτα το αντιεμετικό αποτέλεσμα και ενισχύονται επίσης οι αντιψυχωσικές και αγχολυτικές επιδράσεις.
Η εμφάνιση συμπτωμάτων που μοιάζουν με Παρκινσονισμό εξαρτάται επίσης από την ανασταλτική ισχύ του φαρμάκου στους μουσκαρινικούς χολινεργικούς υποδοχείς. Οι χολινολυτικές και οι ανασταλτικές της ντοπαμίνης επιδράσεις βρίσκονται σε κάποιο βαθμό σε αμοιβαίες σχέσεις. Είναι γνωστό, για παράδειγμα, ότι στην μελανοραβδωτή περιοχή οι υποδοχείς D2 αναστέλλουν την απελευθέρωση ακετυλοχολίνης. Όταν περισσότερο από το 75% των υποδοχέων D2 στην μελανοραβδωτή περιοχή είναι αποκλεισμένοι, η ισορροπία διαταράσσεται υπέρ του χολινεργικού συστήματος. Αυτός είναι ο λόγος για τη διορθωτική δράση των αντιχολινεργικών φαρμάκων (διορθωτών) στις εξωπυραμιδικές παρενέργειες των νευροληπτικών. Η χλωρπροθιξένη, η κλοζαπίνη και η ολανζαπίνη έχουν υψηλή συγγένεια για τους μουσκαρινικούς υποδοχείς και πρακτικά δεν προκαλούν εξωπυραμιδικές παρενέργειες, καθώς αναστέλλουν ταυτόχρονα τους χολινεργικούς και τους ντοπαμινεργικούς υποδοχείς. Τα παράγωγα αλοπεριδόλης και πιπεραζίνης-φαινοθειαζίνης έχουν έντονη επίδραση στους υποδοχείς ντοπαμίνης, αλλά έχουν πολύ ασθενή επίδραση στους υποδοχείς χολίνης. Αυτό οφείλεται στην ικανότητά τους να προκαλούν έντονες εξωπυραμιδικές παρενέργειες, οι οποίες μειώνονται όταν χρησιμοποιούνται πολύ υψηλές δόσεις, όταν η χολινεργική δράση γίνεται αισθητή. Εκτός από τη μείωση της δράσης αναστολής της ντοπαμίνης στους υποδοχείς D2 της μελανοραβδωτής περιοχής και την εξομάλυνση των εξωπυραμιδικών παρενεργειών, μια ισχυρή χολινεργική δράση μπορεί να προκαλέσει επιδείνωση των γνωστικών λειτουργιών, συμπεριλαμβανομένων των διαταραχών μνήμης, καθώς και περιφερειακών παρενεργειών (ξηρότητα βλεννογόνων, διαταραχή της οπτικής προσαρμογής, δυσκοιλιότητα, κατακράτηση ούρων, σύγχυση κ.λπ.). Τα νευροληπτικά έχουν αρκετά ισχυρή δράση αναστολής στους υποδοχείς ισταμίνης τύπου Ι, η οποία σχετίζεται, πρώτα απ 'όλα, με τη σοβαρότητα της ηρεμιστικής δράσης, καθώς και με την αύξηση του σωματικού βάρους λόγω της αυξημένης όρεξης. Οι αντιαλλεργικές και αντικνησμώδεις επιδράσεις των νευροληπτικών σχετίζονται επίσης με τις αντιισταμινικές τους ιδιότητες.
Εκτός από την αναστολή της ντοπαμίνης, τις αντισεροτονινεργικές, χολινολυτικές και αντιισταμινικές επιδράσεις, τα περισσότερα νευροληπτικά έχουν αδρενολυτικές ιδιότητες, δηλαδή μπλοκάρουν τόσο τους κεντρικούς όσο και τους περιφερειακούς α1-αδρενεργικούς υποδοχείς. Οι αδρενοαναστολείς όπως η χλωροπρομαζίνη και η χλωροπροθιξένη έχουν έντονο ηρεμιστικό αποτέλεσμα. Επιπλέον, το ανασταλτικό αποτέλεσμα αυτών των φαρμάκων μπορεί να προκαλέσει νευροφυτικές παρενέργειες (αρτηριακή υπόταση, ταχυκαρδία κ.λπ.), καθώς και αύξηση της υποτασικής δράσης των αδρενοαναστολέων.
Τα έργα ενός μεγάλου αριθμού συγγραφέων παρέχουν δεδομένα σχετικά με την ισχύ σύνδεσης (συγγένεια) μεμονωμένων νευροληπτικών με διαφορετικούς τύπους νευροϋποδοχέων.
Με βάση το νευροχημικό προφίλ δράσης τους, τα τυπικά και τα άτυπα αντιψυχωσικά, μεταξύ αυτών που χρησιμοποιούνται κυρίως στην κλινική πράξη, μπορούν να χωριστούν υπό όρους σε έξι ομάδες.
Η πρώτη ομάδα αποτελείται από επιλεκτικούς αναστολείς των υποδοχέων D2 και D4 (σουλπιρίδη, αμισουπρίδη, αλοπεριδόλη, κ.λπ.) από τις ομάδες των παραγώγων βενζαμίδης και βουτυροφαινόνης. Σε μικρές δόσεις, κυρίως λόγω του αποκλεισμού των προσυναπτικών υποδοχέων D4, ενεργοποιούν την ντοπαμινεργική μετάδοση των νευρικών ερεθισμάτων και έχουν διεγερτική (ανασταλτική) δράση, σε μεγάλες δόσεις αναστέλλουν τους υποδοχείς D2 σε όλες τις περιοχές του εγκεφάλου, κάτι που κλινικά εκδηλώνεται με έντονο αντιψυχωσικό αποτέλεσμα, καθώς και με εξωπυραμιδικές και ενδοκρινικές (λόγω προλακτιναιμίας) παρενέργειες.
Η δεύτερη ομάδα περιλαμβάνει εξαιρετικά δραστικούς αναστολείς υποδοχέων D2, καθώς και φάρμακα που αναστέλλουν ασθενώς ή μέτρια τους υποδοχείς 5-HT2a και 5-HT1a (φλουπεντιξόλη, φλουφαιναζίνη, ζουκλοπενθιξόλη, κ.λπ.), δηλαδή κυρίως παράγωγα πιπεραζίνης φαινοθειαζίνης ή θειοξανθίνες που βρίσκονται κοντά σε αυτά σε στερεοχημική δομή. Όπως και τα φάρμακα της πρώτης ομάδας, αυτά τα νευροληπτικά έχουν, πρώτα απ 'όλα, έντονο αντιψυχωσικό (διαπερατικό) αποτέλεσμα και προκαλούν επίσης εξωπυραμιδικά φαινόμενα και προλακτιναιμία. Σε μικρές δόσεις, έχουν μέτρια ενεργοποιητικό (ψυχοδιεγερτικό) αποτέλεσμα.
Η τρίτη ομάδα αποτελείται από πολυδύναμα ηρεμιστικά νευροληπτικά που μπλοκάρουν τους περισσότερους νευροϋποδοχείς με αδιαφοροποίητο τρόπο. Αυτά τα φάρμακα έχουν σαφώς έντονη ανασταλτική δράση στους υποδοχείς ντοπαμίνης και προκαλούν επίσης ισχυρές αδρενολυτικές και χολινολυτικές επιδράσεις. Αυτό περιλαμβάνει τα περισσότερα ηρεμιστικά νευροληπτικά, κυρίως αλειφατικά και πιπεριδινικά παράγωγα της φαινοθειαζίνης, καθώς και θειοξανθίνες που είναι κοντά σε αυτά σε στερεοχημική δομή (χλωροπρομαζίνη, λεβομεπρομαζίνη, χλωροπροθιξένη, κ.λπ.). Το φάσμα της ψυχοτρόπου δράσης αυτών των φαρμάκων κυριαρχείται, πρώτα απ 'όλα, από ένα έντονο πρωτογενές ηρεμιστικό αποτέλεσμα, που αναπτύσσεται ανεξάρτητα από τη χρησιμοποιούμενη δόση, και ένα μέτριο αντιψυχωσικό αποτέλεσμα. Επιπλέον, λόγω της έντονης αντιχολινεργικής τους δράσης, τα φάρμακα αυτής της ομάδας προκαλούν ασθενείς ή μέτριες εξωπυραμιδικές και νευροενδοκρινικές παρενέργειες, αλλά συχνά οδηγούν στην ανάπτυξη ορθοστατικής υπότασης και άλλων αυτόνομων αντιδράσεων λόγω έντονου αποκλεισμού των α1-αδρενεργικών υποδοχέων.
Η τέταρτη ομάδα περιλαμβάνει νευροληπτικά που μπλοκάρουν τους υποδοχείς D2 και 5-HT2a με ισορροπημένο τρόπο, δηλαδή στον ίδιο βαθμό (οι τελευταίοι σε ελαφρώς μεγαλύτερο βαθμό) και τους α1-αδρενεργικούς υποδοχείς σε μέτριο βαθμό. Αυτή η ομάδα περιλαμβάνει εκπροσώπους της νέας γενιάς άτυπων αντιψυχωσικών (ρισπεριδόνη, ζιπρασιδόνη, σερτινδόλη), τα οποία έχουν διαφορετικές χημικές δομές. Ο νευροχημικός μηχανισμός δράσης καθορίζει την επιλεκτική τους επίδραση κυρίως στις μεσομεταιχμιακές και μεσοφλοιώδεις περιοχές του εγκεφάλου. Μαζί με ένα ξεχωριστό αντιψυχωσικό αποτέλεσμα, την απουσία ή την ασθενή έκφραση εξωπυραμιδικών παρενεργειών (όταν χρησιμοποιούνται θεραπευτικές δόσεις), την ασθενή ή μέτρια προλακτιναιμία και τις μέτριες αδρενολυτικές ιδιότητες (υποτασικές αντιδράσεις), αυτή η ομάδα νευροληπτικών είναι σε θέση να διορθώσει τα αρνητικά συμπτώματα μέσω έμμεσης διέγερσης της ντοπαμινεργικής διαβίβασης στον εγκεφαλικό φλοιό.
Η πέμπτη ομάδα αποτελείται από πολυδύναμα άτυπα αντιψυχωσικά τρικυκλικής διβενζοδιαζεπίνης ή παρόμοιας δομής (κλοζαπίνη, ολανζαπίνη και κουετιαπίνη). Όπως και τα φάρμακα της τρίτης ομάδας, μπλοκάρουν τους περισσότερους νευροϋποδοχείς με αδιαφοροποίητο τρόπο. Ωστόσο, οι υποδοχείς 5-HT2a μπλοκάρονται ισχυρότερα από τους υποδοχείς D2 και D4, ειδικά αυτούς που βρίσκονται στην μελανοραβδωτή περιοχή. Αυτό καθορίζει την πραγματική απουσία ή την ασθενή εξωπυραμιδική δράση και την απουσία νευροενδοκρινικών παρενεργειών που σχετίζονται με αυξημένη παραγωγή προλακτίνης με ξεχωριστή αντιψυχωσική δράση και την ικανότητα μείωσης της σοβαρότητας των αρνητικών συμπτωμάτων. Επιπλέον, όλα τα φάρμακα αυτής της ομάδας έχουν έντονες αδρενολυτικές και αντιισταμινικές ιδιότητες, οι οποίες καθορίζουν τις ηρεμιστικές και υποτασικές επιδράσεις. Η κλοζαπίνη και η ολανζαπίνη έχουν επίσης αρκετά έντονη ανασταλτική δράση στους μουσκαρινικούς υποδοχείς και οδηγούν στην ανάπτυξη χολινολυτικών παρενεργειών.
Έτσι, η ικανότητα αποκλεισμού των μετασυναπτικών ντοπαμινεργικών υποδοχέων με αντισταθμιστική αύξηση στη σύνθεση και τον μεταβολισμό της ντοπαμίνης είναι η μόνη κοινή βιοχημική ιδιότητα για όλα τα νευροληπτικά που εξετάζονται σε αυτές τις ομάδες.
Η έκτη ομάδα περιλαμβάνει το μόνο άτυπο αντιψυχωσικό, την αριπιπραζόλη, η οποία εμφανίστηκε στην εγχώρια ψυχοφαρμακολογική αγορά σχετικά πρόσφατα. Αυτό το φάρμακο είναι μερικός αγωνιστής των υποδοχέων D2-ντοπαμίνης και δρα ως λειτουργικός ανταγωνιστής σε υπερντοπαμινεργική κατάσταση και ως λειτουργικός αγωνιστής σε υποντοπαμινεργικό προφίλ. Ένα τέτοιο μοναδικό προφίλ υποδοχέα της αριπιπραζόλης καθιστά δυνατή τη μείωση του κινδύνου εξωπυραμιδικών διαταραχών και υπερπρολακτιναιμίας κατά τη χρήση της. Επιπλέον, η αριπιπραζόλη δρα ως μερικός αγωνιστής των υποδοχέων 5-HT1a και ταυτόχρονα είναι ανταγωνιστής των υποδοχέων 5-HT2a. Υποτίθεται ότι μια τέτοια αλληλεπίδραση με τους υποδοχείς οδηγεί σε μια γενικά ισορροπημένη λειτουργία των συστημάτων σεροτονίνης και ντοπαμίνης, επομένως ο μηχανισμός δράσης της αριπιπραζόλης μπορεί να χαρακτηριστεί ως σταθεροποίηση του συστήματος ντοπαμίνης-σεροτονίνης.
Έτσι, το τρέχον επίπεδο γνώσης σχετικά με τους νευροχημικούς μηχανισμούς δράσης των νευροληπτικών μας επιτρέπει να προτείνουμε μια νέα, παθογενετικά πιο τεκμηριωμένη φαρμακοδυναμική ταξινόμηση αυτής της ομάδας ψυχοτρόπων φαρμάκων. Η χρήση αυτής της ταξινόμησης μας επιτρέπει να προβλέψουμε σε μεγάλο βαθμό το φάσμα της ψυχοτρόπου δράσης, την ανοχή και τις πιθανές φαρμακευτικές αλληλεπιδράσεις ενός συγκεκριμένου φαρμάκου. Με άλλα λόγια, τα χαρακτηριστικά της νευροχημικής δράσης ενός φαρμάκου καθορίζουν σε μεγάλο βαθμό τα χαρακτηριστικά της κλινικής του δράσης, τα οποία θα πρέπει να χρησιμοποιούνται κατά την επιλογή ενός συγκεκριμένου αντιψυχωσικού φαρμάκου για έναν συγκεκριμένο ασθενή.
Η αποτελεσματικότητα της συνολικής αντιψυχωσικής δράσης οποιουδήποτε νευροληπτικού εκτιμάται χρησιμοποιώντας το λεγόμενο ισοδύναμο χλωροπρομαζίνης, το οποίο λαμβάνεται ως 1. Για παράδειγμα, το ισοδύναμο χλωροπρομαζίνης της αλοπεριδόλης = 50. Αυτό σημαίνει ότι η αντιψυχωσική αποτελεσματικότητα 1 mg αλοπεριδόλης είναι συγκρίσιμη με 50 mg χλωροπρομαζίνης. Με βάση αυτόν τον δείκτη, έχει αναπτυχθεί μια ταξινόμηση που προβλέπει την ταξινόμηση νευροληπτικών με υψηλή (ισοδύναμο χλωροπρομαζίνης> 10,0), μέτρια (ισοδύναμο χλωροπρομαζίνης = 1,0-10,0) και χαμηλή (ισοδύναμο χλωροπρομαζίνης = 1,0) αντιψυχωσική δράση, που ονομάζεται βατότητα. Τα τυπικά νευροληπτικά (αντισωχευτικά πρώτης γενιάς) χρησιμοποιούνται ευρέως στην κλινική ψυχοφαρμακοθεραπεία για σχεδόν μισό αιώνα. Το φάσμα της θεραπευτικής τους δράσης περιλαμβάνει:
- συνολική αντιψυχωσική δράση με τη μορφή της ικανότητας ομοιόμορφης και διαφορικής μείωσης διαφόρων εκδηλώσεων ψύχωσης:
- πρωτογενές ηρεμιστικό (ανασταλτικό) αποτέλεσμα - η ικανότητα των φαρμάκων να ανακουφίζουν γρήγορα την ψυχοκινητική διέγερση.
- επιλεκτική, επιλεκτική αντιψυχωσική δράση, που εκδηλώνεται στην ικανότητα να επηρεάζει μεμονωμένα συμπτώματα: παραλήρημα, ψευδαισθήσεις, αποθάρρυνση των κινήσεων κ.λπ.
- ενεργοποιητική (ανασταλτική, ανασταλτική, αντιαυτιστική) νευροτροπική δράση, που εκδηλώνεται με την ανάπτυξη εξωπυραμιδικών συμπτωμάτων.
- σωματοτροπική δράση με τη μορφή ανάπτυξης νευροενδοκρινικών και φυτικών παρενεργειών.
- κατασταλτική δράση, που εκφράζεται στην ικανότητα ορισμένων αντιψυχωσικών να προκαλούν καταθλιπτικά συμπτώματα.
Η αποτελεσματικότητα των αντιψυχωσικών πρώτης γενιάς στη θεραπεία όχι μόνο ψυχωσικών διαταραχών, αλλά και διαταραχών στην οριακή ψυχιατρική έχει αποδειχθεί επανειλημμένα και είναι αδιαμφισβήτητη. Επομένως, παρά την υψηλή συχνότητα εμφάνισης παρενεργειών της θεραπείας κατά τη συνταγογράφηση τους, συνεχίζουν να χρησιμοποιούνται στην ιατρική πρακτική.
Άτυπα αντιψυχωσικά
Οι σύγχρονες οδηγίες περιέχουν δεδομένα σχετικά με τα πλεονεκτήματα της χρήσης αντιψυχωσικών δεύτερης γενιάς στη φαρμακοθεραπεία. Ο όρος "άτυπα" (συνώνυμο - αντιψυχωσικά δεύτερης γενιάς) είναι υπό όρους και χρησιμοποιείται κυρίως για την ευκολία χαρακτηρισμού της νέας γενιάς. Σε σύγκριση με τα παραδοσιακά νευροληπτικά, τα φάρμακα αυτής της ομάδας είναι πιο αποτελεσματικά στη διόρθωση αρνητικών, συναισθηματικών και γνωστικών διαταραχών, κάτι που συνδυάζεται με καλύτερη ανεκτικότητα και χαμηλότερο κίνδυνο εξωπυραμιδικών συμπτωμάτων. Οι διαφορές στη φύση του θεραπευτικού αποτελέσματος ενός ή του άλλου φαρμάκου από μια σειρά άτυπων αντιψυχωσικών εξηγούνται, όπως και στην ομάδα των τυπικών νευροληπτικών, από το ατομικό προφίλ φαρμακολογικής δράσης του.
Για να διευκρινιστούν οι δυνατότητες της ψυχοφαρμακοθεραπείας με άτυπα αντιψυχωσικά, συνιστάται να επικεντρωθούμε στα φάρμακα αυτής της ομάδας που είναι καταχωρημένα στη Ρωσία.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Κλοζαπίνη (διβενζοδιαζεπίνη)
Ο ιδρυτής της ομάδας των άτυπων αντιψυχωσικών. Ο μηχανισμός δράσης της κλοζαπίνης χαρακτηρίζεται από έναν ελαφρύ αποκλεισμό των υποδοχέων D2 με ταυτόχρονο υψηλό ανταγωνισμό στους υποδοχείς 5-HT2a, τους α1, α2-αδρενεργικούς και τους υποδοχείς H1-ισταμίνης. Έχει αποδειχθεί αποτελεσματικό αντιψυχωσικό σε περιπτώσεις αντοχής σε άλλα αντιψυχωσικά (φάρμακο της εφεδρικής ομάδας) και ενδείκνυται επίσης για τη θεραπεία της χρόνιας μανίας, της ψυχωτικής διέγερσης, της επιθετικότητας. Στην οικιακή πρακτική, η κλοζαπίνη συνταγογραφείται συχνά για την επίτευξη καταστολής και ως υπνωτικό σε ψυχωσικούς ασθενείς. Θα πρέπει να αναγνωριστεί ότι μια τέτοια χρήση της κλοζαπίνης δεν αντιστοιχεί στο κύριο προφίλ ενδείξεων χρήσης της στη θεραπεία. Πιθανώς, η στάση απέναντι σε αυτό το αντιψυχωσικό ως φάρμακο δευτερεύουσας σημασίας θα πρέπει να αναθεωρηθεί, καθώς σήμερα είναι το μόνο φάρμακο με αποδεδειγμένη αποτελεσματικότητα σε ανθεκτικούς ασθενείς.
Η κλοζαπίνη, σε αντίθεση με τα τυπικά νευροληπτικά, δεν προκαλεί σοβαρές εξωπυραμιδικές διαταραχές λόγω της προαναφερθείσας χαμηλής συγγένειας για τους υποδοχείς Ο2. Αποδείχθηκε επίσης ότι μπορεί να χρησιμοποιηθεί για τη θεραπεία της όψιμης δυστονίας και της σοβαρής ακαθησίας. Λόγω του χαμηλού κινδύνου ανάπτυξης ΝΜΣ, η κλοζαπίνη μπορεί να θεωρηθεί φάρμακο επιλογής σε ασθενείς που έχουν υποφέρει στο παρελθόν από αυτή την επιπλοκή.
Ωστόσο, κατά τη διάρκεια της θεραπείας με κλοζαπίνη μπορεί να εμφανιστούν ορισμένες σοβαρές παρενέργειες. Η πιο επικίνδυνη από αυτές (ακόμα και όταν συνταγογραφούνται μικρές δόσεις) είναι η ακοκκιοκυττάρωση, η οποία εμφανίζεται σε 0,5-1,0% των ασθενών. Άλλες σημαντικές παρενέργειες που μπορεί να εμφανιστούν κατά τη χρήση του φαρμάκου περιλαμβάνουν υπνηλία, σιελόρροια και αύξηση βάρους, η οποία συχνά είναι ήδη αυξημένη κατά τη συνταγογράφηση της κλοζαπίνης υπό την επίδραση προηγούμενης αντιψυχωσικής θεραπείας. Πρέπει επίσης να δοθεί προσοχή στην πιθανότητα εμφάνισης ταχυκαρδίας, αρτηριακής υπότασης και επιληπτικών κρίσεων κατά τη λήψη του. Η πιθανότητα εμφάνισης κρίσεων εξαρτάται από τη δόση. Ο κίνδυνος τους αυξάνεται σημαντικά εάν η δόση της κλοζαπίνης υπερβεί τα 600 mg/ημέρα. Η ανάπτυξη κρίσεων δεν αποτελεί αντένδειξη για περαιτέρω χρήση του φαρμάκου, αλλά απαιτεί μείωση της δόσης στο μισό και συνταγογράφηση αντισπασμωδικών, όπως το βαλπροϊκό οξύ. Η πρόληψη των παρενεργειών της θεραπείας με κλοζαπίνη περιλαμβάνει προσεκτική παρακολούθηση του αριθμού των λευκών αιμοσφαιρίων, καθώς και του ΗΚΓ και των ενδοκρινικών παραμέτρων.
Η υπερδοσολογία κλοζαπίνης μπορεί να προκαλέσει καταστολή της συνείδησης έως και την ανάπτυξη κώματος, καθώς και συμπτώματα που σχετίζονται με την χολινολυτική δράση (ταχυκαρδία, παραλήρημα), επιληπτικές κρίσεις, αναπνευστική καταστολή, εξωπυραμιδικά σύνδρομα. Μπορεί να προκύψει θανατηφόρα έκβαση όταν λαμβάνεται δόση που υπερβαίνει τα 2500 mg του φαρμάκου.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Ρισπεριδόνη
Ένα παράγωγο βενζισοξαζόλης με υψηλή συγγένεια για τους υποδοχείς σεροτονίνης και ντοπαμίνης DJ με κυρίαρχη επίδραση στο σύστημα σεροτονίνης. Το φάρμακο έχει ένα ευρύ φάσμα ενδείξεων χρήσης, όπως ανακούφιση από τις παροξύνσεις, θεραπεία κατά των υποτροπών, θεραπεία για το πρώτο ψυχωτικό επεισόδιο και διόρθωση των αρνητικών συμπτωμάτων της σχιζοφρένειας. Το φάρμακο έχει αποδειχθεί ότι βελτιώνει τη γνωστική λειτουργία σε ασθενείς με σχιζοφρένεια. Έχουν ληφθεί προκαταρκτικά δεδομένα ότι η ρισπεριδόνη μειώνει επίσης τα συννοσηρά συναισθηματικά συμπτώματα σε ασθενείς με σχιζοφρένεια και μπορεί να είναι φάρμακο επιλογής στη θεραπεία των διπολικών συναισθηματικών διαταραχών.
Οι παρενέργειες της θεραπείας με ρισπεριδόνη, ιδιαίτερα οι εξωπυραμιδικές διαταραχές, είναι δοσοεξαρτώμενες και εμφανίζονται συχνότερα σε δόσεις που υπερβαίνουν τα 6 mg/ημέρα. Άλλες παρενέργειες περιλαμβάνουν ναυτία, έμετο, άγχος, υπνηλία και αυξημένα επίπεδα προλακτίνης στον ορό. Η μακροχρόνια χρήση ρισπεριδόνης μπορεί να οδηγήσει σε αύξηση βάρους και στην ανάπτυξη σακχαρώδους διαβήτη τύπου 2, αλλά με χαμηλότερη πιθανότητα σε σύγκριση με την κλοζαπίνη, την ολανζαπίνη.
Η υπερδοσολογία μπορεί να προκαλέσει υπνηλία, επιληπτικές κρίσεις, παράταση του διαστήματος QT και διεύρυνση του συμπλέγματος QRS, και αρτηριακή υπόταση. Έχουν περιγραφεί περιπτώσεις θανατηφόρας έκβασης λόγω υπερδοσολογίας ρισπεριδόνης.
Το αναμφισβήτητο πλεονέκτημα του φαρμάκου είναι η διαθεσιμότητα υγρών και ταχέως διαλυόμενων (υπογλώσσιων) μορφών, η χρήση των οποίων επιταχύνει την είσοδο του φαρμάκου στο σώμα του ασθενούς και διευκολύνει τον έλεγχο της πρόσληψής του. Υπάρχει επίσης μια παρατεταμένη μορφή του φαρμάκου - σκόνη για την παρασκευή εναιωρήματος για ενδομυϊκή χορήγηση (κονστα-ρισπεριδόνη σε μικροσφαίρες). Συνιστάται για τη θεραπεία συντήρησης ασθενών με σχιζοφρένεια, ειδικά για ασθενείς με κακή συμμόρφωση. Είναι απαραίτητο να ληφθεί υπόψη το γεγονός ότι το φάρμακο χρειάζεται περίπου τρεις εβδομάδες για να εισέλθει στην κυκλοφορία του αίματος, επομένως, κατά την έναρξη της θεραπείας με κοντστα-ρισπεριδόνη, ο ασθενής πρέπει επιπλέον να λαμβάνει την από του στόματος μορφή ρισπεριδόνης για τουλάχιστον 3 εβδομάδες μετά την πρώτη ένεση.
Ολανζαπίνη
Όσον αφορά τη φαρμακολογική δράση, είναι κοντά στην κλοζαπίνη, καθώς έχει ένα πλειομορφικό προφίλ υποδοχέα με σημαντική συγγένεια για τους υποδοχείς σεροτονίνης, μουσκαρινικών, α1-αδρενεργικών και ισταμίνης. Η θεραπευτική δράση της ολανζαπίνης έχει χαρακτηριστικά παρόμοια με την αποτελεσματικότητα της κλοζαπίνης και της ρισπεριδόνης όσον αφορά την επίδραση στα θετικά, αρνητικά και καταθλιπτικά συμπτώματα της σχιζοφρένειας. Ταυτόχρονα, έχουν ληφθεί δεδομένα για τη μεγαλύτερη αποτελεσματικότητα της ολανζαπίνης σε σύγκριση με άλλα άτυπα αντιψυχωσικά σε ασθενείς με το πρώτο ψυχωτικό επεισόδιο και στη διόρθωση των δεικτών γνωστικής λειτουργίας. Θα πρέπει να ληφθεί υπόψη ότι στην αρχή της θεραπείας με τη μορφή δισκίου του φαρμάκου, μπορεί να εμφανιστεί μια ταχεία αποκατασταλτική δράση με αυξημένη ψυχοκινητική διέγερση και άγχος. Επομένως, στη θεραπεία κρίσεων που συνοδεύονται από σοβαρή ψυχοκινητική διέγερση, ενδείκνυται η χρήση της ενέσιμης μορφής του φαρμάκου.
Η ολανζαπίνη σπάνια προκαλεί εξωπυραμιδικές διαταραχές ή όψιμη δυσκινησία και οι πιο συχνές ανεπιθύμητες ενέργειες κατά τη χρήση της είναι οι μεταβολικές διαταραχές και η αύξηση βάρους. Έχει διαπιστωθεί ότι οι ασθενείς που λαμβάνουν ολανζαπίνη εμφανίζουν αρκετά συχνά αυξημένα επίπεδα χοληστερόλης, λιπιδίων πλάσματος και προδιάθεση για σακχαρώδη διαβήτη τύπου 2, αλλά τέτοιες επιδράσεις ήταν εξίσου συχνές σε ασθενείς που λάμβαναν τόσο ολανζαπίνη όσο και κλοζαπίνη. Ταυτόχρονα, έχουν ληφθεί δεδομένα που δείχνουν ότι η αύξηση βάρους συσχετίζεται με θετική ανταπόκριση στην ολανζαπίνη (δηλαδή χρησιμεύει ως σημαντικός προγνωστικός δείκτης της θεραπείας) και εξελίσσεται σε παχυσαρκία μόνο στο 20-30% των ασθενών που έχουν πάρει υπερβολικό βάρος κατά τη διάρκεια της θεραπείας.
Η υπερδοσολογία μπορεί να προκαλέσει καταστολή, τοξικές αντιχολινεργικές επιδράσεις, επιληπτικές κρίσεις και αρτηριακή υπόταση. Προς το παρόν δεν υπάρχουν πειστικά δεδομένα για την αξιολόγηση του κινδύνου θανάτου από υπερδοσολογία.
Κουετιαπίνη
Κατατάσσεται ως ένωση διβενζοθειαζεπίνης. Το προφίλ υποδοχέων της είναι σε μεγάλο βαθμό παρόμοιο με αυτό της κλοζαπίνης. Το επίπεδο σύνδεσης της κουετιαπίνης με τους υποδοχείς D2 είναι χαμηλό (λιγότερο από 50%) και βραχυπρόθεσμο ακόμη και όταν χρησιμοποιούνται υψηλές δόσεις. Το φάρμακο είναι αποτελεσματικό στη θεραπεία θετικών, αρνητικών και γενικών συμπτωμάτων σχιζοφρένειας. Υπάρχουν ενδείξεις επιτυχούς χρήσης του τόσο σε περιπτώσεις υψηλής αντοχής στη θεραπεία όσο και για τη βελτίωση της γνωστικής λειτουργίας των ασθενών, γεγονός που του δίνει το δικαίωμα να το συστήσει ως αντιψυχωσικό πρώτης γραμμής για τη θεραπεία συντήρησης της σχιζοφρένειας. Τέλος, η κουετιαπίνη έχει μέτρια αντικαταθλιπτική, ενεργοποιητική δράση. Ως εκ τούτου, ενδείκνυται για τη θεραπεία καταθλιπτικών-παραληρητικών κρίσεων και διαταραχών του σενεστο-υποχονδριακού κύκλου.
Η διαπιστωμένη υψηλή θυμοτροπική δράση της κουετιαπίνης εξηγεί το γεγονός ότι έχει καταχωρηθεί ως μέσο για την ανακούφιση και τη δευτερογενή πρόληψη των καταθλιπτικών διαταραχών. Για τη θεραπεία μανιακών επεισοδίων στις διπολικές διαταραχές τύπου Ι και II, η κουετιαπίνη χρησιμοποιείται ως πρόσθετο μέσο. Η απουσία ενέσιμων μορφών περιορίζει κάπως τη χρήση της σε ασθενείς με διέγερση και επιθετική συμπεριφορά.
Η κουετιαπίνη είναι καλά ανεκτή, πρακτικά δεν προκαλεί εξωπυραμιδικά σύνδρομα, εκτός από τις περιπτώσεις όπου χρησιμοποιούνται οι μέγιστες δόσεις. Η κουετιαπίνη δεν προκαλεί υπερπρολακτιναιμία, λιγότερο συχνά από την ολανζαπίνη και την κλοζαπίνη, οδηγεί σε αύξηση βάρους και μειωμένη ανοχή στη γλυκόζη.
Ζιπρασιδόνη
Έχει ένα μοναδικό προφίλ δράσης υποδοχέα. Όντας ισχυρός ανταγωνιστής των υποδοχέων 5HT2a και D2, είναι επίσης ένας ενεργός αναστολέας της επαναπρόσληψης σεροτονίνης και νορεπινεφρίνης. Κλινικές μελέτες έχουν δείξει σημαντική ανωτερότητα της ζιπρασιδόνης στην επίδρασή της στα ψυχωτικά συμπτώματα και τις εκδηλώσεις επιθετικότητας σε σύγκριση με την αλοπεριδόλη. Υπάρχουν επίσης δεδομένα για τη θετική επίδραση της ζιπρασιδόνης στις γνωστικές λειτουργίες ασθενών με σχιζοφρένεια, καθώς και στα συννοσηρά συναισθηματικά συμπτώματα, δείκτες κοινωνικής λειτουργίας. Η ζιπρασιδόνη είναι συνήθως καλά ανεκτή και πολύ σπάνια προκαλεί εξωπυραμιδικά σύνδρομα, αύξηση βάρους και μεταβολικές διαταραχές. Συχνότερα υπάρχει παράταση του διαστήματος QT πάνω από 460 ms, επομένως, συνιστάται στους ασθενείς που λαμβάνουν αυτό το φάρμακο να υποβάλλονται σε ηλεκτροκαρδιογράφημα τόσο πριν από τη συνταγογράφηση του φαρμάκου όσο και στην παρακολούθηση ελέγχου κατά τη διάρκεια της θεραπείας. Ιδιαίτερη προσοχή πρέπει να δοθεί στην ταυτόχρονη θεραπεία (λήψη αντιαρρυθμικών φαρμάκων), η οποία μπορεί να επιδεινώσει την παράταση του διαστήματος QT και να οδηγήσει στην ανάπτυξη καρδιακής αρρυθμίας, κοιλιακής μαρμαρυγής.
Σερτινδόλη
Ανήκει στα παράγωγα της φαινυλινδόλης. Έχει υψηλό λειτουργικό ανταγωνισμό σε σχέση με τους D2-, σεροτονίνη (ιδιαίτερα τους 5-HT2a-υποδοχείς) και α1-αδρενεργικούς υποδοχείς. Σύμφωνα με ηλεκτρονευροχημικές μελέτες, η σερτινδόλη αναστέλλει επιλεκτικά τους υποδοχείς ντοπαμίνης στην κοιλιακή τμηματική περιοχή. Αυτή η επιλεκτικότητα, κατά πάσα πιθανότητα, εξασφαλίζει χαμηλό κίνδυνο εξωπυραμιδικών συνδρόμων και υπερπρολακτιναιμίας κατά τη χρήση του φαρμάκου. Τα αποτελέσματα συγκριτικών μελετών έχουν δείξει ότι η σερτινδόλη είναι συγκρίσιμη με την αλοπεριδόλη όσον αφορά την αντιψυχωσική δράση. Το φάρμακο έχει έντονη αποκατασταλτική δράση σε ασθενείς με αρνητικά και καταθλιπτικά συμπτώματα, η οποία είναι ανώτερη από μια παρόμοια δράση της ρισπολέπτης. Υπάρχουν επίσης στοιχεία που επιβεβαιώνουν την αποτελεσματικότητα της σερτινδόλης για τη διόρθωση της γνωστικής εξασθένησης σε ασθενείς με σχιζοφρένεια. Η σερτινδόλη είναι γενικά καλά ανεκτή από τους ασθενείς, σπάνια προκαλεί καταστολή και ως εκ τούτου συνιστάται ως φάρμακο αντικατάστασης όταν εμφανίζονται παρενέργειες κατά τη διάρκεια της θεραπείας με άλλα σύγχρονα αντιψυχωσικά.
Σοβαρές παρενέργειες περιλαμβάνουν την ικανότητα του φαρμάκου να παρατείνει το διάστημα QT, το οποίο μπορεί να οδηγήσει σε καρδιακή αρρυθμία. Κατά την ανάλυση των μετεγκριτικών μελετών, κατέστη σαφές ότι το καρδιακό προφίλ της σερτινδόλης δεν διαφέρει από αυτό άλλων αντιψυχωσικών νέας γενιάς.
Αριπιπραζόλη
Έχει αντιψυχωσική δράση συγκρίσιμη με άλλους άτυπους παράγοντες, αλλά έχει μεγαλύτερη επίδραση στις παραμέτρους της γνωστικής λειτουργίας των ασθενών με σχιζοφρένεια. Η προαναφερθείσα μοναδική φαρμακολογική δράση του φαρμάκου - μερικός αγωνιστής των υποδοχέων D2 - επιτρέπει τη μείωση του κινδύνου εξωπυραμιδικών συνδρόμων και υπερπρολακτιναιμίας κατά τη χρήση του.
 [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
Αμισουλπρίδη
Ανήκει στην κατηγορία των υποκατεστημένων βενζαμιδίων. Το φάρμακο συνδέεται επιλεκτικά με τους υποτύπους των ντοπαμινεργικών υποδοχέων D2 και D3, δεν έχει συγγένεια με τους υποτύπους D1, D4 και D5, καθώς και με τη σεροτονίνη, την Η1-ισταμίνη, τους α1-αδρενεργικούς και τους χολινεργικούς υποδοχείς. Όταν χρησιμοποιείται σε υψηλές δόσεις, μπλοκάρει τους μετασυναπτικούς υποδοχείς D2. Σε χαμηλές δόσεις, η αποκατασταλτική του δράση εκδηλώνεται λόγω του αποκλεισμού των προσυναπτικών υποδοχέων D2, D3, λόγω του οποίου η χρήση του είναι επίσης αποτελεσματική στη θεραπεία των αρνητικών συμπτωμάτων, αν και δεν είναι ένας συνδυασμένος ανταγωνιστής των υποδοχέων D2 και των υποδοχέων σεροτονίνης. Τα αποτελέσματα ορισμένων μελετών δείχνουν έντονη αντιψυχωσική δράση του φαρμάκου όταν χρησιμοποιείται σε υψηλές δόσεις, η οποία είναι ανώτερη από τα παραδοσιακά φάρμακα.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
Παρενέργειες της αντιψυχωσικής θεραπείας
Ο πίνακας παραθέτει τις κύριες παρενέργειες της άτυπης αντιψυχωσικής θεραπείας.
Παρασκευή |
Εξωπυραμιδικά |
Διαταραχή αγωγιμότητας στο ΗΚΓ |
Μεταβολικές διαταραχές (αύξηση βάρους, αυξημένα επίπεδα γλυκόζης, χοληστερόλης, τριγλυκεριδίων στο αίμα) |
||
Κλοζαπίνη |
. |
++ |
++ |
++- |
|
Ρισπεριδόνη |
++ |
+/- |
++ |
+/- |
|
Ολανζαπίνη |
+ |
+/- |
+++ |
++ |
+++ |
Κουετιαπίνη |
+/- |
+ |
+/- |
--- |
|
Ζιπρασιδόνη |
+ |
++ |
+/- |
+/- |
+/- |
Σερτινδόλη |
++ |
-- |
+/- |
-- |
|
Αριλιπραζόλη |
-- |
--- |
+/- |
-- |
-- |
Αμισουλπρίδη |
++ |
+/- |
|||
Σημείωση. Σοβαρότητα των ανεπιθύμητων ενεργειών: "+++" - υψηλή· "++" - μέτρια· "+" - χαμηλή· "+/-" - αμφισβητήσιμη· "-" - απουσιάζει.
Εξωπυραμιδικά σύνδρομα
Ένα από τα κύρια χαρακτηριστικά των άτυπων αντιψυχωσικών, σε αντίθεση με τα παραδοσιακά, είναι η χαμηλή τους ικανότητα να προκαλούν εξωπυραμιδικά σύνδρομα, τα οποία αποτέλεσαν μια σημαντική ανακάλυψη στη φαρμακοθεραπεία συντήρησης της σχιζοφρένειας. Ωστόσο, όπως προκύπτει από τα δεδομένα του πίνακα, κατά τη χρήση μεμονωμένων φαρμάκων αυτής της σειράς (ρισπεριδόνη, αμισουλπρίδη), μπορεί να εμφανιστούν τέτοια συμπτώματα, τα οποία απαιτούν ιδιαίτερη προσοχή κατά τη συνταγογράφηση τους.
 [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Ανωμαλίες ΗΚΓ
Η πιθανότητα εμφάνισης καρδιακών παρενεργειών αποτελεί σοβαρό πρόβλημα κατά τη χρήση ορισμένων σύγχρονων αντιψυχωσικών στη θεραπεία. Σε αυτές τις περιπτώσεις, μιλάμε για παράταση του διαστήματος QT, η οποία μπορεί να οδηγήσει στην ανάπτυξη αρρυθμίας. Διαταραχές αγωγιμότητας, κυρίως παράταση του διαστήματος QT, παρατηρούνται συχνότερα κατά τη διάρκεια της θεραπείας με κλοζαπίνη, σερτινδόλη, ζιπρασιδόνη. Ταυτόχρονη παθολογία με τη μορφή βραδυκαρδίας, κολποκοιλιακού αποκλεισμού, υποθυρεοειδισμού μπορεί να συμβάλει στην εμφάνιση αυτής της επιπλοκής κατά τη διάρκεια της θεραπείας με τα προαναφερθέντα φάρμακα. Επί του παρόντος, η παρακολούθηση του ΗΚΓ συνιστάται περίπου μία φορά κάθε 3 μήνες σε ασθενείς που λαμβάνουν θεραπεία συντήρησης με άτυπα αντιψυχωσικά.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Ενδοκρινικές διαταραχές
Επί του παρόντος, η μεγαλύτερη ανησυχία προκαλείται από την ικανότητα των άτυπων αντιψυχωσικών φαρμάκων να προκαλούν αύξηση βάρους. Η αύξηση του σωματικού βάρους, των επιπέδων γλυκόζης και τριγλυκεριδίων στο αίμα μπορεί να οδηγήσει σε μεταβολικές διαταραχές και στην ανάπτυξη διαβήτη τύπου 2. Ιδιαίτερη προσοχή και εβδομαδιαία παρακολούθηση των βιοχημικών παραμέτρων είναι απαραίτητες κατά τη διάρκεια της θεραπείας με κλοζαπίνη και ολανζαπίνη. Σύμφωνα με τους J. Geddes et al. (2000), PB Jones, PF Buckley (2006), θα πρέπει να θεωρείται σκόπιμο να διεξάγεται ενδελεχής εξέταση των ασθενών πριν τους συνταγογραφηθεί ένα συγκεκριμένο αντιψυχωσικό της σύγχρονης γενιάς, καθώς είναι γνωστό ότι οι μεταβολικές διαταραχές εμφανίζονται συχνότερα σε ασθενείς που είχαν κληρονομική προδιάθεση, υπερβολικό σωματικό βάρος, διαταραχές του λιπιδαιμικού φάσματος και υπεργλυκαιμία πριν από την έναρξη της θεραπείας. Ο αλγόριθμος παρακολούθησης που προτάθηκε από τους PB Jones, PF Buckley (2006) περιλαμβάνει πολλά σημεία.
- Συλλογή ιατρικού ιστορικού και οικογενειακών παραγόντων σχετικά με τον κίνδυνο μεταβολικών διαταραχών.
- Καταγραφή του δείκτη μάζας σώματος, του ΗΚΓ, της αρτηριακής πίεσης και του σφυγμού πριν από την έναρξη της θεραπείας.
- Συλλογή εργαστηριακών δεδομένων (γλυκόζη, λιπιδαιμικό προφίλ, χοληστερόλη) πριν από την έναρξη της θεραπείας.
- Τακτική παρακολούθηση του δείκτη μάζας σώματος και των ζωτικών σημείων κατά τη διάρκεια της θεραπείας.
- Παρακολούθηση εργαστηριακών δεδομένων κατά τη διάρκεια της θεραπείας.
Η εμφάνιση υπερπρολακτιναιμίας κατά τη διάρκεια της αντιψυχωσικής θεραπείας οφείλεται στον κεντρικό αποκλεισμό των υποδοχέων ντοπαμίνης στον υποθάλαμο, ο οποίος οδηγεί στην απελευθέρωση προλακτίνης από την πρόσθια υπόφυση. Η υπερπρολακτιναιμία εμφανίζεται συχνότερα με τη θεραπεία με ολανζαπίνη, ρισπεριδόνη και αμισουλπρίδη.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Ακοκκιοκυτταραιμία
Μια άλλη σοβαρή επιπλοκή της αντιψυχωσικής θεραπείας. Μπορεί να παρατηρηθεί κατά τη διάρκεια της θεραπείας με κλοζαπίνη και ολανζαπίνη. Σύμφωνα με τους J. Geddes et al. (2000), διαγνώστηκε κατά τη διάρκεια των πρώτων 3 μηνών στο 1-2% των ασθενών που λαμβάνουν αυτά τα φάρμακα. Από αυτή την άποψη, συνιστώνται εβδομαδιαίες εξετάσεις αίματος για ασθενείς που λαμβάνουν αυτά τα φάρμακα κατά τη διάρκεια των πρώτων 18 εβδομάδων θεραπείας και μηνιαία παρακολούθηση στη συνέχεια. Έχει αποδειχθεί ότι όταν μειώνεται η δόση των προαναφερθέντων νευροληπτικών, η κλινική εξέταση αίματος επιστρέφει στο φυσιολογικό. Ταυτόχρονα, θα πρέπει να αναγνωριστεί ότι μέχρι σήμερα δεν υπάρχει σαφής στρατηγική για τους ασθενείς που εμφανίζουν τις προαναφερθείσες παρενέργειες που σχετίζονται με μεταβολικές διαταραχές. Τις περισσότερες φορές, ένα άτυπο αντιψυχωσικό αντικαθίσταται από ένα άλλο. Μια άλλη πολλά υποσχόμενη κατεύθυνση είναι ο διορισμός ειδικής διορθωτικής θεραπείας, ιδίως η χρήση βρωμοκρυπτίνης για τη διόρθωση της υπερπρολακτιναιμίας. Η ιδανική κατάσταση είναι αυτή στην οποία η φροντίδα ενός ασθενούς με τέτοιες διαταραχές πραγματοποιείται με την περιοδική συμμετοχή παθολόγων, ιδίως ενδοκρινολόγων, καρδιολόγων και άλλων ειδικών.
Συμπερασματικά, θα πρέπει να σημειωθεί ότι εάν ακολουθηθούν οι δεδομένοι αλγόριθμοι για τη συνταγογράφηση και την παρακολούθηση όχι μόνο της ψυχικής αλλά και της σωματικής κατάστασης των ασθενών, η χρήση φαρμάκων δεύτερης γενιάς είναι ασφαλέστερη από τα τυπικά νευροληπτικά.
Ορισμένα άλλα αντιψυχωσικά βρίσκονται επί του παρόντος στο στάδιο της ανάπτυξης. Τα φάρμακα επόμενης γενιάς πιθανότατα θα έχουν διαφορετικό μηχανισμό δράσης (για παράδειγμα, ένα GABAεργικό προφίλ) και θα είναι σε θέση να επηρεάσουν διάφορες εκδηλώσεις σχιζοφρένειας, συμπεριλαμβανομένων των διαταραχών ελλειμματικότητας.
Προσοχή!
Για να απλουστευθεί η αντίληψη των πληροφοριών, αυτή η οδηγία για τη χρήση του φαρμάκου "Νευροληπτικά ή αντιψυχωσικά " μεταφράστηκε και παρουσιάστηκε σε ειδικό έντυπο με βάση τις επίσημες οδηγίες για ιατρική χρήση του φαρμάκου. Πριν από τη χρήση, διαβάστε το σχόλιο που έρχεται απευθείας στο φάρμακο.
Η περιγραφή παρέχεται για ενημερωτικούς σκοπούς και δεν αποτελεί οδηγό για αυτοθεραπεία. Η ανάγκη για αυτό το φάρμακο, ο σκοπός του θεραπευτικού σχήματος, οι μέθοδοι και η δόση του φαρμάκου καθορίζονται αποκλειστικά από τον θεράποντα ιατρό. Η αυτοθεραπεία είναι επικίνδυνη για την υγεία σας.

