
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Ιός των ανθρώπινων θηλωμάτων: δομή, κύκλος ζωής, πώς μεταδίδεται, πρόληψη
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 04.07.2025
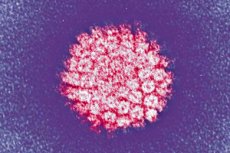
Μία από τις πιο συχνές λοιμώξεις είναι ο ιός των ανθρώπινων θηλωμάτων. Ας δούμε τους κύριους τύπους του, τον κίνδυνο ογκογένεσης, τα συμπτώματα, τις διαγνωστικές και θεραπευτικές μεθόδους.
Ο HPV είναι μια εξαιρετικά εξειδικευμένη λοίμωξη σε σχέση με το ανθρώπινο σώμα από την οικογένεια Papovaviridea, δηλαδή τους παποϊούς της υποομάδας Α. Κάθε έκτο άτομο στον πλανήτη είναι ο φορέας του. Ο μικρός θερμοσταθερός παθογόνος μικροοργανισμός επιβιώνει καλά στο εξωτερικό περιβάλλον και είναι ανθεκτικός στην θερμική επεξεργασία. Έχει υψηλή ικανότητα να μολύνει πολυστρωματικό επιθήλιο: δέρμα, βλεννογόνους, κυλινδρικό επιθήλιο των πνευμόνων, προστάτη και τραχηλικό πόρο.
Σήμερα, η ιατρική γνωρίζει περισσότερους από 120 ορότυπους του ιού, 35 από τους οποίους επηρεάζουν το δέρμα και τους βλεννογόνους. Ορισμένοι ορότυποι είναι ογκογονικοί, δηλαδή είναι ικανοί να προκαλέσουν καρκινική εκφύλιση των προσβεβλημένων ιστών.
- Χαμηλή ογκογονικότητα – 6, 11, 42, 43, 44, 73.
- Υψηλή ογκογονικότητα – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68.
Μόλις εισέλθει στο ανθρώπινο σώμα, ο ιός εξαπλώνεται μέσω της κυκλοφορίας του αίματος, διεισδύει στο DNA του κυττάρου και διαταράσσει την κανονική λειτουργία του. Το μολυσμένο κύτταρο αρχίζει να διαιρείται και να αναπτύσσεται ενεργά, προκαλώντας την εμφάνιση χαρακτηριστικών όγκων στην πληγείσα περιοχή.
Σύμφωνα με ιατρικές στατιστικές, η λοίμωξη από τον ιό HPV είναι πιο συχνή όταν μεταδίδεται κατά τη σεξουαλική επαφή. Μόνο τα τελευταία 7-10 χρόνια, ο αριθμός των μολυσμένων ατόμων έχει αυξηθεί περισσότερο από 10 φορές. Η ασθένεια απαιτεί ολοκληρωμένη διάγνωση και θεραπεία.
Δομή ιός των ανθρώπινων θηλωμάτων
Ο HPV έχει μικρά ιοσωμάτια χωρίς μεμβρανικό κέλυφος, με διάμετρο που δεν υπερβαίνει τα 30 nm. Δηλαδή, το μέγεθός του είναι 5 φορές μικρότερο από τον ιό της γρίπης και τον HIV, οι οποίοι έχουν μεμβρανικό κέλυφος. Το γενετικό υλικό του ιού των θηλωμάτων είναι το DNA, το οποίο έχει περίπου 8.000 ζεύγη βάσεων και πολλές πρωτεϊνικές ενώσεις. Το γονιδίωμα είναι ένα δίκλωνο μόριο γεμάτο με ιστόμια, δηλαδή κυτταρικές πρωτεΐνες που συμμετέχουν στη συμπύκνωση του DNA στον πυρήνα.
Τα γονίδια του ιού κωδικοποιούν διάφορους τύπους πρωτεϊνών, καθεμία από τις οποίες εκτελεί συγκεκριμένες λειτουργίες στον κύκλο ζωής της. Διακρίνονται οι πρώιμες πρωτεΐνες (Ε), οι οποίες είναι υπεύθυνες για τις ρυθμιστικές λειτουργίες και τον πολλαπλασιασμό των μολυσμένων κυττάρων, και οι όψιμες πρωτεΐνες (L), οι οποίες εκτελούν δομικές λειτουργίες.
Οι ακόλουθοι τύποι πρωτεϊνών είναι υπεύθυνοι για τη δομή του ιού:
- E1-E8 – συμμετέχουν στην αντιγραφή του DNA, συντίθενται αμέσως μετά τη μόλυνση. Εκδηλώνονται με κοκκιώδη υφή του δέρματος, στην οποία συσσωρεύονται.
- L1-L2 – σχηματίζουν τη δομή του ιού. Είναι υπεύθυνα για τον σχηματισμό του εξωτερικού κελύφους (καψιδίου), το οποίο διεισδύει στην κεράτινη στιβάδα της επιδερμίδας.
Ιδιαίτερο κίνδυνο παρουσιάζουν οι πρωτεϊνικές δομές που εμπλέκονται στην ογκογένεση:
- Η E6 – απενεργοποιεί την πρωτεΐνη p53, η οποία καταστέλλει τον όγκο των υγιών κυττάρων, προκαλώντας υπερβολικό πολλαπλασιασμό των κυτταρικών δομών. Η E6 οδηγεί σε απότομη μείωση της p53 και σε εκφυλιστικές διεργασίες.
- Το E7 – συνδέεται με το Rb, δηλαδή με έναν ογκοκατασταλτικό παράγοντα που είναι υπεύθυνος για την επιβράδυνση των ενζυματικών αντιδράσεων της ανεξέλεγκτης κυτταρικής διαίρεσης.
Οι πρωτεΐνες Ε6 και Ε7 οδηγούν σε ανεξέλεγκτη κυτταρική ανάπτυξη, προκαλώντας σχηματισμό όγκων. Ταυτόχρονα, η πρωτεΐνη Ε2 σταματά αυτή την παθολογική διαδικασία, αλλά αυτή η ικανότητα χάνεται αμέσως μόλις το γονιδίωμα μολύνει ένα ανθρώπινο κύτταρο.
Λόγω της σύνθετης δομής του, ο ιός HPV είναι δύσκολο να καλλιεργηθεί στο εργαστήριο. Αυτό συμβαίνει επειδή τα σωματίδια του ιού σχηματίζονται μόνο σε ζωντανούς οργανισμούς ή σε σύνθετες οργανοτυπικές καλλιέργειες που είναι παρόμοιες με τα ανθρώπινα κύτταρα.
Κύκλος ζωής ιός των ανθρώπινων θηλωμάτων
Η μολυσματική διαδικασία και ο κύκλος ζωής του ιού των ανθρώπινων θηλωμάτων βασίζονται στην αυτοαναπαραγωγή μολυσματικών ιοσωμάτιων. Κατά την κανονική πορεία της παθολογικής διαδικασίας, υπάρχει στενή σχέση μεταξύ του κύκλου αντιγραφής του ιικού DNA και του κύκλου ζωής ενός μολυσμένου κυττάρου του ανθρώπινου σώματος. Ο ιός των θηλωμάτων διαταράσσει την αντιγραφή του κυτταρικού DNA, θεσπίζοντας ένα πρόγραμμα για την αναπαραγωγή των δικών του μολυσμένων κυττάρων με αυξημένη μολυσματική δραστηριότητα.
Κατά τη διαδικασία αναστολής της αναπαραγωγής, υπάρχει μεγάλη πιθανότητα αλλοίωσης του κύκλου της μόλυνσης και μετατροπής του σε κακοήθη όγκο. Εάν ο κύκλος ζωής διαταραχθεί ή διακοπεί, τότε η παραγωγή μολυσματικών ιοσωμάτιων καθίσταται αδύνατη.
Σε ένα μολυσμένο κύτταρο, ο ιός HPV υπάρχει σε δύο μορφές:
- Επισωμικό – βρίσκεται έξω από τα χρωμοσώματα του μολυσμένου κυττάρου, έχει χαμηλό κίνδυνο ογκογένεσης.
- Ενσωματωμένο – το ιικό DNA ενσωματώνεται στο κυτταρικό χρωμόσωμα. Αυτή η μορφή είναι κακοήθης.
Ανάλογα με την ενδοκυτταρική μορφή της λοίμωξης, είναι δυνατές οι ακόλουθες παραλλαγές της μολυσματικής διαδικασίας:
- Λανθάνουσα (κρυφή) πορεία – Ο ιός HPV σε επισωμική μορφή, αλλά δεν προκαλεί παθολογικές αλλαγές και δεν έχει κλινικές εκδηλώσεις.
- Τα θηλώματα είναι μια λοίμωξη σε επισωμική μορφή. Ο αριθμός των κυττάρων στο βασικό στρώμα αυξάνεται, γεγονός που οδηγεί στην εμφάνιση δερματικών αναπτύξεων διαφόρων εντοπισμάτων.
- Δυσπλασία – τα ιοσωμικά σωματίδια βρίσκονται σε επισωμική και ολοκληρωμένη μορφή.
- Καρκίνωμα – ο ιός βρίσκεται σε ολοκληρωμένη μορφή. Εμφανίζονται άτυπα κύτταρα, υποδεικνύοντας την ανάπτυξη κακοήθων διεργασιών στο σώμα.
Η περίοδος επώασης από τη μόλυνση έως την εμφάνιση των πρώτων συμπτωμάτων μπορεί να κυμαίνεται από ½ μήνα έως αρκετά χρόνια. Σε αυτήν την περίπτωση, μπορούν να αναπτυχθούν ταυτόχρονα αρκετοί γονότυποι στο σώμα. Σε ορισμένες περιπτώσεις, η αυτοθεραπεία συμβαίνει εντός 6-12 μηνών μετά τη μόλυνση, δηλαδή μια διαταραχή της αντιγραφής του ιικού DNA.
Πώς μεταδίδεται ο ιός των ανθρώπινων θηλωμάτων;
Ο ιός HPV μεταδίδεται από ένα άρρωστο άτομο σε ένα υγιές. Η μόλυνση γίνεται μέσω στενής οικιακής επαφής, κατά τη σεξουαλική επαφή ή κατά τη διάρκεια του τοκετού από τη μητέρα στο παιδί.
Υπάρχουν οι ακόλουθοι τρόποι διείσδυσης της λοίμωξης στο σώμα:
- Επαφή με μολυσμένο δέρμα ή βλεννογόνους.
- Χρήση προσωπικών αντικειμένων μολυσμένου ατόμου.
- Φορώντας τα παπούτσια ή τα ρούχα του ασθενούς.
- Επίσκεψη σε σάουνες, πισίνες και άλλους δημόσιους χώρους με υψηλή υγρασία.
Σύμφωνα με τις ιατρικές στατιστικές, ο πιο συνηθισμένος τρόπος μετάδοσης του ιού HPV είναι η σεξουαλική επαφή χωρίς προφυλάξεις. Η μόλυνση συμβαίνει ανεξάρτητα από τον τύπο επαφής (κολπική, στοματική, πρωκτική). Ο ιός εισέρχεται στο σώμα μέσω μικροβλαβών στις βλεννογόνες μεμβράνες και την επιδερμίδα. Εάν εμφανιστούν αναπτύξεις στην στοματική κοιλότητα, αυτό μπορεί να υποδηλώνει μόλυνση κατά τη διάρκεια ενός φιλιού ή στοματικού σεξ. Οι άνδρες μολύνουν τις γυναίκες πιο συχνά. Η μόλυνση είναι δυνατή μόνο με την παρουσία θηλωμάτων και κονδυλωμάτων στα γεννητικά όργανα.
Όταν μολύνεται από τη μητέρα στο παιδί, η θηλωμάτωση μεταδίδεται κατά τον τοκετό ή όταν το παιδί διέρχεται από τον γεννητικό σωλήνα. Το βρέφος μπορεί να αναπτύξει κονδυλώματα και κονδυλώματα στην εσωτερική επιφάνεια του λάρυγγα και του φάρυγγα, περιπλέκοντας την αναπνευστική διαδικασία. Η μόλυνση μπορεί επίσης να συμβεί κατά τη διάρκεια του θηλασμού. Οι οδοί μετάδοσης του ιού μέσω του νοικοκυριού είναι εξαιρετικά σπάνιες. Αυτό οφείλεται στο γεγονός ότι η μόλυνση δεν υπάρχει στο περιβάλλον για μεγάλο χρονικό διάστημα.
Δεδομένου ότι ο ιός των ανθρώπινων θηλωμάτων δεν είναι ιδιαίτερα μεταδοτικός, η μόλυνση συμβαίνει υπό την επίδραση ορισμένων παραγόντων:
- Μειωμένη άμυνα του ανοσοποιητικού συστήματος.
- Παραβίαση των λειτουργιών φραγμού της επιδερμίδας ή των βλεννογόνων.
- Διαταραχή της εντερικής ή κολπικής μικροχλωρίδας.
- ΣΜΝ (η θηλωμάτωση είναι δευτερογενής λοίμωξη).
- Επιδείνωση χρόνιων παθήσεων.
- Συχνό στρες ή επιβλαβείς συνθήκες εργασίας.
- Μη τήρηση των κανόνων προσωπικής υγιεινής.
- Χρήση φαρμάκων που καταστέλλουν το ανοσοποιητικό σύστημα.
Κατά τη διάρκεια της ζωής ενός ατόμου, μπορεί να μολυνθεί με διάφορους γονότυπους λοίμωξης ταυτόχρονα. Η δράση των παραπάνω παραγόντων οδηγεί στην ενεργοποίηση της λοίμωξης. Τα μολυσμένα κύτταρα αρχίζουν να πολλαπλασιάζονται ενεργά, προκαλώντας δερματικές αναπτύξεις διαφόρων σχημάτων και εντοπισμάτων.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Ασυδοσία
Σήμερα, η θηλωμάτωση είναι μια από τις πιο συχνές ασθένειες. Άτομα με ισχυρό ανοσοποιητικό σύστημα μπορούν να είναι φορείς του ιού για μεγάλο χρονικό διάστημα χωρίς καν να το γνωρίζουν.
Είναι το ανοσοποιητικό σύστημα που λειτουργεί ως παράγοντας προστασίας του οργανισμού από παθογόνους μικροοργανισμούς. Μια έγκαιρη ανοσολογική απόκριση οδηγεί στην καταστροφή του παθογόνου, ο οποίος δεν έχει χρόνο να μολύνει τα βασικά κύτταρα του επιθηλίου.
Υπάρχουν διάφοροι παράγοντες που υπονομεύουν το ανοσοποιητικό σύστημα και συμβάλλουν στη μόλυνση και την ενεργοποίηση του ιού:
- Συχνές αναπνευστικές ιογενείς λοιμώξεις και μολυσματικές και φλεγμονώδεις αλλοιώσεις του σώματος.
- Έντονη σωματική δραστηριότητα.
- Ψυχο-συναισθηματικό στρες και ένταση.
- Υποθερμία.
- Κατάχρηση αλκοόλ, κάπνισμα και άλλες κακές συνήθειες.
Η μειωμένη ανοσία εξασφαλίζει την ενεργό ανάπτυξη των θηλωματωδών νεοπλασμάτων. Για να αποφευχθεί αυτό, συνιστάται η λήψη ανοσοτροποποιητών και βιταμινών, οι οποίες προάγουν την ταχεία ανάρρωση και την εξάλειψη του ιού από το σώμα.
Πρόληψη ιός των ανθρώπινων θηλωμάτων
Είναι πολύ πιο εύκολο και σημαντικό να προλάβουμε οποιαδήποτε ασθένεια παρά να τη θεραπεύσουμε. Η πρόληψη του ιού των ανθρώπινων θηλωμάτων βασίζεται σε έναν υγιεινό τρόπο ζωής και στην ενίσχυση του ανοσοποιητικού συστήματος. Το ανοσοποιητικό σύστημα παίζει καθοριστικό ρόλο στην εμφάνιση της λοίμωξης από HPV. Όταν η άμυνα του οργανισμού εξασθενεί, εξασθενεί, δημιουργώντας ένα ευνοϊκό υπόβαθρο για μολυσματικές αλλοιώσεις.
Η πρόληψη της θηλωμάτωσης και άλλων ασθενειών καταλήγει σε αυτούς τους απλούς κανόνες:
- Υγιεινός τρόπος ζωής.
- Έλλειψη κακών συνηθειών.
- Σωστή ισορροπημένη διατροφή.
- Προστατευμένο σεξ και ένας τακτικός σύντροφος.
- Απουσία στρες και άλλων συναισθηματικών κραδασμών.
- Έγκαιρη θεραπεία οποιωνδήποτε ασθενειών.
- Εμβολιασμός.
- Τακτικές προληπτικές εξετάσεις με γιατρό.
Οι παραπάνω συστάσεις αφορούν το πρώτο επίπεδο πρόληψης. Υπάρχουν ειδικά εμβόλια για την πρόληψη της μόλυνσης από τον ιό HPV με υψηλό καρκινογόνο κίνδυνο. Περιέχουν ιικές πρωτεΐνες-αντιγόνα, υπό την επίδραση των οποίων ο οργανισμός παράγει ειδικά αντισώματα που βοηθούν στην καταστροφή της λοίμωξης όταν αυτή εμφανιστεί.
Υπάρχουν επίσης δευτερογενή προληπτικά μέτρα, τα οποία περιλαμβάνουν: οπτικό και κυτταρολογικό έλεγχο για την ανίχνευση του ιού και την παρακολούθηση της δυναμικής της ανάπτυξής του. Εάν τα αποτελέσματα αυτών των εξετάσεων είναι θετικά, στον ασθενή συνταγογραφείται ένα ολοκληρωμένο σύνολο διαγνωστικών εξετάσεων. Κατά κανόνα, πρόκειται για PCR, βιοψία, κολποσκόπηση και μια σειρά από άλλες μεθόδους.
Η τριτογενής πρόληψη πραγματοποιείται σε περίπτωση μόλυνσης με HPV υψηλού ογκογόνου κινδύνου. Ο ασθενής πρέπει να κάνει κυτταρολογικό τεστ Παπανικολάου κάθε έξι μήνες για τρία χρόνια μετά τη μόλυνση. Εάν τα αποτελέσματα είναι αρνητικά, το τεστ πραγματοποιείται μία φορά το χρόνο για το υπόλοιπο της ζωής του ασθενούς.
Εμβολιασμός κατά του ιού των ανθρώπινων θηλωμάτων
Μία από τις μεθόδους πρόληψης της θηλωμάτωσης είναι ο εμβολιασμός. Ο εμβολιασμός κατά του ιού των θηλωμάτων χρησιμοποιείται για την πρόληψη της μόλυνσης από HPV με υψηλό καρκινογόνο κίνδυνο - αυτοί είναι οι τύποι 16 και 18. Ο εμβολιασμός συνιστάται να πραγματοποιείται πριν από τις πρώτες σεξουαλικές επαφές, δηλαδή στην εφηβεία από 16 έως 23 ετών.
Θα πρέπει να ληφθεί υπόψη ότι εάν ο ιός υπάρχει ήδη στο σώμα, η επίδραση της ένεσης είναι μηδενική. Ωστόσο, πολλοί επιστήμονες πιστεύουν ότι η χορήγηση του εμβολίου σε ήδη μολυσμένους ασθενείς ανακουφίζει την πορεία του ιού και επιταχύνει τη διαδικασία ανάρρωσης.
Ο εμβολιασμός περιλαμβάνει τον εμβολιασμό με ένα από τα ακόλουθα φάρμακα:
- Κερβάριξ
Προσροφημένο ανασυνδυασμένο εμβόλιο για την πρόληψη ασθενειών που προκαλούνται από τον ιό των ανθρώπινων θηλωμάτων. Περιέχει ένα μείγμα σωματιδίων που μοιάζουν με ιό, στελεχών 16 και 18. Η αποτελεσματικότητα του φαρμάκου βασίζεται στο ανοσοενισχυτικό του σύστημα. Παρέχει διασταυρούμενη προστασία του οργανισμού από οποιεσδήποτε εκδηλώσεις του HPV που μπορούν να ανιχνευθούν κυτταρολογικά.
Όταν υποβάλλονται σε πλήρη εμβολιασμό σύμφωνα με ένα ειδικό πρόγραμμα, το φάρμακο προάγει τον σχηματισμό ειδικών αντισωμάτων κατά του ιού στον οργανισμό. Οι ανοσοσφαιρίνες ανιχνεύονται στο 100% των ασθενών που έχουν υποβληθεί σε εμβολιασμό.
- Ενδείξεις χρήσης: πρόληψη του καρκίνου του τραχήλου της μήτρας σε γυναίκες ασθενείς ηλικίας 10-25 ετών, πρόληψη οξέων και χρόνιων λοιμώξεων που σχετίζονται με τον ιό των ανθρώπινων θηλωμάτων, καθώς και κυτταρικών παθολογιών, συμπεριλαμβανομένης της ανάπτυξης επίπεδων άτυπων κυττάρων άγνωστης αιτιολογίας, ενδοεπιθηλιακής νεοπλασίας του τραχήλου της μήτρας και προκαρκινικών καταστάσεων σε ασθενείς ηλικίας 10-25 ετών.
- Τρόπος χορήγησης: το εμβόλιο χορηγείται στην περιοχή του δελτοειδούς μυός. Η ενδοφλέβια και η ενδοδερμική χορήγηση αντενδείκνυνται. Πριν από τον εμβολιασμό, το παρασκεύασμα πρέπει να υποβληθεί σε οργανοληπτικό έλεγχο και να ανακινηθεί καλά για να ληφθεί ένα αδιαφανές λευκό εναιώρημα. Το φάρμακο χορηγείται σε τρία στάδια με μία εφάπαξ δόση 0,5 ml. Για τον αρχικό εμβολιασμό, το σχήμα είναι 0-1-6 μήνες.
- Παρενέργειες: πόνος στο σημείο της ένεσης, αυξημένη κόπωση, ζάλη, γαστρεντερικές και μυοσκελετικές διαταραχές, δερματικές αλλεργικές αντιδράσεις. Υπάρχει επίσης κίνδυνος αναφυλακτικών αντιδράσεων.
- Αντενδείξεις: υπερευαισθησία στα συστατικά του εμβολίου, οξεία υπερθερμία, υποτροπές χρόνιων παθήσεων. Ο εμβολιασμός πρέπει να πραγματοποιείται με ιδιαίτερη προσοχή σε περίπτωση θρομβοπενίας και διαταραχών του συστήματος πήξης του αίματος. Το εμβόλιο δεν είναι κατάλληλο για τη θεραπεία υπαρχουσών αλλοιώσεων που προκαλούνται από τους τύπους 16 και 18 του HPV. Οι ενέσεις Cervarix δεν πραγματοποιούνται κατά τη διάρκεια της εγκυμοσύνης και της γαλουχίας. Δεν έχουν καταγραφεί περιπτώσεις υπερδοσολογίας.
Το εμβόλιο διατίθεται σε σύριγγα μίας δόσης. Το φάρμακο πρέπει να φυλάσσεται στο ψυγείο για τρία χρόνια από την ημερομηνία παρασκευής.
- Gardasil και Gardasil 9
Το φάρμακο Gardasil είναι ένα αντιγονικό σύνολο ιών θηλωμάτων των τύπων 6, 11, 16 και 18. Βοηθά στην ενεργοποίηση του ανοσοποιητικού συστήματος για τον σχηματισμό αντιιικών αντισωμάτων και παρέχει ανοσολογική προστασία στον οργανισμό. Το Gardasil®9 είναι ένα 9-δύναμο ανασυνδυασμένο εμβόλιο κατά του ιού των ανθρώπινων θηλωμάτων. Είναι δραστικό έναντι των ακόλουθων στελεχών λοίμωξης: 6, 11, 16, 18, 31, 33, 45, 52, 58. Και τα δύο εμβόλια παρέχουν διασταυρούμενη προστασία έναντι γονότυπων που δεν υπάρχουν στο φάρμακο: 31, 33, 35, 39, 45, 51, 52, 56, 58 και 59.
- Ενδείξεις χρήσης: πρόληψη λοίμωξης από τον ιό των ανθρώπινων θηλωμάτων, πρόληψη καρκινικών και προκαρκινικών παθήσεων του τραχήλου της μήτρας, του αιδοίου, του πρωκτού, του πέους. Συνιστάται για εμβολιασμό ασθενών ηλικίας από 9 έως 45 ετών.
- Οδηγίες χρήσης: ανακινήστε το μπουκάλι με το διάλυμα και ελέγξτε για ξένα σώματα. Αναρροφήστε το διάλυμα σε μια σύριγγα και κάντε ενδομυϊκή ένεση στο δέλτα του ώμου ή στον πρόσθιο-πλάγιο μηρό. Μετά τη διαδικασία, ο ασθενής πρέπει να βρίσκεται υπό ιατρική παρακολούθηση για 30 λεπτά. Οι ενέσεις χορηγούνται σύμφωνα με ειδικά σχεδιασμένα σχήματα. Τυπικό σχήμα 0-2-6 μήνες, επιταχυνόμενο 0-1-4 μήνες.
- Παρενέργειες: κνησμός, πρήξιμο και πόνος στο σημείο της ένεσης, πονοκέφαλοι, πυρετός, λιποθυμία, αναφυλαξία, φλεγμονώδεις διεργασίες στα πυελικά όργανα, θρομβοεμβολή, κνίδωση, γαστρεντερίτιδα κ.λπ. Σε περίπτωση υπερδοσολογίας, η σοβαρότητα των παραπάνω αντιδράσεων αυξάνεται.
- Αντενδείξεις: δυσανεξία στα δραστικά συστατικά, διαταραχές πήξης του αίματος, εγκυμοσύνη και γαλουχία, θεραπεία με αντιπηκτικά.
Τα Gardasil και Gardasil 9 διατίθενται ως εναιώρημα σε φιαλίδια με δοσολογία 0,5 ml το καθένα.
Τα παραπάνω εμβόλια είναι πιστοποιημένα και έχουν περάσει όλους τους απαραίτητους ελέγχους. Ο εμβολιασμός πραγματοποιείται σε εξωτερικούς ασθενείς τηρώντας τους κανόνες ασηψίας και αντισηψίας.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
Χρήση προφυλακτικού για την πρόληψη του HPV
Η κύρια οδός μετάδοσης του ιού HPV είναι η σεξουαλική επαφή χωρίς προφυλάξεις με μολυσμένο άτομο. Κλινικές μελέτες έχουν δείξει ότι η χρήση προφυλακτικού για την πρόληψη του ιού των θηλωμάτων είναι εξαιρετικά αποτελεσματική. Με αυτή τη μέθοδο αντισύλληψης, η μόλυνση εμφανίζεται σε περίπου 30% των περιπτώσεων. Ο κίνδυνος μόλυνσης κατά τη διάρκεια σεξουαλικής επαφής χωρίς χρήση προφυλακτικού είναι 90%. Η μετάδοση του HPV μέσω προφυλακτικού συμβαίνει συχνότερα μετά από πρωκτικό σεξ, όχι κολπικό σεξ.
Θα πρέπει επίσης να ληφθεί υπόψη ότι οι παθογόνοι μικροοργανισμοί υπάρχουν σε όλα τα βιολογικά υγρά του ανθρώπινου σώματος: σάλιο, βλέννα κ.λπ. Επομένως, εάν ένας από τους συντρόφους έχει αναπτύξεις χαρακτηριστικές της νόσου στην βλεννογόνο μεμβράνη της στοματικής κοιλότητας, τότε η μόλυνση είναι δυνατή όχι μόνο κατά τη διάρκεια του στοματικού σεξ, αλλά και κατά τη διάρκεια του φιλιού.
Όσον αφορά το σεξ κατά τη διάρκεια της θεραπείας της θηλωμάτωσης, οι στενές σχέσεις είναι δυνατές μετά από καταστροφικές μεθόδους απολύμανσης θηλωμάτων, κονδυλωμάτων ή κονδυλωμάτων και μετά από μια σειρά αντιιικών θεραπειών για την καταστολή της δραστηριότητας της λοίμωξης. Σε αυτή την περίπτωση, το σεξ πρέπει να γίνεται μόνο με τη χρήση αντισύλληψης φραγμού για την πρόληψη επαναλαμβανόμενων υποτροπών ή μόλυνσης του συντρόφου.
Πρόβλεψη
Ο ιός των ανθρώπινων θηλωμάτων είναι μια από τις πιο συχνές ασθένειες με λανθάνουσα πορεία. Η πρόγνωση αυτής της παθολογίας όταν μολύνεται με στελέχη με χαμηλή και μέτρια ογκογένεση είναι ευνοϊκή. Εάν υπήρξε μόλυνση με HPV της τρίτης ομάδας (υψηλή καρκινογένεση), η έκβαση της νόσου εξαρτάται από την έγκαιρη διάγνωση και θεραπεία της.

