
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Βιοψία του ήπατος με παρακέντηση
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 06.07.2025
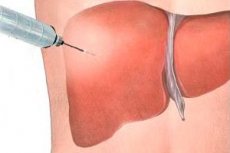
Ενδείξεις για βιοψία ήπατος
Η βιοψία παρακέντησης χρησιμοποιείται κυρίως όταν υπάρχει υποψία χρόνιας ηπατίτιδας ή κίρρωσης του ήπατος και σε ορισμένες περιπτώσεις για διαφορική διάγνωση ασθενειών στις οποίες το ήπαρ εμπλέκεται στην παθολογική διαδικασία (λιποείδωση, λιπώδης ηπατόζωση, γλυκογόνωση κ.λπ.), καθώς και σε περιπτώσεις ίκτερου και ηπατομεγαλίας ασαφούς αιτιολογίας.
Οι ενδείξεις για βιοψία ήπατος είναι οι εξής:
- αναγνώριση παθολογίας που προκάλεσε αλλαγές στις λειτουργικές ηπατικές δοκιμασίες.
- η ανάγκη διευκρίνισης της διάγνωσης και προσδιορισμού της πρόγνωσης για χρόνια ηπατίτιδα ·
- επιβεβαίωση της παρουσίας και πρόγνωση της πορείας της αλκοολικής ηπατικής νόσου.
- διάγνωση συστηματικών ασθενειών στις οποίες το ήπαρ εμπλέκεται στην παθολογική διαδικασία.
- αξιολόγηση της σοβαρότητας και της φύσης (τύπου) της ηπατικής βλάβης που προκαλείται από φάρμακα·
- επιβεβαίωση πολυοργανικής διηθητικής παθολογίας όγκου (λέμφωμα, λευχαιμία).
- έλεγχος συγγενών ασθενών με συστηματικές ασθένειες·
- λήψη ιστού για καλλιέργεια·
- διάγνωση της νόσου Wilson-Konovalov, αιμοχρωμάτωσης, αυτοάνοσης ηπατίτιδας, χρόνιας ιογενούς ηπατίτιδας και αξιολόγηση της αποτελεσματικότητας της θεραπείας.
- εξάλειψη της αντίδρασης απόρριψης μοσχεύματος·
- αποκλεισμός επαναμόλυνσης ή ισχαιμίας οργάνου μετά από μεταμόσχευση ήπατος.
Προκειμένου να αποφευχθούν σοβαρές συνέπειες που προκαλούνται από παρεγχυματική αιμορραγία, συνιστάται η διενέργεια βιοψίας παρακέντησης σε χειρουργικό τμήμα. Μετά από βιοψία παρακέντησης του ήπατος, έχει περιγραφεί η εμφάνιση χολικής περιτονίτιδας, πυωδών επιπλοκών (απόστημα, φλέγμα) και ακόμη και πνευμοθώρακα. Έχουν επίσης περιγραφεί η ανάπτυξη πλευρίτιδας, περιηπατίτιδας, σχηματισμού ενδοηπατικών αιματωμάτων, αιμοβολίας, σχηματισμού αρτηριοφλεβικού συριγγίου, τυχαίας παρακέντησης του νεφρού ή του παχέος εντέρου, καθώς και μολυσματικών επιπλοκών που εμφανίζονται με τη μορφή παροδικής βακτηριαιμίας, σπάνια - σήψης. Γενικά, οι επιπλοκές κατά τη διάρκεια της βιοψίας στα παιδιά είναι πιο συχνές από ό,τι στους ενήλικες, φτάνοντας το 4,5%. Η θνησιμότητα κατά τη διάρκεια της βιοψίας παρακέντησης κυμαίνεται από 0,009 έως 0,17%.
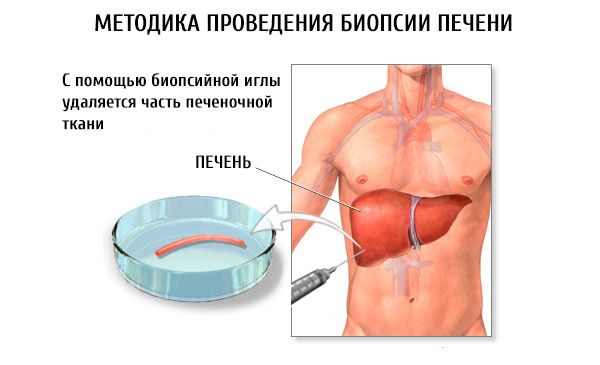
Πώς γίνεται η βιοψία ήπατος;
Υπάρχουν η διαδερμική παρακέντηση ήπατος και στοχευμένες, λαπαροσκοπικά ή με υπερηχογράφημα καθοδηγούμενες παρακεντήσεις ήπατος. Οι λαπαροσκοπικά ή με υπερηχογράφημα καθοδηγούμενες παρακεντήσεις ήπατος είναι πιο αποτελεσματικές για εστιακές ηπατικές αλλοιώσεις. Σε περίπτωση διάχυτων αλλαγών στον ιστό οργάνων, μπορεί να χρησιμοποιηθεί «τυφλή» βιοψία και, παρόλο που η θέση του ηπατικού ιστού δεν μπορεί να προσδιοριστεί, επιτυγχάνεται υψηλό ποσοστό θετικών αποτελεσμάτων και η απλότητα της εφαρμογής της την καθιστά προσβάσιμη σε οποιοδήποτε ηπατολογικό τμήμα.
Σε περιπτώσεις διαταραχών πήξης, μαζικού ασκίτη, μικρού μεγέθους ήπατος ή έλλειψης επαφής με τον ασθενή, καθώς και σε περιπτώσεις κεραυνοβόλου ηπατικής ανεπάρκειας, χρησιμοποιείται διασφαγιδιακή βιοψία ήπατος χρησιμοποιώντας βελόνα Trucut τοποθετημένη σε καθετήρα που εισάγεται μέσω της σφαγιδιακής φλέβας στην ηπατική φλέβα.
Μεταξύ των συστημάτων βελόνων παρακέντησης, οι πιο ευρέως χρησιμοποιούμενες είναι η βελόνα Menghini και η βελόνα Trucut (μια τροποποίηση της βελόνας Silverman). Χρησιμοποιούνται επίσης και ορισμένα άλλα συστήματα.
Η βιοψία παρακέντησης ήπατος πραγματοποιείται με τον ασθενή ξαπλωμένο ανάσκελα. Το δέρμα στο σημείο παρακέντησης (συνήθως ο ένατος και δέκατος μεσοπλεύριος χώρος δεξιά μεταξύ της πρόσθιας και της μέσης μασχαλιαίας γραμμής) υποβάλλεται σε θεραπεία με αντισηπτικό διάλυμα. Στη συνέχεια, χρησιμοποιείται διάλυμα νοβοκαΐνης 2% για την τοπική αναισθησία του δέρματος, του υποδόριου λίπους και της ηπατικής κάψουλας.
Η παρακέντηση γίνεται με ένα στυλεό, εισάγοντάς το σε βάθος 2-4 mm. Στη συνέχεια, μια βελόνα παρακέντησης Menghini (μια κοντή βελόνα χρησιμοποιείται στην παιδιατρική πρακτική) εισάγεται μέσω του στυλεού, συνδεδεμένη με μια σύριγγα 10 γραμμαρίων που περιέχει 4-6 ml ισοτονικού διαλύματος χλωριούχου νατρίου. Η βελόνα προωθείται στην κάψουλα του ήπατος και απελευθερώνονται 2 ml ισοτονικού διαλύματος χλωριούχου νατρίου για να ωθήσει κομμάτια λιπώδους ιστού έξω από τη βελόνα. Η βελόνα εισάγεται στο παρέγχυμα του ήπατος και κομμάτια ιστού οργάνων αναρροφώνται χρησιμοποιώντας το έμβολο της σύριγγας. Μετά την ολοκλήρωση του χειρισμού, εφαρμόζεται ένας αποστειρωμένος αυτοκόλλητος επίδεσμος και τοποθετείται μια παγοκύστη στο σημείο παρακέντησης. Ο ασθενής παραμένει στο κρεβάτι για 24 ώρες.
Δεν είναι σκόπιμο να διενεργείται παρακέντηση ήπατος σε περίπτωση συμφορητικού ίκτερου, φλυκταινωδών εξανθημάτων στο δέρμα (ειδικά στο σημείο της προβλεπόμενης παρακέντησης). Η βιοψία παρακέντησης ήπατος δεν πρέπει να διενεργείται σε φόντο οξείας αναπνευστικής νόσου, αμυγδαλίτιδας ή άλλων οξέων λοιμώξεων.
Μια στήλη ιστού που λαμβάνεται κατά τη διάρκεια βιοψίας ήπατος μπορεί να χρησιμοποιηθεί για την αξιολόγηση αλλαγών σε ολόκληρο το όργανο, ειδικά σε διάχυτες διεργασίες (ιογενής ηπατίτιδα, στεάτωση, δικτυόκρωση, κίρρωση κ.λπ.). Ωστόσο, μια βιοψία δεν επιτρέπει πάντα τη διάγνωση εστιακών αλλοιώσεων του ήπατος (κοκκίωμα, όγκος, απόστημα κ.λπ.). Η απουσία πυλαίων οδών στη βιοψία και το μικρό μέγεθος του δείγματος ιστού μπορούν επίσης να είναι ο λόγος για την έλλειψη πληροφόρησης μιας βιοψίας.
Ένα ύψος στήλης ιστού 1-4 cm και βάρος 10-50 mg θεωρούνται επαρκή. Το δείγμα ιστού συνήθως μονιμοποιείται σε φορμόλη 10% σε ισότονο χλωριούχο νάτριο. Τα παρασκευάσματα χρωματίζονται με αιματοξυλίνη και ηωσίνη, πραγματοποιείται η αντίδραση PAS για την παρουσία συνδετικού ιστού κ.λπ. Επιπλέον, οι στήλες ιστού που λαμβάνονται από μπλοκ παραφίνης μπορούν να υποβληθούν σε αναδρομική εξέταση. Για την επαρκή ερμηνεία των αποτελεσμάτων, το δείγμα ιστού πρέπει να έχει μήκος τουλάχιστον 2 cm και να περιέχει τέσσερις πυλαίες οδούς.
Αντενδείξεις για βιοψία ήπατος
Με επαρκή τεχνική βιοψίας ήπατος και αυστηρή εξέταση όλων των αντενδείξεων, ο αριθμός των επιπλοκών κατά τη διάρκεια αυτού του χειρισμού είναι σχετικά μικρός. Οι πιο επικίνδυνες από αυτές περιλαμβάνουν: αιμορραγία, ανάπτυξη υπεζωκοτικού σοκ, βλάβη σε παρακείμενα όργανα, μόλυνση της υπεζωκοτικής ή κοιλιακής κοιλότητας. Πρέπει να θυμόμαστε ότι συχνά μετά από βιοψία ήπατος, οι ασθενείς εμφανίζουν πόνο στο σημείο παρακέντησης, στην επιγαστρική περιοχή, στον δεξιό ώμο και στη δεξιά υπερκλείδια περιοχή. Κατά κανόνα, αυτά τα συμπτώματα δεν είναι επικίνδυνα και υποχωρούν μόνα τους μετά από κάποιο χρονικό διάστημα.
Οι αντενδείξεις για βιοψία ήπατος είναι οι εξής.
Απόλυτος:
- σοβαρή πήξη - χρόνος προθρομβίνης μεγαλύτερος από 3 δευτερόλεπτα ή δείκτης προθρομβίνης 70% ή λιγότερο.
- ο αριθμός των αιμοπεταλίων στο περιφερικό αίμα είναι 60x109 / l ή λιγότερος·
- αυξημένος χρόνος αιμορραγίας.
- υποψία εχινοκοκκίασης ήπατος;
- ύποπτο αιμαγγείωμα ήπατος;
- η άρνηση του ασθενούς να υποβληθεί σε αυτόν τον χειρισμό.
Σχετικός:
- έντονος ασκίτης;
- δεξιά πλευρά πλευρίτιδα;
- χολαγγειίτιδα;
- απόφραξη των χοληφόρων οποιασδήποτε αιτιολογίας.


 [
[