
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Ωοθήκη
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 04.07.2025

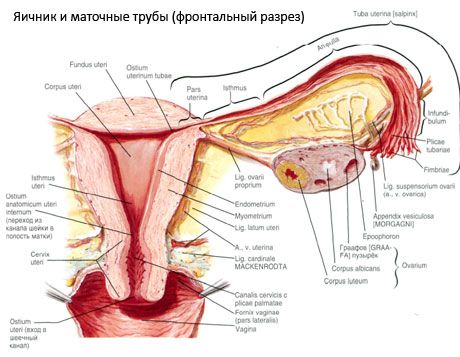
Η ωοθήκη (ωοθήκη, ελληνικό ωοφόρο) είναι ένα ζευγαρωμένο όργανο, ένας θηλυκός αναπαραγωγικός αδένας, που βρίσκεται στην πυελική κοιλότητα πίσω από τον πλατύ σύνδεσμο της μήτρας. Στις ωοθήκες, αναπτύσσονται και ωριμάζουν τα θηλυκά αναπαραγωγικά κύτταρα (ωάρια) και σχηματίζονται οι γυναικείες ορμόνες φύλου που εισέρχονται στο αίμα και τη λέμφο. Η ωοθήκη έχει ωοειδές σχήμα, κάπως πεπλατυσμένο στην πρόσο-οπίσθια κατεύθυνση. Το χρώμα της ωοθήκης είναι ροζ. Στην επιφάνεια της ωοθήκης μιας γυναίκας που έχει γεννήσει, είναι ορατές κοιλότητες και ουλές - ίχνη ωορρηξίας και μετασχηματισμού του ωχρού σωματίου. Η ωοθήκη ζυγίζει 5-8 γραμμάρια. Οι διαστάσεις της ωοθήκης είναι: μήκος 2,5-5,5 cm, πλάτος 1,5-3,0 cm, πάχος - έως 2 cm. Η ωοθήκη έχει δύο ελεύθερες επιφάνειες: την έσω επιφάνεια (facies medialis), που βλέπει προς την πυελική κοιλότητα, μερικώς καλυμμένη από τη σάλπιγγα, και την πλευρική επιφάνεια (facies lateralis), δίπλα στο πλευρικό τοίχωμα της λεκάνης, σε μια ελαφρώς έντονη κοιλότητα - το ωοθηκικό βόθρο. Αυτό το βόθρο βρίσκεται στη γωνία μεταξύ των εξωτερικών λαγόνιων αγγείων που καλύπτονται με περιτόναιο στο πάνω μέρος και των μητριαίων και αποφρακτικών αρτηριών στο κάτω μέρος. Πίσω από την ωοθήκη, ο ουρητήρας της αντίστοιχης πλευράς διέρχεται οπισθοπεριτοναϊκά από πάνω προς τα κάτω.
Οι επιφάνειες της ωοθήκης περνούν σε μια κυρτή ελεύθερη (οπίσθια) άκρη (margo liber), μπροστά - στην μεσεντερική άκρη (margo mesovaricus), που συνδέεται μέσω μιας σύντομης πτυχής του περιτοναίου (μεσεντέριο της ωοθήκης) στο οπίσθιο φύλλο του ευρέος συνδέσμου της μήτρας. Σε αυτή την πρόσθια άκρη του οργάνου υπάρχει μια αυλακωτή κοιλότητα - η πύλη της ωοθήκης (hilum ovarii), μέσω της οποίας εισέρχονται η αρτηρία και τα νεύρα στην ωοθήκη και εξέρχονται οι φλέβες και τα λεμφικά αγγεία. Η ωοθήκη έχει επίσης δύο άκρα: το στρογγυλεμένο άνω σωληνοειδές άκρο (extremitas tubaria), που βλέπει προς τη σάλπιγγα, και το κάτω άκρο της μήτρας (extremitas utenna), που συνδέεται με τη μήτρα μέσω του συνδέσμου της ωοθήκης (lig. ovarii proprium). Αυτός ο σύνδεσμος, με τη μορφή στρογγυλού κορδονιού πάχους περίπου 6 mm, πηγαίνει από το άκρο της μήτρας της ωοθήκης στην πλευρική γωνία της μήτρας, που βρίσκεται ανάμεσα στα δύο φύλλα του ευρέος συνδέσμου της μήτρας. Η συνδετική συσκευή της ωοθήκης περιλαμβάνει επίσης τον σύνδεσμο-κρεμαστό της ωοθήκης (lig.suspensorium ovarii), ο οποίος είναι μια πτυχή του περιτοναίου που εκτείνεται από το τοίχωμα της μικρής λεκάνης έως την ωοθήκη και περιέχει τα ωοθηκικά αγγεία και τις δέσμες ινωδών ινών στο εσωτερικό της. Η ωοθήκη στερεώνεται από ένα κοντό μεσεντέριο (mesovarium), το οποίο είναι μια διπλή μοίρα του περιτοναίου που εκτείνεται από το οπίσθιο φύλλο του πλατύ συνδέσμου της μήτρας έως το μεσεντερικό άκρο της ωοθήκης. Οι ίδιες οι ωοθήκες δεν καλύπτονται από το περιτόναιο. Το μεγαλύτερο ωοθηκικό χείλος της σάλπιγγας συνδέεται με το σωληνοειδές άκρο της ωοθήκης. Η τοπογραφία της ωοθήκης εξαρτάται από τη θέση της μήτρας, το μέγεθός της (κατά τη διάρκεια της εγκυμοσύνης). Οι ωοθήκες είναι πολύ κινητά όργανα της μικρής πυελικής κοιλότητας.
Αγγεία και νεύρα της ωοθήκης
Η παροχή αίματος στις ωοθήκες παρέχεται από τις aa. et vv. ovaricae et uterinae. Και οι δύο ωοθηκικές αρτηρίες (aa. ovaricae dextra et sinistra) ξεκινούν από την πρόσθια επιφάνεια της αορτής ακριβώς κάτω από τις νεφρικές αρτηρίες. Η δεξιά συνήθως ξεκινά από την αορτή και η αριστερή από τη νεφρική αρτηρία. Κατευθυνόμενη προς τα κάτω και πλευρικά κατά μήκος της πρόσθιας επιφάνειας του μείζονος ψοΐτη μυός, κάθε ωοθηκική αρτηρία διασχίζει τον ουρητήρα μπροστά (εκπέμποντας κλάδους σε αυτόν), τα έξω λαγόνια αγγεία, την οριακή γραμμή και εισέρχεται στην πυελική κοιλότητα, η οποία βρίσκεται εδώ στον κρεμαστό σύνδεσμο της ωοθήκης. Ακολουθώντας προς την έσω κατεύθυνση, η ωοθηκική αρτηρία διέρχεται ανάμεσα στα φύλλα του πλατύ συνδέσμου της μήτρας κάτω από τη σάλπιγγα, εκπέμποντας κλάδους σε αυτήν, και στη συνέχεια στο μεσεντέριο της ωοθήκης. Εισέρχεται στην πύλη της ωοθήκης.
Οι κλάδοι της ωοθηκικής αρτηρίας αναστομώνονται ευρέως με τους ωοθηκικούς κλάδους της μητριαίας αρτηρίας. Η φλεβική εκροή από τις ωοθήκες πραγματοποιείται κυρίως στο φλεβικό πλέγμα των ωοθηκών, που βρίσκεται στην περιοχή της πύλης των ωοθηκών. Από εδώ, η εκροή του αίματος ρέει προς δύο κατευθύνσεις: μέσω των μητριαίων και των ωοθηκικών φλεβών. Η δεξιά ωοθηκική φλέβα έχει βαλβίδες και ρέει στην κάτω κοίλη φλέβα. Η αριστερή ωοθηκική φλέβα ρέει στην αριστερή νεφρική φλέβα, αν και δεν έχει βαλβίδες.
Η λεμφική αποστράγγιση από τις ωοθήκες γίνεται μέσω των λεμφικών αγγείων, ιδιαίτερα άφθονα στην περιοχή της πύλης των οργάνων, όπου διακρίνεται το υποωοθηκικό λεμφικό πλέγμα. Στη συνέχεια, η λέμφος εκκενώνεται κατά μήκος των ωοθηκικών λεμφαγγείων στους παρααορτικούς λεμφαδένες.
Νεύρωση των ωοθηκών
Συμπαθητικό - παρέχεται από μεταγαγγλιακές ίνες από τα κοιλιακά (ηλιακά), άνω μεσεντερικά και υπογάστρια πλέγματα· παρασυμπαθητικό - από τα σπλαχνικά ιερά νεύρα.
Δομή της ωοθήκης
Η επιφάνεια της ωοθήκης καλύπτεται από ένα μονοστρωματικό βλαστικό επιθήλιο. Κάτω από αυτό βρίσκεται ένα πυκνό πρωτεϊνικό περίβλημα συνδετικού ιστού (tunica albuginea). Ο συνδετικός ιστός της ωοθήκης σχηματίζει το στρώμα της (stroma ovarii), πλούσιο σε ελαστικές ίνες. Η ουσία της ωοθήκης, το παρέγχυμά της, διαιρείται σε εξωτερικό και εσωτερικό στρώμα. Το εσωτερικό στρώμα, που βρίσκεται στο κέντρο της ωοθήκης, πιο κοντά στην πύλη της, ονομάζεται μυελός (medulla ovarii). Σε αυτό το στρώμα, σε χαλαρό συνδετικό ιστό, υπάρχουν πολλά αιμοφόρα και λεμφικά αγγεία και νεύρα. Το εξωτερικό στρώμα της ωοθήκης - ο φλοιός (cortex ovarii) είναι πυκνότερο. Περιέχει πολύ συνδετικό ιστό, στον οποίο βρίσκονται τα ώριμα πρωτογενή ωοθυλάκια των ωοθηκών (folliculi ovarici primarii), τα δευτερογενή (φυσαλιδώδη) ωοθυλάκια (folliculi ovarici secundarii, s.vesiculosi), καθώς και ώριμα ωοθυλάκια, ωοθυλάκια Graaf (folliculi ovarici maturis), καθώς και κίτρινα και ατρετικά σωμάτια.
Κάθε ωοθυλάκιο περιέχει ένα θηλυκό αναπαραγωγικό ωάριο ή ωοκύτταρο (ωοκύτταρο). Το ωάριο έχει διάμετρο έως 150 μm, είναι στρογγυλό, περιέχει έναν πυρήνα, μια μεγάλη ποσότητα κυτταροπλάσματος, το οποίο, εκτός από τα κυτταρικά οργανίδια, περιέχει πρωτεϊνικά-λιπιδικά εγκλείσματα (κρόκος), γλυκογόνο, απαραίτητο για τη θρέψη του ωαρίου. Το ωάριο συνήθως καταναλώνει τα θρεπτικά συστατικά του εντός 12-24 ωρών μετά την ωορρηξία. Εάν δεν συμβεί γονιμοποίηση, το ωάριο πεθαίνει.
Το ανθρώπινο ωάριο έχει δύο μεμβράνες που το καλύπτουν. Στο εσωτερικό του βρίσκεται το κυτταρόλημμα, η κυτταροπλασματική μεμβράνη του ωαρίου. Έξω από το κυτταρόλημμα υπάρχει ένα στρώμα από τα λεγόμενα θυλακιώδη κύτταρα, τα οποία προστατεύουν το ωάριο και εκτελούν μια ορμονική λειτουργία - εκκρίνουν οιστρογόνα.
Η φυσιολογική θέση της μήτρας, των σαλπίγγων και των ωοθηκών παρέχεται από τις συσκευές ανάρτησης, στερέωσης και στήριξης που ενώνουν το περιτόναιο, τους συνδέσμους και τον πυελικό ιστό. Η συσκευή ανάρτησης αντιπροσωπεύεται από ζευγαρωμένους σχηματισμούς, που περιλαμβάνει τους στρογγυλούς και πλατιούς συνδέσμους της μήτρας, τους γνήσιους συνδέσμους και τους κρεμαστούς συνδέσμους των ωοθηκών. Οι πλατιοί σύνδεσμοι της μήτρας, οι γνήσιοι και οι κρεμαστοί σύνδεσμοι των ωοθηκών συγκρατούν τη μήτρα στη μεσαία θέση. Οι στρογγυλοί σύνδεσμοι τραβούν τον πυθμένα της μήτρας προς τα εμπρός και παρέχουν τη φυσιολογική της κλίση.
Η συσκευή στερέωσης (αγκύρωσης) εξασφαλίζει τη θέση της μήτρας στο κέντρο της μικρής λεκάνης και καθιστά πρακτικά αδύνατη τη μετατόπισή της προς τα πλάγια, μπρος-πίσω. Αλλά επειδή η συνδετική συσκευή απομακρύνεται από τη μήτρα στο κάτω τμήμα της, είναι δυνατές οι κλίσεις της μήτρας σε διάφορες κατευθύνσεις. Η συσκευή στερέωσης περιλαμβάνει συνδέσμους που βρίσκονται στον χαλαρό ιστό της λεκάνης και εκτείνονται από το κάτω τμήμα της μήτρας στα πλάγια, πρόσθια και οπίσθια τοιχώματα της λεκάνης: ιερο-μαγικούς, καρδινάλιους, μητροκυστικούς και κυστεοηβικούς συνδέσμους.
Εκτός από το μεσοβάριο, διακρίνονται οι ακόλουθοι σύνδεσμοι των ωοθηκών:
- ο κρεμαστός σύνδεσμος της ωοθήκης, που προηγουμένως ονομαζόταν οπισθοπυελικός σύνδεσμος. Είναι μια πτυχή του περιτοναίου με αιμοφόρα αγγεία (a. et v. ovarica) και λεμφικά αγγεία και νεύρα της ωοθήκης που διέρχονται από αυτήν, η οποία εκτείνεται μεταξύ του πλευρικού τοιχώματος της πυέλου, της οσφυϊκής περιτονίας (στην περιοχή διαίρεσης της κοινής λαγόνιας αρτηρίας σε εξωτερική και εσωτερική) και του άνω (σαλπιγγιώδους) άκρου της ωοθήκης.
- Ο σωστός σύνδεσμος της ωοθήκης διέρχεται ανάμεσα στα φύλλα του πλατύ μητριαίου συνδέσμου, πιο κοντά στο οπίσθιο φύλλο, και συνδέει το κάτω άκρο της ωοθήκης με το πλάγιο άκρο της μήτρας. Ο σωστός σύνδεσμος της ωοθήκης προσφύεται στη μήτρα μεταξύ της αρχής της σάλπιγγας και του στρογγυλού συνδέσμου, πίσω και πάνω από τον τελευταίο. Στο πάχος του συνδέσμου περνούν οι rr. ovarii, οι οποίοι είναι οι τελικοί κλάδοι της μητριαίας αρτηρίας.
- Σύνδεσμος σκωληκοειδίτιδας-ωοθήκης Ο σύνδεσμος εκτείνεται από το μεσεντέριο της σκωληκοειδούς απόφυσης έως τη δεξιά ωοθήκη ή πλατύ σύνδεσμο της μήτρας με τη μορφή πτυχής του περιτοναίου. Ο σύνδεσμος είναι ασταθής και παρατηρείται στο 1/2 - 1/3 των γυναικών.
Η υποστηρικτική συσκευή αντιπροσωπεύεται από τους μύες και την περιτονία του πυελικού εδάφους, χωρισμένη σε κάτω, μεσαία και άνω (εσωτερικά) στρώματα.
Το πιο ισχυρό είναι το άνω (εσωτερικό) μυϊκό στρώμα, που αντιπροσωπεύεται από τον ζευγαρωμένο μυ που ανυψώνει τον πρωκτό. Αποτελείται από μυϊκές δέσμες που εκτείνονται από τον κόκκυγα προς τα οστά της πυέλου σε τρεις κατευθύνσεις (ηβοκοκκυγικός, λαγονοκοκκυγικός και ισχιοκοκκυγικός). Αυτό το στρώμα μυών ονομάζεται επίσης πυελικό διάφραγμα.
Το μεσαίο στρώμα μυών βρίσκεται ανάμεσα στη σύμφυση, τα ηβικά και τα ισχιακά οστά. Το μεσαίο στρώμα μυών - το ουρογεννητικό διάφραγμα - καταλαμβάνει το πρόσθιο μισό της πυελικής εξόδου, μέσω της οποίας διέρχονται η ουρήθρα και ο κόλπος. Στο πρόσθιο τμήμα, μεταξύ των φύλλων της, υπάρχουν μυϊκές δέσμες που σχηματίζουν τον εξωτερικό σφιγκτήρα της ουρήθρας, στο οπίσθιο τμήμα υπάρχουν μυϊκές δέσμες που πηγαίνουν στην εγκάρσια κατεύθυνση - ο βαθύς εγκάρσιος μυς του περινέου.
Το κάτω (εξωτερικό) στρώμα των μυών του πυελικού εδάφους αποτελείται από επιφανειακούς μύες, το σχήμα των οποίων μοιάζει με τον αριθμό 8. Σε αυτούς περιλαμβάνονται ο βολβοσηραγγώδης, ο ισχιοσηραγγώδης, ο έξω πρωκτικός σφιγκτήρας και ο επιφανειακός εγκάρσιος περινεϊκός μυς.
Οντογένεση των ωοθηκών
Η διαδικασία ανάπτυξης των ωοθυλακίων και ατρησίας ξεκινά στις 20 εβδομάδες κύησης και μέχρι τον τοκετό, έως και 2 εκατομμύρια ωάρια παραμένουν στις ωοθήκες του κοριτσιού. Μέχρι την εμμηναρχή, ο αριθμός τους μειώνεται σε 300 χιλιάδες. Κατά τη διάρκεια ολόκληρης της αναπαραγωγικής περιόδου, όχι περισσότερα από 500 ωοθυλάκια φθάνουν στην ωριμότητα και έχουν ωορρηξία. Η αρχική ανάπτυξη των ωοθυλακίων δεν εξαρτάται από την διέγερση της FSH, είναι περιορισμένη και η ατρησία εμφανίζεται γρήγορα. Πιστεύεται ότι αντί για στεροειδείς ορμόνες, τα τοπικά αυτοκρινή/παρακρινή πεπτίδια είναι ο κύριος ρυθμιστής της ανάπτυξης και της ατρησίας των πρωτογενών ωοθυλακίων. Πιστεύεται ότι η διαδικασία ανάπτυξης και ατρησίας των ωοθυλακίων δεν διακόπτεται από καμία φυσιολογική διεργασία. Αυτή η διαδικασία συνεχίζεται σε όλες τις ηλικίες, συμπεριλαμβανομένης της ενδομήτριας περιόδου και της εμμηνόπαυσης, και διακόπτεται από την εγκυμοσύνη, την ωορρηξία και την ανωορρηξία. Ο μηχανισμός που πυροδοτεί την ανάπτυξη των ωοθυλακίων και τον αριθμό τους σε κάθε συγκεκριμένο κύκλο είναι ακόμη ασαφής.
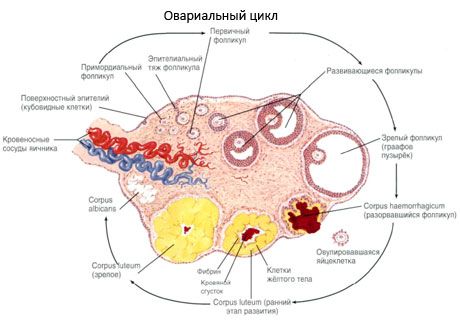
Κατά την ανάπτυξή του, το ωοθυλάκιο υφίσταται διάφορα στάδια ανάπτυξης. Τα αρχέγονα γεννητικά κύτταρα προέρχονται από το ενδόδερμα του λεκιθικού ασκού, την αλλαντοϊδα, και μεταναστεύουν στην γεννητική περιοχή του εμβρύου στις 5-6 εβδομάδες της κύησης. Ως αποτέλεσμα της ταχείας μιτωτικής διαίρεσης, η οποία συνεχίζεται από την 6-8η εβδομάδα έως την 16-20ή εβδομάδα της κύησης, σχηματίζονται έως και 6-7 εκατομμύρια ωάρια στις ωοθήκες του εμβρύου, που περιβάλλονται από ένα λεπτό στρώμα κοκκιωδών κυττάρων.
Προαντρικό ωοθυλάκιο - το ωάριο περιβάλλεται από μια μεμβράνη (Zona pellucida). Τα κοκκιώδη κύτταρα που περιβάλλουν το ωάριο αρχίζουν να πολλαπλασιάζονται, η ανάπτυξή τους εξαρτάται από τις γοναδοτροπίνες και συσχετίζεται με το επίπεδο των οιστρογόνων. Τα κοκκιώδη κύτταρα είναι ο στόχος για την FSH. Στο στάδιο του προαντρικού ωοθυλακίου, τα κοκκιώδη κύτταρα είναι ικανά να συνθέτουν τρεις κατηγορίες στεροειδών: επάγουν κυρίως τη δράση της αρωματάσης, του κύριου ενζύμου που μετατρέπει τα ανδρογόνα σε οιστραδιόλη. Πιστεύεται ότι η οιστραδιόλη είναι ικανή να αυξήσει τον αριθμό των δικών της υποδοχέων, ασκώντας άμεση μιτογόνο δράση στα κοκκιώδη κύτταρα ανεξάρτητα από την FSH. Θεωρείται παρακρινής παράγοντας που ενισχύει τις επιδράσεις της FSH, συμπεριλαμβανομένης της ενεργοποίησης των διεργασιών αρωματοποίησης.
Οι υποδοχείς FSH εμφανίζονται στις μεμβράνες των κοκκιωδών κυττάρων αμέσως μόλις ξεκινήσει η ανάπτυξη των ωοθυλακίων. Η μείωση ή η αύξηση της FSH οδηγεί σε αλλαγή στον αριθμό των υποδοχέων της. Αυτή η δράση της FSH ρυθμίζεται από αυξητικούς παράγοντες. Η FSH δρα μέσω της πρωτεΐνης G, του συστήματος αδενυλικής κυκλάσης, αν και η στεροειδογένεση στο ωοθυλάκιο ρυθμίζεται κυρίως από την FSH, πολλοί παράγοντες εμπλέκονται σε αυτή τη διαδικασία: ιοντικοί δίαυλοι, υποδοχείς τυροσινικής κινάσης, το σύστημα φωσφολιπάσης των δεύτερων αγγελιοφόρων.
Ο ρόλος των ανδρογόνων στην πρώιμη ανάπτυξη των ωοθυλακίων είναι πολύπλοκος. Τα κοκκιώδη κύτταρα έχουν υποδοχείς ανδρογόνων. Αυτοί δεν αποτελούν μόνο υπόστρωμα για την αρωματοποίηση που προκαλείται από την FSH σε οιστρογόνα, αλλά μπορούν επίσης να ενισχύσουν την αρωματοποίηση σε χαμηλές συγκεντρώσεις. Όταν αυξάνονται τα επίπεδα ανδρογόνων, τα προ-κυτταρικά κοκκιώδη κύτταρα επιλέγουν κατά προτίμηση όχι την οδό αρωματοποίησης σε οιστρογόνα, αλλά την απλούστερη οδό ανδρογόνων μέσω της 5α-αναγωγάσης για να μετατραπούν σε ένα ανδρογόνο που δεν μπορεί να μετατραπεί σε οιστρογόνα, αναστέλλοντας έτσι τη δράση της αρωματάσης. Αυτή η διαδικασία αναστέλλει επίσης τον σχηματισμό υποδοχέων FSH και LH, σταματώντας έτσι την ανάπτυξη των ωοθυλακίων.
Κατά τη διαδικασία αρωματοποίησης, το ωοθυλάκιο με υψηλά επίπεδα ανδρογόνων υφίσταται διαδικασίες ατρησίας. Η ανάπτυξη και η εξέλιξη του ωοθυλακίου εξαρτάται από την ικανότητά του να μετατρέπει τα ανδρογόνα σε οιστρογόνα.
Παρουσία FSH, η κυρίαρχη ουσία του ωοθυλακικού υγρού θα είναι τα οιστρογόνα. Ελλείψει FSH - τα ανδρογόνα. Η LH απουσιάζει κανονικά από το ωοθυλακικό υγρό μέχρι τα μέσα του κύκλου. Μόλις αυξηθεί το επίπεδο LH, η μιτωτική δραστηριότητα των κοκκιωδών κυττάρων μειώνεται, εμφανίζονται εκφυλιστικές αλλοιώσεις και το επίπεδο ανδρογόνων στο ωοθυλάκιο αυξάνεται. Το επίπεδο των στεροειδών στο ωοθυλακικό υγρό είναι υψηλότερο από ό,τι στο πλάσμα και αντανακλά τη λειτουργική δραστηριότητα των ωοθηκικών κυττάρων: κοκκιωδών και θηκικών κυττάρων. Εάν ο μόνος στόχος για την FSH είναι τα κοκκιώδη κύτταρα, τότε η LH έχει πολλούς στόχους - θηκικά κύτταρα, στρωματικά και λουτεΐνης κύτταρα και κοκκιώδη κύτταρα. Τόσο τα κοκκιώδη όσο και τα θηκικά κύτταρα έχουν την ικανότητα στεροειδογένεσης, αλλά η δραστηριότητα της αρωματάσης κυριαρχεί στα κοκκιώδη κύτταρα.
Σε απόκριση στην LH, τα θηκικά κύτταρα παράγουν ανδρογόνα, τα οποία στη συνέχεια μετατρέπονται από τα κοκκιώδη κύτταρα σε οιστρογόνα μέσω αρωματοποίησης που προκαλείται από την FSH.
Καθώς το ωοθυλάκιο αναπτύσσεται, τα θηκικά κύτταρα αρχίζουν να εκφράζουν γονίδια για υποδοχείς LH, P450 sec και 3β-υδροξυστεροειδική αφυδρογονάση, ο ινσουλινοειδής αυξητικός παράγοντας (IGF-1) συνεργιστικά με την LH αυξάνει την γονιδιακή έκφραση, αλλά δεν διεγείρει τη στεροειδογένεση.
Η στεροειδογένεση στις ωοθήκες εξαρτάται πάντα από την LH. Καθώς το ωοθυλάκιο αναπτύσσεται, τα θηκικά κύτταρα εκφράζουν το ένζυμο P450c17, το οποίο σχηματίζει ανδρογόνα από τη χοληστερόλη. Τα κοκκιώδη κύτταρα δεν διαθέτουν αυτό το ένζυμο και εξαρτώνται από τα θηκικά κύτταρα για την παραγωγή οιστρογόνων από ανδρογόνα. Σε αντίθεση με τη στεροειδογένεση, η ωοθυλακιογένεση εξαρτάται από την FSH. Καθώς το ωοθυλάκιο αναπτύσσεται και τα επίπεδα οιστρογόνων αυξάνονται, ενεργοποιείται ένας μηχανισμός ανάδρασης - η παραγωγή FSH αναστέλλεται, η οποία με τη σειρά της οδηγεί σε μείωση της δραστικότητας της αρωματάσης του ωοθυλακίου και, τελικά, σε ωοθυλακική ατρησία μέσω απόπτωσης (προγραμματισμένος κυτταρικός θάνατος).
Ο μηχανισμός ανατροφοδότησης των οιστρογόνων και της FSH αναστέλλει την ανάπτυξη των ωοθυλακίων που έχουν αρχίσει να αναπτύσσονται, αλλά όχι του κυρίαρχου ωοθυλακίου. Το κυρίαρχο ωοθυλάκιο περιέχει περισσότερους υποδοχείς FSH, οι οποίοι υποστηρίζουν τον πολλαπλασιασμό των κοκκιωδών κυττάρων και την αρωματοποίηση των ανδρογόνων σε οιστρογόνα. Επιπλέον, οι παρακρινείς και αυτοκρινείς οδοί λειτουργούν ως σημαντικός συντονιστής της ανάπτυξης του ωοθυλακίου του άντρου.
Ο αυτοκρινής/παρακρινής ρυθμιστής αποτελείται από πεπτίδια (ινχιμπίνη, ακτιβίνη, φολλιστατίνη), τα οποία συντίθενται από τα κοκκιώδη κύτταρα σε απόκριση στην FSH και εισέρχονται στο ωοθυλακικό υγρό. Η ινχιμπίνη μειώνει την έκκριση FSH. Η ακτιβίνη διεγείρει την απελευθέρωση FSH από την υπόφυση και ενισχύει τη δράση της FSH στην ωοθήκη. Η φολλιστατίνη καταστέλλει τη δράση της FSH, πιθανώς δεσμεύοντας την ακτιβίνη. Μετά την ωορρηξία και την ανάπτυξη του ωχρού σωματίου, η ινχιμπίνη βρίσκεται υπό τον έλεγχο της LH.
Η ανάπτυξη και η διαφοροποίηση των ωοθηκικών κυττάρων επηρεάζεται από ινσουλινοειδή αυξητικούς παράγοντες (IGE). Ο IGF-1 δρα στα κοκκιώδη κύτταρα, προκαλώντας αύξηση της κυκλικής μονοφωσφορικής αδενοσίνης (cAMP), της προγεστερόνης, της ωκυτοκίνης, της πρωτεογλυκάνης και της ινχιμπίνης.
Ο IGF-1 δρα στα κύτταρα της θήκης, προκαλώντας αυξημένη παραγωγή ανδρογόνων. Τα κύτταρα της θήκης, με τη σειρά τους, παράγουν παράγοντα νέκρωσης όγκων (TNF) και επιδερμικό αυξητικό παράγοντα (EGF), οι οποίοι επίσης ρυθμίζονται από την FSH.
Ο EGF διεγείρει τον πολλαπλασιασμό των κοκκιωδών κυττάρων. Ο IGF-2 είναι ο κύριος παράγοντας ανάπτυξης στο ωοθυλακικό υγρό και σε αυτό βρίσκονται επίσης οι IGF-1, TNF-a, TNF-3 και EGF.
Η διαταραχή της παρακρινούς και/ή αυτοκρινούς ρύθμισης της ωοθηκικής λειτουργίας φαίνεται να παίζει ρόλο στις διαταραχές της ωορρηξίας και στην ανάπτυξη πολυκυστικών ωοθηκών.
Καθώς το ωοθυλάκιο του άντρου αναπτύσσεται, η περιεκτικότητα σε οιστρογόνα στο ωοθυλακικό υγρό αυξάνεται. Στην κορύφωση της αύξησής τους, εμφανίζονται υποδοχείς για την LH στα κοκκιώδη κύτταρα, συμβαίνει ωχρινοποίηση των κοκκιωδών κυττάρων και αυξάνεται η παραγωγή προγεστερόνης. Έτσι, κατά την προωορρηκτική περίοδο, η αύξηση της παραγωγής οιστρογόνων προκαλεί την εμφάνιση υποδοχέων LH, η LH, με τη σειρά της, προκαλεί ωχρινοποίηση των κοκκιωδών κυττάρων και παραγωγή προγεστερόνης. Η αύξηση της προγεστερόνης μειώνει τα επίπεδα οιστρογόνων, γεγονός που προφανώς προκαλεί μια δεύτερη κορύφωση της FSH στη μέση του κύκλου.
Η ωορρηξία πιστεύεται ότι συμβαίνει 10-12 ώρες μετά την κορυφή της LH και 24-36 ώρες μετά την κορυφή της οιστραδιόλης. Η LH πιστεύεται ότι διεγείρει την αναγωγική διαίρεση του ωαρίου, την ωχρινοποίηση των κοκκιωδών κυττάρων και τη σύνθεση προγεστερόνης και προσταγλανδίνης στο ωοθυλάκιο.
Η προγεστερόνη ενισχύει τη δράση των πρωτεολυτικών ενζύμων, τα οποία μαζί με την προσταγλανδίνη συμμετέχουν στη ρήξη του τοιχώματος του ωοθυλακίου. Η προκαλούμενη από την προγεστερόνη κορυφή της FSH επιτρέπει στο ωάριο να εξέλθει από το ωοθυλάκιο μετατρέποντας το πλασμινογόνο στο πρωτεολυτικό ένζυμο πλασμίνη, και παρέχει επαρκή αριθμό υποδοχέων LH για την κανονική ανάπτυξη της ωχρινικής φάσης.
Εντός 3 ημερών μετά την ωορρηξία, τα κοκκιώδη κύτταρα αυξάνονται σε μέγεθος και εμφανίζονται σε αυτά χαρακτηριστικά κενοτόπια γεμάτα με χρωστική, λουτεΐνη. Τα θηκο-ωχρινικά κύτταρα διαφοροποιούνται από τη θήκη και το στρώμα και γίνονται μέρος του ωχρού σωματίου. Τα τριχοειδή αγγεία που διεισδύουν στο ωχρό σωμάτιο αναπτύσσονται πολύ γρήγορα υπό την επίδραση παραγόντων αγγειογένεσης και με βελτιωμένη αγγείωση, η παραγωγή προγεστερόνης και οιστρογόνων αυξάνεται. Η δραστηριότητα της στεροειδογένεσης και η διάρκεια ζωής του ωχρού σωματίου καθορίζονται από το επίπεδο της LH. Το ωχρό σωμάτιο δεν είναι ένας ομοιογενής κυτταρικός σχηματισμός. Εκτός από 2 τύπους ωχρινικών κυττάρων, περιέχει ενδοθηλιακά κύτταρα, μακροφάγα, ινοβλάστες κ.λπ. Τα μεγάλα ωχρινικά κύτταρα παράγουν πεπτίδια (ρελαξίνη, οξυτοκίνη) και είναι πιο δραστικά στη στεροειδογένεση με μεγαλύτερη δραστικότητα αρωματάσης και μεγαλύτερη σύνθεση προγεστερόνης από τα μικρά κύτταρα.
Η κορύφωση της προγεστερόνης εμφανίζεται την 8η ημέρα μετά την κορύφωση της LH. Σημειώνεται ότι η προγεστερόνη και η οιστραδιόλη εκκρίνονται επεισοδιακά στην ωχρινική φάση σε συσχέτιση με την παλμική παραγωγή LH. Με τον σχηματισμό του ωχρού σωματίου, ο έλεγχος της παραγωγής ανασταλτίνης περνά από την FSH στην LH. Η ανασταλτίνη αυξάνεται με την αύξηση της οιστραδιόλης πριν από την κορύφωση της LH και συνεχίζει να αυξάνεται μετά την κορύφωση της LH, αν και τα επίπεδα οιστρογόνων μειώνονται. Αν και η ανασταλτίνη και η οιστραδιόλη εκκρίνονται από τα κοκκιώδη κύτταρα, ρυθμίζονται από διαφορετικές οδούς. Η μείωση της ανασταλτίνης στο τέλος της ωχρινικής φάσης συμβάλλει στην αύξηση της FSH για τον επόμενο κύκλο.
Το ωχρό σωμάτιο μειώνεται πολύ γρήγορα - την 9η-11η ημέρα μετά την ωορρηξία.
Ο μηχανισμός της εκφύλισης είναι ασαφής και δεν σχετίζεται με τον ωχρινολυτικό ρόλο των οιστρογόνων ή με έναν μηχανισμό που σχετίζεται με τους υποδοχείς, όπως παρατηρείται στο ενδομήτριο. Υπάρχει μια άλλη εξήγηση για τον ρόλο των οιστρογόνων που παράγονται από το ωχρό σωμάτιο. Είναι γνωστό ότι τα οιστρογόνα είναι απαραίτητα για τη σύνθεση υποδοχέων προγεστερόνης στο ενδομήτριο. Τα οιστρογόνα της ωχρινικής φάσης είναι πιθανώς απαραίτητα για τις αλλαγές που σχετίζονται με την προγεστερόνη στο ενδομήτριο μετά την ωορρηξία. Η ανεπαρκής ανάπτυξη υποδοχέων προγεστερόνης, ως συνέπεια των ανεπαρκών επιπέδων οιστρογόνων, είναι πιθανώς ένας επιπλέον μηχανισμός για υπογονιμότητα και πρόωρες αποβολές κύησης, μια άλλη μορφή ανεπάρκειας ωχρινικής φάσης. Πιστεύεται ότι η διάρκεια ζωής του ωχρού σωματίου καθορίζεται κατά τη στιγμή της ωορρηξίας. Και σίγουρα θα υποχωρήσει εάν δεν υποστηρίζεται από την ανθρώπινη χοριακή γοναδοτροπίνη λόγω της εγκυμοσύνης. Έτσι, η υποχώρηση του ωχρού σωματίου οδηγεί σε μείωση των επιπέδων οιστραδιόλης, προγεστερόνης και ανασταλτίνης. Η μείωση της ανασταλτίνης αφαιρεί την κατασταλτική της επίδραση στην FSH. Η μείωση της οιστραδιόλης και της προγεστερόνης επιτρέπει την πολύ γρήγορη αποκατάσταση της έκκρισης GnRH και την απομάκρυνση του μηχανισμού ανάδρασης από την υπόφυση. Η μείωση της ινχιμπίνης και της οιστραδιόλης, μαζί με την αύξηση της GnRH, προκαλεί FSH έναντι της LH. Η αύξηση της FSH οδηγεί σε ανάπτυξη ωοθυλακίων με επακόλουθη επιλογή ενός κυρίαρχου ωοθυλακίου και ένας νέος κύκλος ξεκινά εάν δεν συμβεί εγκυμοσύνη. Οι στεροειδείς ορμόνες παίζουν πρωταγωνιστικό ρόλο στην αναπαραγωγική βιολογία και τη γενική φυσιολογία. Καθορίζουν τον ανθρώπινο φαινότυπο, επηρεάζουν το καρδιαγγειακό σύστημα, τον μεταβολισμό των οστών, το δέρμα, τη γενική ευεξία και παίζουν βασικό ρόλο στην εγκυμοσύνη. Η δράση των στεροειδών ορμονών αντανακλά τους ενδοκυτταρικούς και γενετικούς μηχανισμούς που είναι απαραίτητοι για τη μετάδοση ενός εξωκυτταρικού σήματος στον πυρήνα του κυττάρου για την πρόκληση μιας φυσιολογικής απόκρισης.
Τα οιστρογόνα διεισδύουν διάχυτα στην κυτταρική μεμβράνη και συνδέονται με υποδοχείς που βρίσκονται στον πυρήνα του κυττάρου. Το σύμπλοκο υποδοχέα-στεροειδούς στη συνέχεια συνδέεται με το DNA. Στα κύτταρα-στόχους, αυτές οι αλληλεπιδράσεις οδηγούν σε γονιδιακή έκφραση, πρωτεϊνοσύνθεση και ειδική λειτουργία κυττάρων και ιστών.
Использованная литература


 [
[