
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Σχιζοφρένεια
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 04.07.2025
Η σχιζοφρένεια είναι μια σοβαρή και χρόνια ψυχική διαταραχή που επηρεάζει τη σκέψη, τα συναισθήματα και τη συμπεριφορά ενός ατόμου. Τα άτομα με σχιζοφρένεια μπορεί να εμφανίσουν μια ποικιλία συμπτωμάτων, όπως ακουστικές ψευδαισθήσεις ( ακουστικές ψευδαισθήσεις ), παραλήρημα (ασύνδετη ή χωρίς νόημα σκέψη), σύγχυση σχετικά με τον χρόνο και τον τόπο και γνωστική εξασθένηση. Η διαταραχή συνήθως ξεκινά στην πρώιμη ενήλικη ζωή, συχνά στην εφηβεία ή στη νεαρή ενήλικη ζωή.
Τα κύρια χαρακτηριστικά της σχιζοφρένειας περιλαμβάνουν:
- Θετικά συμπτώματα: Αυτά τα συμπτώματα περιλαμβάνουν ακουστικές και οπτικές ψευδαισθήσεις, παραλήρημα (συγχυμένες σκέψεις και ομιλία), παραληρητικές ιδέες (πεποιθήσεις που δεν βασίζονται στην πραγματικότητα) και διαταραχές σκέψης.
- Αρνητικά συμπτώματα: Τα αρνητικά συμπτώματα περιλαμβάνουν απάθεια, κοινωνική απόσυρση, ανηδονία (αδυναμία εμπειρίας ευχαρίστησης), απραξία (μειωμένη ικανότητα εκτέλεσης καθημερινών εργασιών) και φτώχεια ομιλίας.
- Αποδιοργάνωση: Η αποδιοργάνωση περιλαμβάνει διαταραχές στην ικανότητα διατήρησης μιας λογικής ακολουθίας σκέψεων και της φυσιολογικής κοινωνικής και επαγγελματικής λειτουργίας.
- Γνωστικά συμπτώματα: Πρόκειται για διαταραχές σε γνωστικές λειτουργίες όπως η μνήμη, η προσοχή και ο σχεδιασμός.
Οι αιτίες της σχιζοφρένειας δεν έχουν ακόμη πλήρως κατανοηθεί ή ερευνηθεί, αλλά πιστεύεται ότι μπορεί να περιλαμβάνουν γενετικούς παράγοντες, νευροχημικές ανισορροπίες στον εγκέφαλο και περιβαλλοντικούς παράγοντες όπως το άγχος, τα ναρκωτικά και η έκθεση στην πρώιμη παιδική ηλικία.
Η θεραπεία της σχιζοφρένειας περιλαμβάνει έναν συνδυασμό φαρμακευτικής αγωγής (ψυχοφαρμακοθεραπεία) και ψυχοκοινωνικών παρεμβάσεων (ψυχοθεραπεία, αποκατάσταση και υποστήριξη). Στόχος της θεραπείας είναι η μείωση των συμπτωμάτων, η βελτίωση της ποιότητας ζωής και η διαχείριση της νόσου. Η έγκαιρη ανίχνευση και θεραπεία μπορούν να βοηθήσουν στη μείωση των επιπτώσεων της σχιζοφρένειας και στη βελτίωση της πρόγνωσης.
Επιδημιολογία
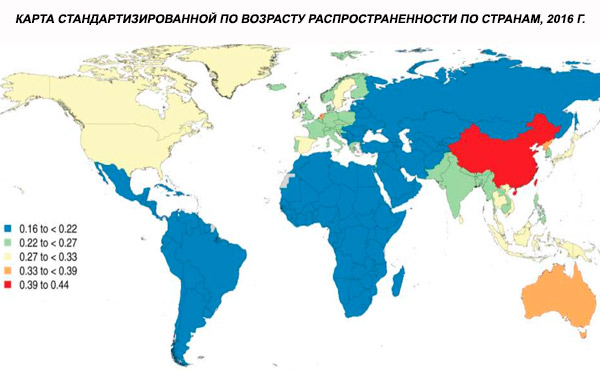
Η παγκόσμια τυποποιημένη για την ηλικία επικράτηση της σχιζοφρένειας το 2016 εκτιμήθηκε σε 0,28% (95% UI: 0,24–0,31), γεγονός που υποδηλώνει την έναρξη της σχιζοφρένειας στην εφηβεία και τη νεαρή ενήλικη ζωή, με την επικράτηση να κορυφώνεται περίπου στην ηλικία των 40 ετών και να μειώνεται στις μεγαλύτερες ηλικιακές ομάδες. Δεν παρατηρήθηκαν διαφορές μεταξύ των φύλων στην επικράτηση.[ 4 ]
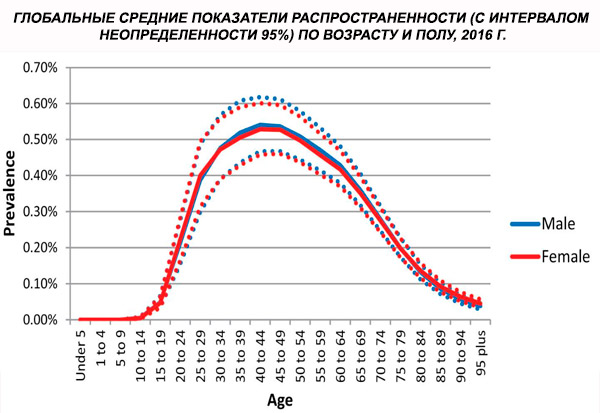
Παγκοσμίως, η συχνότητα εμφάνισης κρουσμάτων αυξήθηκε από 13,1 (95% ΔΕ: 11,6–14,8) εκατομμύρια το 1990 σε 20,9 (95% ΔΕ: 18,5–23,4) εκατομμύρια κρούσματα το 2016. Ηλικιακή ομάδα 25–54 ετών.
Παγκοσμίως, η συχνότητα εμφάνισης της σχιζοφρένειας είναι περίπου 1%. Τα ποσοστά είναι παρόμοια μεταξύ ανδρών και γυναικών και σχετικά σταθερά μεταξύ των πολιτισμών. Η συχνότητα εμφάνισης είναι υψηλότερη στις χαμηλότερες κοινωνικοοικονομικές τάξεις στις πόλεις, πιθανώς λόγω των αναπηρικών επιπτώσεων της ανεργίας και της φτώχειας. Ομοίως, η υψηλότερη συχνότητα εμφάνισης μεταξύ των μοναχικών ανθρώπων μπορεί να αντανακλά την επίδραση της ασθένειας ή των προδρόμων της ασθένειας στην κοινωνική λειτουργικότητα. Η μέση ηλικία εμφάνισης είναι περίπου τα 18 έτη στους άνδρες και τα 25 έτη στις γυναίκες. Η σχιζοφρένεια σπάνια ξεκινά στην παιδική ηλικία, αλλά μπορεί να εμφανιστεί στην πρώιμη εφηβεία και στα τέλη της ενήλικης ζωής (μερικές φορές ονομάζεται παραφρένεια).
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Παράγοντες κινδύνου
Η εμφάνιση των ψυχοτρόπων φαρμάκων και των σύγχρονων εξαιρετικά ευαίσθητων νευροχημικών μεθόδων κατέστησε δυνατή τη σύνδεση μεταξύ της λειτουργίας του κεντρικού νευρικού συστήματος και των ψυχικών διαταραχών. Η έρευνα σχετικά με τους μηχανισμούς δράσης των ψυχοτρόπων φαρμάκων επέτρεψε την υποβολή ορισμένων υποθέσεων σχετικά με τον ρόλο ορισμένων νευροδιαβιβαστών στην παθογένεση της ψύχωσης και της σχιζοφρένειας. Οι υποθέσεις υποδηλώνουν τη συμμετοχή της ντοπαμίνης, της νορεπινεφρίνης, της σεροτονίνης, της ακετυλοχολίνης, του γλουταμινικού, αρκετών πεπτιδικών νευροτροποποιητών ή/και των υποδοχέων τους στην παθογένεση αυτών των διαταραχών. Η υπόθεση της ντοπαμίνης για τη σχιζοφρένεια παραμένει κυρίαρχη για περισσότερο από ένα τέταρτο του αιώνα.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Ντοπαμίνη
Τα ψυχοδιεγερτικά, συμπεριλαμβανομένης της κοκαΐνης, της αμφεταμίνης και της μεθυλοφαινιδάτης, ενεργοποιούν το ντοπαμινεργικό σύστημα του εγκεφάλου. Η κατάχρησή τους μπορεί να προκαλέσει παρανοϊκή ψύχωση, που θυμίζει τα θετικά συμπτώματα της σχιζοφρένειας. Σε ασθενείς με σχιζοφρένεια, τα ψυχοδιεγερτικά μπορούν να προκαλέσουν επιδείνωση της ψύχωσης. Αντίθετα, υπάρχουν ισχυρές ενδείξεις ότι η δράση των τυπικών νευροληπτικών σχετίζεται με τον αποκλεισμό των υποδοχέων ντοπαμίνης. Πρώτον, τα περισσότερα τυπικά νευροληπτικά μπορούν να προκαλέσουν εξωπυραμιδικές παρενέργειες, οι οποίες μπορούν να αναπτυχθούν με τον θάνατο των ντοπαμινεργικών νευρώνων (όπως, για παράδειγμα, στη νόσο του Πάρκινσον). Δεύτερον, μελέτες δέσμευσης υποδοχέων έχουν αποκαλύψει μια σχέση μεταξύ της κλινικής αποτελεσματικότητας των τυπικών νευροληπτικών και της συγγένειάς τους με τους υποδοχείς ντοπαμίνης D2. Επιπλέον, αποδείχθηκε ότι η αντιψυχωσική δράση των νευροληπτικών δεν εξαρτάται από την αλληλεπίδρασή τους με άλλους υποδοχείς: μουσκαρινικούς, άλφα-αδρενεργικούς, ισταμινικούς ή σεροτονινεργικούς. Όλα αυτά δίνουν λόγους να υποθέσουμε ότι τα συμπτώματα της σχιζοφρένειας προκαλούνται από την υπερβολική διέγερση των υποδοχέων ντοπαμίνης, πιθανώς στις φλοιο-μεταιχμιακές περιοχές του εγκεφάλου. [ 21 ]
Ωστόσο, το αδύναμο σημείο της υπόθεσης της ντοπαμίνης για τη σχιζοφρένεια είναι ότι η επίδραση στους υποδοχείς ντοπαμίνης επηρεάζει κυρίως τα θετικά συμπτώματα και έχει μικρή επίδραση στα αρνητικά συμπτώματα και τις γνωστικές διαταραχές. Επιπλέον, δεν ήταν δυνατό να διαπιστωθεί ένα πρωτοπαθές ελάττωμα στη ντοπαμινεργική διαβίβαση στη σχιζοφρένεια, καθώς οι ερευνητές έλαβαν διαφορετικά αποτελέσματα κατά την λειτουργική αξιολόγηση του ντοπαμινεργικού συστήματος. Τα αποτελέσματα του προσδιορισμού του επιπέδου της ντοπαμίνης και των μεταβολιτών της στο αίμα, τα ούρα και το εγκεφαλονωτιαίο υγρό ήταν ασαφή λόγω του μεγάλου όγκου αυτών των βιολογικών περιβαλλόντων, γεγονός που εξέτασε πιθανές αλλαγές που σχετίζονται με περιορισμένη δυσλειτουργία του ντοπαμινεργικού συστήματος στη σχιζοφρένεια.
Η αύξηση του αριθμού των υποδοχέων ντοπαμίνης στον κερκοφόρο πυρήνα στη σχιζοφρένεια μπορεί επίσης να θεωρηθεί ως επιβεβαίωση της υπόθεσης της ντοπαμίνης, αλλά η ερμηνεία αυτών των αλλαγών είναι δύσκολη και μπορεί να μην είναι τόσο αιτία όσο συνέπεια της νόσου. [ 22 ] Μια πιο ενημερωτική προσέγγιση για την αξιολόγηση της κατάστασης του ντοπαμινεργικού συστήματος βασίζεται στη χρήση υποδοχέων που αλληλεπιδρούν επιλεκτικά με τους υποδοχείς D2 και μας επιτρέπουν να προσδιορίσουμε την ικανότητα σύνδεσής τους. Συγκρίνοντας τον αριθμό των κατειλημμένων υποδοχέων πριν και μετά τη χορήγηση του φαρμάκου, είναι δυνατόν να εκτιμηθεί η αναλογία απελευθέρωσης και επαναπρόσληψης ντοπαμίνης. Δύο πρόσφατες μελέτες που χρησιμοποίησαν τομογραφία εκπομπής ποζιτρονίων (PET), βασισμένες σε αυτήν την τεχνική, παρείχαν την πρώτη άμεση απόδειξη για την αλήθεια της υπερντοπαμινεργικής θεωρίας της σχιζοφρένειας. [ 23 ], [ 24 ]
Η μέτρηση της ντοπαμίνης και των μεταβολιτών της στον εγκεφαλικό ιστό κατά την νεκροψία μπορεί επίσης να είναι σημαντική. Ωστόσο, επειδή τα κύτταρα αποσυντίθενται μετά τον θάνατο, οι πραγματικές συγκεντρώσεις ντοπαμίνης στους ιστούς είναι συχνά δύσκολο να προσδιοριστούν. Επιπλέον, η χορήγηση αντιψυχωσικών φαρμάκων μπορεί επίσης να επηρεάσει τα αποτελέσματα των βιοχημικών μελετών μετά θάνατον. Παρά αυτούς τους μεθοδολογικούς περιορισμούς, οι νεκροψίες έχουν αποκαλύψει νευροχημικές διαφορές στους εγκεφάλους ασθενών με σχιζοφρένεια και ομάδων ελέγχου. Για παράδειγμα, η νεκροψία των εγκεφάλων ασθενών με σχιζοφρένεια έχει αποκαλύψει αυξημένες συγκεντρώσεις ντοπαμίνης στην αριστερή αμυγδαλή (μέρος του μεταιχμιακού συστήματος). Αυτό το εύρημα έχει επιβεβαιωθεί σε αρκετές μελέτες και είναι απίθανο να είναι τεχνούργημα (καθώς οι αλλαγές είναι πλευρικά μετατοπισμένες). Αυξημένοι μετασυναπτικοί υποδοχείς ντοπαμίνης έχουν επίσης αναφερθεί στους εγκεφάλους ασθενών με σχιζοφρένεια που δεν έχουν λάβει αντιψυχωσική θεραπεία. Αυτά τα δεδομένα επιβεβαιώνουν ότι ο αυξημένος αριθμός υποδοχέων δεν είναι συνέπεια της φαρμακευτικής θεραπείας. Επιπλέον, υπάρχουν ενδείξεις αύξησης του αριθμού των υποδοχέων ντοπαμίνης D4 σε ορισμένες περιοχές του εγκεφάλου, ανεξάρτητα από το αν ο ασθενής λάμβανε νευροληπτικά ή όχι.
Ωστόσο, η υπόθεση της ντοπαμίνης δεν είναι σε θέση να εξηγήσει την ανάπτυξη αβουλικών και ανηδονικών εκδηλώσεων της σχιζοφρένειας. Όπως ήδη αναφέρθηκε, το σύμπλεγμα των αρνητικών συμπτωμάτων φαίνεται να είναι σχετικά ανεξάρτητο από τα θετικά συμπτώματα. Είναι ενδιαφέρον ότι οι αγωνιστές των υποδοχέων ντοπαμίνης μπορούν να επηρεάσουν θετικά τα αρνητικά συμπτώματα, ενώ οι ανταγωνιστές των υποδοχέων προάγουν την ανάπτυξή τους στους ανθρώπους και τα μοντελοποιούν σε πειραματόζωα. Έτσι, αν και τα αυξημένα επίπεδα ντοπαμίνης στον πρόσθιο φλοιό του προσαγωγίου και σε άλλες μεταιχμιακές δομές μπορεί να προκαλούν εν μέρει θετικά ψυχωτικά συμπτώματα, τα αρνητικά συμπτώματα μπορεί να είναι συνέπεια της μειωμένης δραστηριότητας του ντοπαμινεργικού συστήματος στον προμετωπιαίο φλοιό. Ίσως γι' αυτό είναι δύσκολο να δημιουργηθεί ένα αντιψυχωσικό φάρμακο που θα διόρθωνε ταυτόχρονα την ντοπαμινεργική υπερλειτουργία σε ορισμένες περιοχές του εγκεφάλου και την υπολειτουργία τους σε άλλες.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Γλουταμινεργική υπόθεση της ανάπτυξης της σχιζοφρένειας
Το γλουταμινικό οξύ είναι ο κύριος διεγερτικός νευροδιαβιβαστής στον εγκέφαλο. Το ενδιαφέρον για τον πιθανό ρόλο του στην παθογένεση της σχιζοφρένειας έχει προκύψει από δεδομένα σχετικά με το σύμπλεγμα υποδοχέα N-MemuA-D-acuapmame (NMDA), τον κύριο υποτύπο των υποδοχέων γλουταμινικού οξέος. Πρόσφατες μελέτες των αλληλεπιδράσεων μεταξύ των γλουταμινεργικών, ντοπαμινεργικών και GABAεργικών συστημάτων του εγκεφάλου έχουν δείξει ότι η φαινκυκλιδίνη, όταν χορηγείται οξέως και χρόνια, είναι ένα ψυχομιμητικό που μπλοκάρει μη ανταγωνιστικά το κανάλι ιόντων του υποδοχέα NMDA. Η οξεία χορήγηση φαινκυκλιδίνης παράγει αποτελέσματα παρόμοια με τα θετικά, αρνητικά και γνωστικά συμπτώματα της σχιζοφρένειας. Επιπλέον, αναφορές μακροχρόνιας επιδείνωσης της ψύχωσης σε ασθενείς με σχιζοφρένεια επιβεβαιώνουν τις ψυχομιμητικές ιδιότητες της φαινκυκλιδίνης. Η μακροχρόνια χορήγηση φαινκυκλιδίνης προκαλεί μια κατάσταση ντοπαμινεργικού ελλείμματος στον προμετωπιαίο φλοιό, η οποία μπορεί να ευθύνεται για την ανάπτυξη αρνητικών συμπτωμάτων. Επιπλέον, τόσο η φαινκυκλιδίνη όσο και το ανάλογό της κεταμίνη αποδυναμώνουν τη γλουταμινεργική μετάδοση. Οι παρατηρήσεις συμπτωμάτων που μοιάζουν με σχιζοφρένεια σε χρήστες φαινκυκλιδίνης επιβεβαιώνονται από μελέτες σε υγιείς εθελοντές, στους οποίους η κεταμίνη προκάλεσε παροδικά, ήπια θετικά, αρνητικά και γνωστικά συμπτώματα χαρακτηριστικά της σχιζοφρένειας. Όπως και η φαινκυκλιδίνη, η κεταμίνη προκάλεσε παραμόρφωση της αντίληψης. Έτσι, η γλουταμινεργική ανεπάρκεια προκαλεί τα ίδια συμπτώματα όπως στην υπερντοπαμινεργική κατάσταση, τα οποία μοιάζουν με τις εκδηλώσεις της σχιζοφρένειας. Οι γλουταμινεργικοί νευρώνες είναι σε θέση να καταστέλλουν τη δραστηριότητα των ντοπαμινεργικών νευρώνων μέσω υποδοχέων NMDA (άμεσα ή μέσω GABAεργικών νευρώνων), γεγονός που μπορεί να εξηγήσει τη σύνδεση μεταξύ του γλουταμινεργικού συστήματος και της θεωρίας της ντοπαμίνης για τη σχιζοφρένεια. Αυτά τα δεδομένα υποστηρίζουν την υπόθεση που συνδέει τη σχιζοφρένεια με την ανεπάρκεια των γλουταμινεργικών συστημάτων. Συνεπώς, οι ενώσεις που ενεργοποιούν το σύμπλεγμα υποδοχέων NMDA μπορεί να είναι αποτελεσματικές στη σχιζοφρένεια. [ 32 ], [ 33 ]
Η δυσκολία στην ανάπτυξη φαρμάκων που διεγείρουν το γλουταμινεργικό σύστημα έγκειται στο ότι η υπερβολική γλουταμινεργική δραστηριότητα έχει νευροτοξική επίδραση. Ωστόσο, έχει αναφερθεί ότι η ενεργοποίηση του συμπλόκου υποδοχέα NMDA μέσω της θέσης γλυκίνης από την ίδια τη γλυκίνη ή την D-κυκλοσερίνη ανακουφίζει από τα αρνητικά συμπτώματα σε ασθενείς με σχιζοφρένεια, γεγονός που αποτελεί εξαιρετικό παράδειγμα πιθανής πρακτικής εφαρμογής της γλουταμινεργικής υπόθεσης.
Η γλουταμινεργική υπόθεση αποτελεί μια σημαντική ανακάλυψη στη μελέτη των βιοχημικών διαταραχών στη σχιζοφρένεια. Μέχρι πρόσφατα, οι νευροχημικές μελέτες της σχιζοφρένειας περιορίζονταν στη μελέτη των μηχανισμών δράσης των νευροληπτικών, οι οποίοι αναπτύχθηκαν εμπειρικά. Με την αύξηση της γνώσης σχετικά με τη νευρωνική οργάνωση του εγκεφάλου και τις ιδιότητες των νευροδιαβιβαστών, κατέστη δυνατή η ανάπτυξη πρώτα μιας παθοφυσιολογικής θεωρίας και στη συνέχεια η δημιουργία νέων φαρμάκων βάσει αυτής. Οι διάφορες υποθέσεις για την προέλευση της σχιζοφρένειας που υπάρχουν σήμερα μας επιτρέπουν να ελπίζουμε ότι στο μέλλον η ανάπτυξη νέων φαρμάκων θα προχωρήσει ταχύτερα.
Άλλες υποθέσεις νευροδιαβιβαστών και νευροτροποποιητικών παραγόντων για την ανάπτυξη της σχιζοφρένειας
Η πλούσια σεροτονινεργική νεύρωση του μετωπιαίου φλοιού και του μεταιχμιακού συστήματος, η ικανότητα των σεροτονινεργικών συστημάτων του εγκεφάλου να ρυθμίζουν τη δραστηριότητα των ντοπαμινεργικών νευρώνων και να συμμετέχουν στη ρύθμιση ενός ευρέος φάσματος σύνθετων λειτουργιών έχουν οδηγήσει ορισμένους ερευνητές στο συμπέρασμα ότι η σεροτονίνη παίζει σημαντικό ρόλο στην παθογένεση της σχιζοφρένειας. Ιδιαίτερο ενδιαφέρον παρουσιάζει η υπόθεση ότι η περίσσεια σεροτονίνης μπορεί να προκαλέσει τόσο θετικά όσο και αρνητικά συμπτώματα. [ 34 ] Αυτή η θεωρία είναι συνεπής με την ικανότητα της κλοζαπίνης και άλλων νευροληπτικών νέας γενιάς που μπλοκάρουν τους υποδοχείς σεροτονίνης να καταστέλλουν τα θετικά συμπτώματα σε χρόνιους ασθενείς που είναι ανθεκτικοί στα τυπικά νευροληπτικά. Ωστόσο, ορισμένες μελέτες έχουν αμφισβητήσει την ικανότητα των ανταγωνιστών των υποδοχέων σεροτονίνης να μειώνουν τα αρνητικά συμπτώματα που σχετίζονται με την ψύχωση, την κατάθλιψη ή τις παρενέργειες της φαρμακοθεραπείας. Αυτά τα φάρμακα δεν έχουν εγκριθεί επίσημα ως θεραπεία για τα πρωτογενή αρνητικά συμπτώματα που αποτελούν το υποκείμενο ελάττωμα στη σχιζοφρένεια. Ωστόσο, η ιδέα ότι οι ανταγωνιστές των υποδοχέων σεροτονίνης (ειδικά ο 5-HT2a) μπορεί να είναι αποτελεσματικοί έχει παίξει σημαντικό ρόλο στην ανάπτυξη των νευροληπτικών νέας γενιάς. Το πλεονέκτημα των συνδυασμένων ανταγωνιστών των υποδοχέων D2/5-HT2 είναι πιθανότερο να είναι η χαμηλότερη συχνότητα εμφάνισης εξωπυραμιδικών παρενεργειών παρά η υψηλότερη αντιψυχωσική δράση. Ωστόσο, επειδή αυτό βελτιώνει τη συμμόρφωση (την προθυμία των ασθενών να συνεργαστούν), η θεραπεία είναι πιο αποτελεσματική.
Υπάρχουν επίσης υποθέσεις σχετικά με τη σημασία της δυσλειτουργίας των νοραδρενεργικών συστημάτων στη σχιζοφρένεια. Υποτίθεται ότι η ανηδονία είναι μια από τις πιο χαρακτηριστικές εκδηλώσεις της σχιζοφρένειας, η οποία συνίσταται στην αδυναμία λήψης ικανοποίησης και βίωσης ευχαρίστησης, και άλλα συμπτώματα ελλείμματος μπορεί να σχετίζονται με δυσλειτουργία του νοραδρενεργικού συστήματος ενίσχυσης. Ωστόσο, τα αποτελέσματα βιοχημικών και φαρμακολογικών μελετών που εξετάζουν αυτήν την υπόθεση έχουν αποδειχθεί αντιφατικά. Όπως και στην περίπτωση των υποθέσεων της ντοπαμίνης και της σεροτονίνης, υποτίθεται ότι στη σχιζοφρένεια μπορεί να εμφανιστεί τόσο μείωση όσο και αύξηση της δραστηριότητας των νοραδρενεργικών συστημάτων.
Γενικές υποθέσεις για την ανάπτυξη της σχιζοφρένειας
Η μελλοντική έρευνα για τη σχιζοφρένεια πιθανότατα θα καθοδηγηθεί από σύνθετα μοντέλα που βασίζονται σε μια σύνθεση νευροανατομικών και νευροχημικών υποθέσεων. Ένα παράδειγμα μιας τέτοιας προσέγγισης είναι μια θεωρία που λαμβάνει υπόψη τον ρόλο των νευροδιαβιβαστικών συστημάτων στη διακοπή των συνδέσεων μεταξύ του φλοιού, των βασικών γαγγλίων και του θαλάμου, τα οποία σχηματίζουν τα υποφλοιώδη-θαλαμοφλοιώδη νευρικά κυκλώματα. Ο εγκεφαλικός φλοιός, μέσω γλουταμινεργικών προβολών προς τα βασικά γάγγλια, διευκολύνει την εφαρμογή επιλεγμένων δράσεων ενώ καταστέλλει άλλες. [ 35 ] Οι γλουταμινεργικοί νευρώνες διεγείρουν παρεμβαλλόμενους GABAεργικούς και χολινεργικούς νευρώνες, οι οποίοι με τη σειρά τους καταστέλλουν τη δραστηριότητα των ντοπαμινεργικών και άλλων νευρώνων. Η μελέτη των νευροανατομικών και νευροχημικών μηχανισμών των φλοιωδών-υποφλοιωδών κυκλωμάτων που εξετάζονται σε αυτό το μοντέλο χρησίμευσε ως σημείο εκκίνησης για τη δημιουργία νέων υποθέσεων σχετικά με την παθογένεση της σχιζοφρένειας. Αυτά τα μοντέλα διευκολύνουν την αναζήτηση νευροδιαβιβαστικών στόχων για νέα φάρμακα και εξηγούν επίσης ορισμένα από τα χαρακτηριστικά της δράσης των υπαρχόντων φαρμάκων, όπως η φαινκυκλιδίνη, στη σχιζοφρένεια.
Ένα σύγχρονο νευροανατομικό μοντέλο προτάθηκε από τους Kinan και Lieberman (1996) για να εξηγήσει τη διακριτική δράση των άτυπων αντιψυχωσικών (όπως η κλοζαπίνη ) σε σύγκριση με τους συμβατικούς παράγοντες (π.χ., αλοπεριδόλη ). Σύμφωνα με αυτό το μοντέλο, η διακριτική δράση της κλοζαπίνης εξηγείται από το γεγονός ότι έχει μια πολύ συγκεκριμένη δράση στο μεταιχμιακό σύστημα χωρίς να επηρεάζει τη δραστηριότητα των νευρώνων του ραβδωτού σώματος, ενώ τα τυπικά αντιψυχωσικά έχουν σημαντική επίδραση στη λειτουργία του ραβδωτού σώματος. Άλλα αντιψυχωσικά με παρόμοιες ιδιότητες (π.χ., ολανζαπίνη ) μπορεί επίσης να έχουν ένα πλεονέκτημα έναντι των συμβατικών παραγόντων. Τα νεότερα αντιψυχωσικά (π.χ., ρισπεριδόνη και σερτινδόλη ) δεν περιορίζονται τόσο στο μεταιχμιακό σύστημα όσο η κλοζαπίνη, αλλά συγκρίνονται ευνοϊκά με τα τυπικά αντιψυχωσικά, καθώς είναι λιγότερο πιθανό να προκαλέσουν νευρολογική βλάβη σε θεραπευτικές δόσεις. Η έρευνα για την εγκυρότητα αυτής και άλλων υποθέσεων θα συνεχιστεί καθώς θα γίνουν διαθέσιμοι νέοι παράγοντες με φαρμακολογικές και κλινικά παρόμοιες δράσεις.
Παθογένεση
Στους ασθενείς με σχιζοφρένεια συνταγογραφούνται ορισμένες ομάδες φαρμάκων, αλλά η επιλογή του φαρμάκου συχνά καθορίζεται όχι τόσο από τη διάγνωση όσο από τα συμπτώματα του ασθενούς και τη φύση του συνδυασμού τους.
Αν και η αντιληπτική παραμόρφωση και η συμπεριφορική αποδιοργάνωση είναι διαφορετικά συμπτώματα, ανταποκρίνονται στα ίδια φάρμακα, ανταγωνιστές των υποδοχέων D2 της ντοπαμίνης. [ 36 ], [ 37 ] Αυτό δικαιολογεί την ταυτόχρονη εξέταση αυτών των δύο συμπλεγμάτων συμπτωμάτων κατά τη συζήτηση για την αντιψυχωσική θεραπεία.
Οι μηχανισμοί ανάπτυξης αρνητικών συμπτωμάτων στη σχιζοφρένεια σχετίζονται με μειωμένη δραστηριότητα του ντοπαμινεργικού συστήματος στον προμετωπιαίο φλοιό και όχι με την υπερλειτουργία του στις μεταιχμιακές δομές, η οποία υποτίθεται ότι αποτελεί τη βάση της ψύχωσης. Από αυτή την άποψη, προκύπτουν ανησυχίες ότι τα φάρμακα που καταστέλλουν την ψύχωση μπορεί να επιδεινώσουν τα αρνητικά συμπτώματα. [ 38 ], [ 39 ], [ 40 ] Ταυτόχρονα, οι αγωνιστές των υποδοχέων ντοπαμίνης μπορούν να αποδυναμώσουν τα αρνητικά συμπτώματα, αλλά να προκαλέσουν θετικά συμπτώματα. Τα αρνητικά συμπτώματα συγκαταλέγονται στις βασικές εκδηλώσεις της σχιζοφρένειας και χαρακτηρίζονται από επίμονες διαταραχές της συναισθηματικής-βουλητικής σφαίρας. Μέχρι σήμερα, δεν υπάρχουν φάρμακα που θα μείωναν αποδεδειγμένα αυτές τις πιο σημαντικές εκδηλώσεις της νόσου. Ωστόσο, κλινικές δοκιμές άτυπων αντιψυχωσικών έχουν δείξει ότι είναι σε θέση να μειώσουν τη σοβαρότητα των αρνητικών συμπτωμάτων, τα οποία αξιολογούνται χρησιμοποιώντας κλίμακες αξιολόγησης. Οι κλίμακες SANS, BPRS και PANSS περιέχουν στοιχεία που αξιολογούν τη δραστηριότητα στο σχολείο ή την εργασία, τον περιορισμό των κοινωνικών επαφών και τη συναισθηματική αποσύνδεση. Αυτά τα συμπτώματα μπορούν να θεωρηθούν ως γενικές εκδηλώσεις της νόσου, που μειώνονται με την εξασθένηση της ψύχωσης, αλλά μπορούν επίσης να συσχετιστούν με τις παρενέργειες των νευροληπτικών (για παράδειγμα, βραδυκινησία και ηρεμιστική δράση) ή κατάθλιψη (για παράδειγμα, ανηδονία). Έτσι, ένας ασθενής με έντονες παρανοϊκές παραληρητικές ιδέες στο πλαίσιο της νευροληπτικής θεραπείας μπορεί να γίνει πιο κοινωνικός και λιγότερο επιφυλακτικός, και οι συναισθηματικές του αντιδράσεις μπορεί να γίνουν πιο έντονες καθώς τα παρανοϊκά συμπτώματα υποχωρούν. Αλλά όλα αυτά πρέπει να θεωρηθούν ως εξασθένηση των δευτερογενών αρνητικών συμπτωμάτων και όχι ως αποτέλεσμα της μείωσης των πρωτοπαθών συναισθηματικά-βουλητικών διαταραχών.
Πολλές νευροψυχολογικές εξετάσεις που αξιολογούν την προσοχή και την επεξεργασία πληροφοριών και περιλαμβάνουν νευροανατομική ερμηνεία αποκαλύπτουν αλλαγές σε ασθενείς με σχιζοφρένεια. Οι γνωστικές διαταραχές σε ασθενείς με σχιζοφρένεια δεν σχετίζονται άμεσα με τα κύρια συμπτώματα της νόσου και συνήθως παραμένουν σταθερές ακόμη και με σημαντική υποχώρηση των ψυχωσικών συμπτωμάτων. [ 41 ], [ 42 ] Οι γνωστικές διαταραχές, μαζί με τα πρωτογενή αρνητικά συμπτώματα, είναι προφανώς μία από τις σημαντικές αιτίες της επίμονης δυσπροσαρμογής και της μειωμένης ποιότητας ζωής. Η έλλειψη δράσης των τυπικών νευροληπτικών σε αυτές τις κεντρικές εκδηλώσεις της νόσου μπορεί να εξηγήσει ένα τόσο υψηλό επίπεδο αναπηρίας στους ασθενείς, παρά την ικανότητα των νευροληπτικών να καταστέλλουν αποτελεσματικά τα ψυχωσικά συμπτώματα και να αποτρέπουν τις υποτροπές τους.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
Συμπτώματα σχιζοφρένεια
Η έννοια της σχιζοφρένειας ως ενιαίας ασθένειας εμφανίστηκε στις αρχές του 20ού αιώνα, όταν ο Emil Kraepelin πρότεινε ότι η παράνοια, η ηβηφρένεια και η κατατονία δεν ήταν ξεχωριστές ασθένειες αλλά εκδηλώσεις της πρώιμης άνοιας. Έκανε επίσης σαφή διάκριση μεταξύ αυτής της μορφής ψυχικής ασθένειας και της μανιοκαταθλιπτικής ψύχωσης. Αυτό κατέστη δυνατό μετά τη σύνδεση σημαντικού αριθμού περιπτώσεων ψυχικής ασθένειας με τη σύφιλη, γεγονός που κατέστησε δυνατή τη διάκρισή τους από την υπόλοιπη ομάδα ασθενών με ψυχικές διαταραχές. Η ανακάλυψη της αιτιολογίας, της θεραπείας και της πρόληψης της νευροσύφιλης ήταν μια από τις σημαντικότερες νίκες της ιατρικής επιστήμης και έδωσε ελπίδα ότι θα βρεθούν οι αιτίες των κύριων ψυχικών διαταραχών.
Ο Eugen Bleuler (1950) πρότεινε τον νέο όρο «σχιζοφρένεια» αντί του προηγουμένως χρησιμοποιούμενου «άνοια praecox», υποστηρίζοντας ότι το θεμελιώδες ψυχοπαθολογικό φαινόμενο που χαρακτηρίζει αυτή την ασθένεια ήταν η αποσύνδεση («διάσπαση») - τόσο «εντός» της διαδικασίας της σκέψης όσο και μεταξύ σκέψεων και συναισθημάτων. Ο όρος «σχιζοφρένεια» ήταν μια έκφραση αυτής της έννοιας και, με τη σειρά του, είχε σημαντικό αντίκτυπο στην περαιτέρω ανάπτυξή της. Οι κλασικές μορφές σχιζοφρένειας (π.χ., ηβηφρενική, παρανοϊκή, κατατονική, απλή), στις οποίες αργότερα προστέθηκαν οι σχιζοσυναισθηματικές και οι λανθάνουσες, εξακολουθούν να διαγιγνώσκονται συχνά στην κλινική πράξη για περιγραφικούς σκοπούς, αν και πρόσφατα υπήρξε μια τάση μετασχηματισμού της ψυχιατρικής ορολογίας υπό την επίδραση της επίσημης αμερικανικής ονοματολογίας DSM-III και DSM-IV. Ωστόσο, η αναγνώριση μεμονωμένων μορφών σχιζοφρένειας έχει αποδειχθεί αντιπαραγωγική όσον αφορά την ανάπτυξη διαφοροποιημένης θεραπείας ή τη μελέτη της αιτιολογίας και της παθογένεσης.
Το ICD-10 απαριθμεί τα ακόλουθα συμπτώματα σχιζοφρένειας: παραληρητικές ιδέες (περίεργες, μεγαλεπήβολες ή διωκτικές), διαταραγμένη σκέψη (διαλείπουσα ή παράλογη ροή σκέψεων ή ακατανόητος λόγος), αντιληπτικές διαταραχές (ψευδαισθήσεις, αισθήματα παθητικότητας, ιδέες αναφοράς), διαταραχές της διάθεσης, διαταραχές κίνησης (κατατονία, διέγερση, λήθαργος), έκπτωση της προσωπικότητας και μειωμένη λειτουργικότητα.
Κατά τη διάρκεια της ζωής, η σχιζοφρένεια εμφανίζεται στο 0,28% (95% UI: 0,24–0,31). Στην παιδική ηλικία, τα συμπτώματα της σχιζοφρένειας εκδηλώνονται με εξασθένηση του κινήτρου και των συναισθηματικών αντιδράσεων. Στη συνέχεια, η αίσθηση της πραγματικότητας επηρεάζεται και η αντίληψη και η σκέψη αποκλίνουν σημαντικά από τους κανόνες που υπάρχουν σε έναν δεδομένο πολιτισμό, κάτι που συνήθως εκδηλώνεται με παραληρητικές ιδέες και ακουστικές ψευδαισθήσεις. Συχνές είναι επίσης οι οπτικές και σωματικές ψευδαισθήσεις, η αποδιοργάνωση της σκέψης και της συμπεριφοράς.
Η ψύχωση που σχετίζεται με διαταραχή της αίσθησης της πραγματικότητας συνήθως εκδηλώνεται σε άνδρες ηλικίας 17-30 ετών και σε γυναίκες 20-40 ετών. Η πορεία και η έκβαση των ψυχωσικών διαταραχών ποικίλλουν σημαντικά. Σε ορισμένους ασθενείς (περίπου 15-25%), το πρώτο ψυχωτικό επεισόδιο καταλήγει σε πλήρη ύφεση και στα επόμενα 5 χρόνια δεν υπάρχουν ψυχωσικές διαταραχές (ωστόσο, κατά την επακόλουθη παρατήρηση, το ποσοστό αυτών των ασθενών μειώνεται). Σε άλλους ασθενείς (περίπου 5-10%), οι έντονες ψυχωσικές διαταραχές επιμένουν χωρίς ύφεση για πολλά χρόνια. Στην πλειονότητα των ασθενών, μετά το πρώτο ψυχωτικό επεισόδιο, εμφανίζεται μερική ύφεση και στη συνέχεια παρατηρούνται περιοδικά επιδεινώσεις των ψυχωσικών συμπτωμάτων.
Γενικά, ενώ η σοβαρότητα των ψυχωτικών διαταραχών φτάνει σε ένα οροπέδιο 5-10 χρόνια μετά το πρώτο επεισόδιο, η συναισθηματική-βουλητική εξαθλίωση συνεχίζεται για μεγαλύτερο χρονικό διάστημα. [ 53 ] Η εξέλιξη των συμπτωμάτων της σχιζοφρένειας είναι συχνά συνέπεια της αύξησης των πρωτοπαθών διαταραχών που σχετίζονται με τη σχιζοφρένεια. Αυτές περιλαμβάνουν τον αυτισμό, την απώλεια ικανότητας εργασίας, τις μαθησιακές δυσκολίες και τη χαμηλή αυτοεκτίμηση και την αυτοεκτίμηση των άλλων. Ως αποτέλεσμα, οι ασθενείς μένουν μόνοι, ανίκανοι να βρουν εργασία και υπόκεινται σε άγχος, το οποίο μπορεί να προκαλέσει επιδείνωση των συμπτωμάτων και αύξηση της λειτουργικής τους βλάβης. Επιπλέον, η ίδια η διάγνωση της σχιζοφρένειας συνεχίζει να δημιουργεί αρνητική αντίδραση μεταξύ άλλων, η οποία περιορίζει περαιτέρω τις ικανότητες του ασθενούς. Αν και με την ηλικία υπάρχει η τάση τα συμπτώματα της σχιζοφρένειας να εξασθενούν και η λειτουργική κατάσταση συχνά να βελτιώνεται, δεν μπορεί να αντισταθμίσει τα χρόνια ζωής που χάθηκαν για τον ασθενή και τις ευκαιρίες που χάθηκαν.
Η σχέση μεταξύ εγκληματικής δραστηριότητας και σχιζοφρένειας
Οι Wessely et al., στη μελέτη τους για το Camberwell Register, προσπάθησαν να απαντήσουν στο ερώτημα: «Συνδέεται η σχιζοφρένεια με αυξημένο κίνδυνο και συχνότητα παραβατικότητας;» Κατέληξαν στο συμπέρασμα ότι τα άτομα με σχιζοφρένεια, αν και γενικά δεν θεωρούνται ότι διατρέχουν αυξημένο κίνδυνο εγκληματικής συμπεριφοράς, έχουν υψηλότερο κίνδυνο από άλλες ψυχικές διαταραχές καταδίκης για βίαια αδικήματα. Υπήρχε αυξημένος κίνδυνος βίας και επομένως καταδίκης για βία μεταξύ των ατόμων με ψύχωση, αλλά αυτή η συσχέτιση ήταν λιγότερο σαφής ελλείψει συννοσηρής κατάχρησης ουσιών. Σε μια ανασκόπηση της ψυχιατρικής νοσηρότητας στους κρατούμενους από την Εθνική Στατιστική Υπηρεσία, η συχνότητα εμφάνισης λειτουργικής ψύχωσης κατά το έτος που μελετήθηκε ήταν 7% μεταξύ των καταδικασμένων ανδρών, 10% μεταξύ των μη καταδικασμένων ανδρών και 14% μεταξύ των γυναικών κρατουμένων, σε σύγκριση με ένα συγκρίσιμο ποσοστό 0,4% στον γενικό πληθυσμό. Τα αποτελέσματα αυτής της ανασκόπησης ενδέχεται να απαιτούν επανεξέταση των παραπάνω αποτελεσμάτων, καθώς είναι εξαιρετικά απίθανο οι διαφορές στα ποσοστά ψυχικής διαταραχής μεταξύ του πληθυσμού των φυλακών και του γενικού πληθυσμού αυτού του μεγέθους να μπορούν να εξηγηθούν από την προκατάληψη των δικαστηρίων προς την επιβολή ποινών σε ψυχικά ασθενείς. Φυσικά, αυτά τα αποτελέσματα δεν υποδεικνύουν με κανέναν τρόπο αιτιώδη σχέση μεταξύ εγκλήματος και ψύχωσης, μόνο μια συσχέτιση.
Η συσχέτιση της σχιζοφρένειας με βίαια εγκλήματα έχει γενικά λάβει μεγαλύτερη προσοχή από τη συσχέτιση της σχιζοφρένειας με άλλα εγκλήματα. [ 54 ], [ 55 ] Η ανασκόπηση της έρευνας του Taylor σχετικά με το θέμα καταλήγει στο συμπέρασμα ότι σε άτομα με σχιζοφρένεια και καταδίκες για βίαια εγκλήματα, οι βίαιες πράξεις συμβαίνουν σε συντριπτική πλειοψηφία μετά την έναρξη της ασθένειας. Μια μελέτη για το πρώτο επεισόδιο σχιζοφρένειας δείχνει ότι μεταξύ των ασθενών με πρώτο επεισόδιο σχιζοφρένειας, περισσότερο από το ένα τρίτο είχαν εμπλακεί σε βίαιη συμπεριφορά τον μήνα πριν από την εισαγωγή, συμπεριλαμβανομένης δυνητικά απειλητικής για τη ζωή συμπεριφοράς και αλλόκοτης σεξουαλικής συμπεριφοράς. Πολλοί από αυτούς τους ασθενείς είχαν έρθει σε επαφή με την αστυνομία πριν από την πρώτη εισαγωγή τους, αλλά λίγοι κατηγορήθηκαν μετά την εισαγωγή. Ο Taylor διερεύνησε την πιθανότητα σχιζοφρένειας σε ένα διαδοχικό δείγμα προφυλακισμένων στις φυλακές Brixton. Η συχνότητα εμφάνισης καταδίκων για βίαια εγκλήματα μεταξύ ατόμων με σχιζοφρένεια ήταν περίπου 12% έως 13%. Περίπου 5% έως 8% των μαρτύρων καταδικάστηκαν για βίαια εγκλήματα. Σύμφωνα με μια έκθεση της Εθνικής Εμπιστευτικής Έρευνας για τις Ανθρωποκτονίες από Άτομα με Ψυχική Ασθένεια, το 5% όσων καταδικάστηκαν για ανθρωποκτονία είχαν συμπτώματα ψύχωσης. Σε αντίθεση με τις δημοφιλείς πεποιθήσεις για τα άτομα με ψύχωση, το θύμα είναι συνήθως ένα μέλος της οικογένειας και όχι κάποιος ξένος (ένα γενικότερο εύρημα για βίαιη συμπεριφορά σε ένα δείγμα κοινότητας στη μελέτη Steadman et al.).
Ορισμένα συγκεκριμένα συμπτώματα της σχιζοφρένειας σχετίζονται με τη βία. Έτσι, ο Virkkunen, μελετώντας μια ομάδα σχιζοφρενών ασθενών στη Φινλανδία που ήταν ένοχοι σοβαρών επεισοδίων βίας και μια ομάδα εμπρηστών, διαπίστωσε ότι το 1/3 αυτών διέπραξε εγκλήματα άμεσα ως αποτέλεσμα ψευδαισθήσεων ή παραληρητικών ιδεών. Τα υπόλοιπα 2/3 διέπραξαν εγκλήματα λόγω προβλημάτων που προκαλούνται από το άγχος στην οικογένεια. Τα συμπτώματα απειλής/απώλειας ελέγχου της κατάστασης σχετίζονται άμεσα με τη βία. Με συμπτώματα που καταστρέφουν το αίσθημα της προσωπικής αυτονομίας και την ικανότητα επηρεασμού της κατάστασης, οι ασθενείς μπορεί να θεωρήσουν δικαιολογημένες τις ενέργειές τους για την αντιμετώπιση των απειλών που σχετίζονται με αυτούς («ορθολογικότητα εντός του παραλογισμού»).
Οι παραληρητικοί ψυχωτικοί ασθενείς που διαπράττουν βίαιες πράξεις ως αποτέλεσμα των ιδεών τους διαφέρουν από τους μη βίαιους ασθενείς ως προς την ενασχόλησή τους με στοιχεία που υποστηρίζουν τις ιδέες τους, την πεποίθησή τους ότι έχουν βρεθεί τέτοια στοιχεία και τις συναισθηματικές τους αλλαγές, ιδιαίτερα την κατάθλιψη, τον θυμό ή τον φόβο, που σχετίζονται με την παραληρητική τους ενασχόληση. Στις μελέτες του Brixton από τους Taylor et al., οι παραληρητικές ιδέες παθητικότητας, οι θρησκευτικές παραληρητικές ιδέες και οι παραληρητικές ιδέες επιρροής συσχετίζονταν σημαντικά περισσότερο με βίαιες πράξεις.
Ο κίνδυνος που σχετίζεται με τα ενεργά συμπτώματα της σχιζοφρένειας, συμπεριλαμβανομένων των συμπτωμάτων απειλής/απώλειας ελέγχου, αυξάνεται σημαντικά από την κατάχρηση ουσιών. Ο ρόλος του τελευταίου παράγοντα επισημαίνεται από τη μελέτη των Steadman et al.: όταν ελέγχθηκε αυτός ο παράγοντας, το ποσοστό βίας μεταξύ των πρόσφατα εξιτηρημένων ψυχιατρικών ασθενών δεν ήταν υψηλότερο από το ποσοστό βίας στον γενικό πληθυσμό. Οι ψευδαισθήσεις ως μέρος της ασθένειας συνδέονται συχνότερα με βία εάν είναι ψευδαισθήσεις εντολής ή εάν οι ψευδώς αντιληπτές γεύσεις και οσμές ερμηνεύονται ως «αποδείξεις» για παραληρητικές ιδέες ελέγχου. Λιγότερο κατανοητός είναι ο ρόλος της ανώμαλης ανάπτυξης της προσωπικότητας στην τέλεση εγκλημάτων από άτομα με σχιζοφρένεια (είτε πρόκειται για συννοσηρή πάθηση είτε για συνέπεια της ασθένειας).
 [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 56 ], [ 57 ], [ 58 ], [ 59 ]
Θεωρίες για τα συμπτώματα της σχιζοφρένειας
Η αρχική έννοια της σχιζοφρένειας ως μιας νευροεκφυλιστικής νόσου με πρώιμη έναρξη και σταθερά εξελισσόμενη μορφή (άνοια praecox) απορρίπτεται προς το παρόν. Οι σύγχρονες υποθέσεις θεωρούν τη σχιζοφρένεια ως μια νευροαναπτυξιακή νόσο που σχετίζεται με μειωμένη ανάπτυξη του νευρικού συστήματος και εξελίσσεται μόνο τα πρώτα χρόνια, αλλά όχι καθ' όλη τη διάρκεια της ζωής, κάτι που είναι πιο συνεπές με τις κλινικές παρατηρήσεις. [ 60 ], [ 61 ] Η δυσοντογενετική θεωρία της σχιζοφρένειας μας επιτρέπει να κατανοήσουμε τον ρόλο των καθιερωμένων αιτιολογικών παραγόντων. Οι παράγοντες κινδύνου για σχιζοφρένεια, όπως η γέννηση τον χειμώνα, το θετικό οικογενειακό ιστορικό, η περίπλοκη εγκυμοσύνη και ο τοκετός, μπορούν να διαταράξουν την ανάπτυξη του εγκεφάλου, σχηματίζοντας πρόωρα μια προδιάθεση για την ασθένεια. Παρατηρήσεις παιδιών με κληρονομική προδιάθεση, για παράδειγμα, εκείνων που γεννιούνται από μητέρες που πάσχουν από σχιζοφρένεια, έχουν αποκαλύψει μια σύνδεση μεταξύ της παρουσίας κινητικών, γνωστικών και συναισθηματικών διαταραχών και της επακόλουθης ανάπτυξης ψύχωσης. Υπάρχει συζήτηση σχετικά με το εάν η ψύχωση είναι αποτέλεσμα της εξέλιξης της νόσου στην παιδική ηλικία και την εφηβεία ή εάν εμφανίζεται όταν μια προδιάθεση που προέκυψε τα πρώτα χρόνια αλλά παρέμεινε σταθερή εκδηλώνεται κατά την εφηβεία, υπό συνθήκες αυξημένου ψυχολογικού στρες. Αυτές οι θεωρίες δεν αλληλοαποκλείονται, καθώς και οι δύο υποδηλώνουν την πρώιμη εμφάνιση ήπιων συμπτωμάτων και την επακόλουθη ανάπτυξη πλήρους ψύχωσης. Πρέπει να σημειωθεί ότι αφού η νόσος φτάσει στο ψυχωτικό επίπεδο, ούτε οι νευροαπεικονιστικές μέθοδοι, ούτε η νευροψυχολογική έρευνα, ούτε η κλινική παρατήρηση, ούτε, τέλος, τα παθομορφολογικά δεδομένα υποδεικνύουν περαιτέρω εξέλιξη της νόσου.
Οι περισσότεροι ασθενείς με σχιζοφρένεια συνεχίζουν να έχουν αρνητικά συμπτώματα καθ' όλη τη διάρκεια της ζωής τους και η αυξανόμενη κοινωνική δυσπροσαρμογή μπορεί να είναι συνέπεια της σχέσης μεταξύ του ασθενούς και της κοινωνίας. [ 62 ] Αυτό μπορεί να εξηγηθεί σε πολύ βασικό επίπεδο, για παράδειγμα, λαμβάνοντας υπόψη το πρόβλημα της απασχόλησης. Μετά από ένα ψυχωτικό επεισόδιο, είναι δύσκολο για τον ασθενή να επιστρέψει στην προηγούμενη ζωή και το προηγούμενο επάγγελμά του. Ακόμα και ελλείψει συμπτωμάτων, οι εργοδότες, οι συνάδελφοι, οι φίλοι και οι συγγενείς δεν τον θεωρούν ικανό άτομο. Το ποσοστό ανεργίας μεταξύ των ασθενών με σχιζοφρένεια φτάνει το 80%, αν και ένα σημαντικό ποσοστό αυτών διατηρεί την ικανότητά του για εργασία. Η σημασία αυτού του παράγοντα αποδεικνύεται καλά σε μελέτες κοινωνικοκεντρικών πολιτισμών σε αναπτυσσόμενες χώρες, όπου οι ασθενείς με σχιζοφρένεια μπορούν να διατηρήσουν την κοινωνική και επαγγελματική τους θέση σε ένα σημαντικά λιγότερο αγχωτικό περιβάλλον. Σε αυτές τις χώρες, η ασθένεια έχει μια πιο ήπια πορεία. Μια λεπτομερής συζήτηση για την αιτιολογία και τα νευροβιολογικά θεμέλια της σχιζοφρένειας παρέχεται από τους Carpenter και Вuchanan, Waddington.
Έχει παρατηρηθεί εδώ και καιρό ότι οι ασθενείς με σχιζοφρένεια είναι πολύ ετερογενείς σε σχέση με τη φύση της έναρξης της νόσου, τα κύρια συμπτώματα, την πορεία, την αποτελεσματικότητα της θεραπείας και την έκβαση. Το 1974, προτάθηκε μια εναλλακτική υπόθεση (Strauss et al., 1974), βασισμένη σε δεδομένα από εγκάρσιες και παρατεταμένες κλινικές παρατηρήσεις, οι οποίες υποδεικνύουν μια σχετική ανεξαρτησία μεταξύ θετικών ψυχωσικών συμπτωμάτων, αρνητικών συμπτωμάτων και διαταραχής των διαπροσωπικών σχέσεων. Η ουσία της υπόθεσης είναι ότι αυτές οι ομάδες συμπτωμάτων έχουν ανεξάρτητη ψυχοπαθολογική βάση και δεν αντιπροσωπεύουν εκδηλώσεις μιας μόνο παθοφυσιολογικής διαδικασίας. [ 63 ] Κατά τη διάρκεια της περιόδου παρατήρησης, παρατηρήθηκε υψηλή συσχέτιση μεταξύ της σοβαρότητας των ψυχοπαθολογικών συμπτωμάτων που σχετίζονται με μία ομάδα και, αντίστροφα, δεν παρατηρήθηκε συσχέτιση μεταξύ της σοβαρότητας των συμπτωμάτων που σχετίζονται με διαφορετικές ομάδες. Αυτά τα δεδομένα επιβεβαιώθηκαν σε πολυάριθμες μελέτες, αλλά με μία προσθήκη. Αποδείχθηκε ότι οι ψευδαισθήσεις και οι παραληρητικές ιδέες είναι στενά συνδεδεμένες μεταξύ τους, αλλά δεν συσχετίζονται με άλλα θετικά συμπτώματα (για παράδειγμα, αποδιοργάνωση της σκέψης και της συμπεριφοράς). Σήμερα, είναι γενικά αποδεκτό ότι οι βασικές εκδηλώσεις της σχιζοφρένειας περιλαμβάνουν παραμόρφωση της αίσθησης της πραγματικότητας, αποδιοργάνωση της σκέψης και της συμπεριφοράς, αρνητικά συμπτώματα και γνωστική εξασθένηση. Τα αρνητικά συμπτώματα της σχιζοφρένειας περιλαμβάνουν εξασθένηση των συναισθηματικών αντιδράσεων και των εξωτερικών εκδηλώσεών τους, φτώχεια στην ομιλία και μειωμένο κοινωνικό κίνητρο. Νωρίτερα, ο Kraepelin περιέγραψε αυτές τις εκδηλώσεις ως «ξήρανση της πηγής της θέλησης». Οι διαφορές μεταξύ των ομάδων συμπτωμάτων είναι εξαιρετικά σημαντικές κατά τη συνταγογράφηση φαρμακοθεραπείας. Άλλες κλινικές εκδηλώσεις που είναι σημαντικές από θεραπευτικής άποψης περιλαμβάνουν την κατάθλιψη, το άγχος, την επιθετικότητα και την εχθρότητα, την αυτοκτονική συμπεριφορά.
Για πολλά χρόνια, η επίδραση των φαρμάκων στη σχιζοφρένεια αξιολογούνταν κυρίως με βάση την επίδρασή τους στα ψυχωσικά συμπτώματα ή σε σχετικές παραμέτρους, όπως η διάρκεια της νοσηλείας ή της ύφεσης. Με την αναγνώριση της σχετικής ανεξαρτησίας των διαφορετικών ομάδων συμπτωμάτων, μια ολοκληρωμένη αξιολόγηση της επίδρασης της θεραπείας σε καθεμία από αυτές τις ομάδες έχει γίνει πρότυπο. Αποδείχθηκε ότι η τυπική αντιψυχωσική θεραπεία ουσιαστικά δεν έχει καμία επίδραση στη γνωστική εξασθένηση και στα αρνητικά συμπτώματα της σχιζοφρένειας. [ 64 ] Εν τω μεταξύ, αυτές οι δύο ομάδες συμπτωμάτων μπορούν να έχουν καθοριστική επίδραση στη σοβαρότητα της κατάστασης του ασθενούς και στην ποιότητα ζωής του. Η επίγνωση των περιορισμών της παραδοσιακής φαρμακοθεραπείας έχει αποτελέσει ώθηση για την ανάπτυξη νέων παραγόντων για τη θεραπεία αυτών των εκδηλώσεων σχιζοφρένειας.
Η σχιζοφρένεια είναι μια χρόνια ασθένεια που μπορεί να εξελιχθεί σε αρκετές εξάρσεις, αν και η διάρκεια και τα χαρακτηριστικά των εξάρσεων μπορεί να ποικίλλουν. Οι ασθενείς με σχιζοφρένεια τείνουν να αναπτύσσουν ψυχωτικά συμπτώματα 12 έως 24 μήνες πριν αναζητήσουν θεραπεία. Η προνοσηρή περίοδος μπορεί να περιλαμβάνει φυσιολογική ή μειωμένη κοινωνική ικανότητα, ήπια γνωστική αποδιοργάνωση ή αντιληπτικές στρεβλώσεις, μειωμένη ικανότητα βίωσης ευχαρίστησης (ανηδονία) και άλλες γενικευμένες δυσκολίες στην αντιμετώπιση. Τέτοια συμπτώματα σχιζοφρένειας μπορεί να είναι ανεπαίσθητα και να αναγνωρίζονται μόνο εκ των υστέρων ή μπορεί να είναι πιο έντονα με την εξασθένηση της κοινωνικής, ακαδημαϊκής και επαγγελματικής λειτουργίας. Υποκλινικά συμπτώματα μπορεί να υπάρχουν στην προδρομική περίοδο, όπως απόσυρση ή απομόνωση, ευερεθιστότητα, καχυποψία, ασυνήθιστες σκέψεις, αντιληπτικές στρεβλώσεις και αποδιοργάνωση. Η έναρξη της νόσου (παραληρητικές ιδέες και ψευδαισθήσεις) μπορεί να είναι αιφνίδια (σε διάστημα ημερών ή εβδομάδων) ή αργή και σταδιακή (σε διάστημα ετών). Η πορεία της σχιζοφρένειας μπορεί να είναι επεισοδιακή (με εμφανείς εξάρσεις και υφέσεις) ή συνεχής. Υπάρχει η τάση το λειτουργικό έλλειμμα να επιδεινώνεται. Στην ύστερη φάση της νόσου, τα πρότυπα της νόσου μπορεί να είναι σταθερά, ο βαθμός αναπηρίας μπορεί να σταθεροποιηθεί και ακόμη και να μειωθεί.
Γενικά, τα συμπτώματα της σχιζοφρένειας μπορούν να χωριστούν σε θετικά, αρνητικά, γνωστικά και αποδιοργανωτικά συμπτώματα. Τα θετικά συμπτώματα χαρακτηρίζονται από υπερβολική ή παραμόρφωση των φυσιολογικών λειτουργιών. Τα αρνητικά συμπτώματα χαρακτηρίζονται από μείωση ή απώλεια των φυσιολογικών λειτουργιών. Τα αποδιοργανωτικά συμπτώματα περιλαμβάνουν διαταραχές στη σκέψη και ακατάλληλη συμπεριφορά. Τα γνωστικά συμπτώματα είναι διαταραχές στην επεξεργασία πληροφοριών και δυσκολία στην επίλυση προβλημάτων. Η κλινική εικόνα μπορεί να περιλαμβάνει συμπτώματα από μία ή όλες αυτές τις κατηγορίες.
Τα θετικά συμπτώματα της σχιζοφρένειας μπορούν να χωριστούν σε παραληρητικές ιδέες και ψευδαισθήσεις ή διαταραχές σκέψης και ακατάλληλη συμπεριφορά. Οι παραληρητικές ιδέες είναι ψευδείς πεποιθήσεις. Στις παραληρητικές ιδέες καταδίωξης, ο ασθενής πιστεύει ότι τον ενοχλούν, τον ακολουθούν ή τον εξαπατούν. Στις παραληρητικές ιδέες αναφοράς, ο ασθενής πιστεύει ότι αποσπάσματα από βιβλία, εφημερίδες, στίχους τραγουδιών ή άλλα εξωτερικά στοιχεία είναι σχετικά με αυτόν. Στις παραληρητικές ιδέες εισαγωγής ή απόσυρσης σκέψης, ο ασθενής πιστεύει ότι άλλοι άνθρωποι μπορούν να διαβάσουν το μυαλό του, ότι οι σκέψεις του μεταδίδονται από άλλους ή ότι σκέψεις και παρορμήσεις εμφυτεύονται σε αυτόν από εξωτερικές δυνάμεις. Οι ψευδαισθήσεις μπορεί να είναι ακουστικές, οπτικές, οσφρητικές, γευστικές ή απτικές, αλλά οι ακουστικές ψευδαισθήσεις είναι μακράν οι πιο συχνές. Ο ασθενής μπορεί να ακούει φωνές να σχολιάζουν τη συμπεριφορά του, να μιλάνε μεταξύ τους ή να κάνουν επικριτικά και προσβλητικά σχόλια. Οι παραληρητικές ιδέες και οι ψευδαισθήσεις μπορεί να είναι εξαιρετικά οδυνηρές για τον ασθενή. [ 65 ]
Οι διαταραχές σκέψης περιλαμβάνουν αποδιοργανωμένη σκέψη με ασυνάρτητη, άσκοπη ομιλία, με συνεχείς μετατοπίσεις από το ένα θέμα στο άλλο. Οι διαταραχές ομιλίας μπορεί να κυμαίνονται από ήπια αποδιοργάνωση έως ασυναρτησία και έλλειψη νοήματος. Η ακατάλληλη συμπεριφορά μπορεί να περιλαμβάνει παιδική βλακεία, διέγερση και ακατάλληλη εμφάνιση και τρόπους. Η κατατονία είναι μια ακραία μορφή διαταραχών συμπεριφοράς που μπορεί να περιλαμβάνει τη διατήρηση άκαμπτης στάσης σώματος και επίμονη αντίσταση στην κίνηση ή άσκοπη αυθόρμητη κινητική δραστηριότητα.
Οι αρνητικές (ελλειμματικές) εκδηλώσεις της νόσου εκφράζονται με τη μορφή και περιλαμβάνουν πεπλατυσμένο συναίσθημα, φτώχεια λόγου, ανηδονία και αντικοινωνικότητα. Με το πεπλατυσμένο συναίσθημα, το πρόσωπο του ασθενούς εμφανίζεται υπομιμητικό, με κακή οπτική επαφή και ανεπαρκή εκφραστικότητα. Η φτώχεια λόγου εκδηλώνεται με μείωση στην παραγωγή λόγου, μονοσύλλαβες απαντήσεις σε ερωτήσεις, δημιουργώντας την εντύπωση εσωτερικού κενού. Η ανηδονία μπορεί να αντανακλά ανεπαρκές ενδιαφέρον για δραστηριότητα και αύξηση της άσκοπης δραστηριότητας. Η αντικοινωνικότητα εκδηλώνεται με ανεπαρκές ενδιαφέρον για σχέσεις με ανθρώπους. Τα αρνητικά συμπτώματα συχνά οδηγούν σε κακό κίνητρο και μείωση της σκοπιμότητας της συμπεριφοράς.
Τα γνωστικά ελλείμματα περιλαμβάνουν προβλήματα με την προσοχή, την επεξεργασία της γλώσσας, τη μνήμη εργασίας, την αφηρημένη σκέψη, την επίλυση προβλημάτων και την κατανόηση των κοινωνικών αλληλεπιδράσεων. Η σκέψη του ασθενούς μπορεί να γίνει άκαμπτη και η ικανότητα επίλυσης προβλημάτων, κατανόησης των απόψεων των άλλων ανθρώπων και μάθησης από την εμπειρία μειώνεται. Τα συμπτώματα της σχιζοφρένειας συνήθως επηρεάζουν αρνητικά την ικανότητα λειτουργίας και επηρεάζουν σημαντικά την εργασία, τις κοινωνικές σχέσεις και την αυτοφροντίδα. Η ανεργία, η απομόνωση, οι διαταραγμένες σχέσεις και η μειωμένη ποιότητα ζωής είναι συνηθισμένα. Η σοβαρότητα της γνωστικής εξασθένησης καθορίζει σε μεγάλο βαθμό τον βαθμό της συνολικής αναπηρίας.
Αυτοκτονίες
Έρευνες δείχνουν ότι τουλάχιστον το 5–13% των ασθενών με σχιζοφρένεια πεθαίνουν από αυτοκτονία. [ 66 ] Η αυτοκτονία είναι η κύρια αιτία πρόωρου θανάτου μεταξύ των ατόμων με σχιζοφρένεια, γεγονός που μπορεί να εξηγήσει εν μέρει γιατί το προσδόκιμο ζωής μειώνεται κατά μέσο όρο 10 χρόνια μεταξύ των ατόμων με σχιζοφρένεια. Ασθενείς με παρανοϊκή σχιζοφρένεια, με όψιμη έναρξη και επαρκή λειτουργικότητα πριν από την ασθένεια, οι οποίοι έχουν την καλύτερη πρόγνωση για ανάρρωση, είναι επίσης πιο πιθανό να αυτοκτονήσουν. Επειδή αυτοί οι ασθενείς διατηρούν την ικανότητα για θλίψη και αγωνία, μπορεί να είναι πιο πιθανό να ενεργήσουν σε απόγνωση με βάση μια ρεαλιστική κατανόηση των συνεπειών της ασθένειάς τους.
Βία
Η σχιζοφρένεια αποτελεί σχετικά μικρό παράγοντα κινδύνου για βίαιη συμπεριφορά. Οι απειλές βίας και τα ήπια επιθετικά ξεσπάσματα είναι πολύ πιο συνηθισμένα από την πραγματικά επικίνδυνη συμπεριφορά. Ασθενείς που είναι πιο πιθανό να διαπράξουν βίαιες πράξεις περιλαμβάνουν εκείνους που κάνουν κατάχρηση ναρκωτικών και αλκοόλ, έχουν διωκτικές παραληρητικές ιδέες ή έχουν παραισθήσεις και εκείνους που δεν λαμβάνουν την συνταγογραφούμενη θεραπεία. Πολύ σπάνια, οι σοβαρά καταθλιπτικοί παρανοϊκοί ασθενείς που αισθάνονται απομονωμένοι θα επιτεθούν ή θα σκοτώσουν εκείνους που θεωρούν ως την μοναδική πηγή των προβλημάτων τους (π.χ., μια προσωπικότητα εξουσίας, μια διασημότητα, έναν/μία σύζυγο). Οι περισσότεροι ασθενείς με σχιζοφρένεια δεν θα είναι ποτέ βίαιοι. Για κάθε άτομο με σχιζοφρένεια που διαπράττει ανθρωποκτονία, 100 αυτοκτονούν. [ 67 ] Οι ασθενείς με σχιζοφρένεια μπορεί να προσέλθουν στα τμήματα επειγόντων περιστατικών με απειλές βίας ή για να εξασφαλίσουν τροφή, στέγη και την απαραίτητη φροντίδα.
Στάδια
Τύποι εξέλιξης της νόσου:
- Συνεχώς προοδευτική, δηλαδή, χρόνια σχιζοφρένεια.
- Παροξυσμική σχιζοφρένεια, η οποία με τη σειρά της έχει υποτύπους
- Γούνινο (παροξυσμικό - προοδευτικό)
- Επαναλαμβανόμενο (περιοδικό).
Στάδια σχιζοφρένειας:
- Αρχική. Συνήθως ξεκινά με εξασθένιση, απάθεια και εκδηλώνεται με βαθιά κατάθλιψη, ψύχωση, παραλήρημα, υπομανία.
- Εκδήλωση. Τα συμπτώματα εντείνονται, η κλινική εικόνα παγώνει και σταθεροποιείται.
- Το τελικό, τελευταίο στάδιο. Τα συμπτώματα είναι συνήθως ελλείμματα, η κλινική εικόνα παγώνει.
Ο βαθμός ταχύτητας (προοδευτικότητας) ανάπτυξης της νόσου:
- Κακοήθης σχιζοφρένεια (ταχέως εξελισσόμενη).
- Παρανοϊκή σχιζοφρένεια (μέτρια προοδευτική).
- Αργής εξέλιξης μορφή (χαμηλής προοδευτικότητας).
Έντυπα
Έχουν περιγραφεί πέντε μορφές σχιζοφρένειας: η παρανοϊκή, η αποδιοργανωμένη, η κατατονική, η υπολειμματική και η αδιαφοροποίητη. Η παρανοϊκή σχιζοφρένεια χαρακτηρίζεται από παραληρητικές ιδέες και ακουστικές ψευδαισθήσεις με άθικτη γνωστική λειτουργία και συναίσθημα. Η αποδιοργανωμένη σχιζοφρένεια χαρακτηρίζεται από αποδιοργάνωση του λόγου και της συμπεριφοράς, και επίπεδο ή ακατάλληλο συναίσθημα. Στην κατατονική σχιζοφρένεια, κυριαρχούν τα σωματικά συμπτώματα, όπως είτε η ακινησία είτε η υπερβολική κινητική δραστηριότητα και η υιοθέτηση παράξενων στάσεων. Στην αδιαφοροποίητη σχιζοφρένεια, τα συμπτώματα είναι ανάμεικτα. Στην υπολειμματική σχιζοφρένεια, υπάρχει σαφής αναμνηστική ένδειξη σχιζοφρένειας με πιο έντονα συμπτώματα, ακολουθούμενη από μια μακρά περίοδο μετρίως εκφρασμένων αρνητικών συμπτωμάτων.
Ορισμένοι ειδικοί, αντίθετα, ταξινομούν τη σχιζοφρένεια σε υποτύπους ελλειμματικής και μη ελλειμματικής με βάση την παρουσία και τη σοβαρότητα των αρνητικών συμπτωμάτων, όπως το επίπεδο συναίσθημα, το ανεπαρκές κίνητρο και η μειωμένη στοχοπροσήλωση. Οι ασθενείς με τον υποτύπο ελλειμματικής διαταραχής κυριαρχούνται από αρνητικά συμπτώματα χωρίς να λαμβάνονται υπόψη άλλοι παράγοντες (δηλαδή, κατάθλιψη, άγχος, ανεπαρκή περιβαλλοντική διέγερση, παρενέργειες φαρμάκων). Οι ασθενείς με τον υποτύπο μη ελλειμματικής διαταραχής μπορεί να έχουν παραληρητικές ιδέες, ψευδαισθήσεις και διαταραχές σκέψης, αλλά ουσιαστικά δεν έχουν αρνητικά συμπτώματα.
Διαγνωστικά σχιζοφρένεια
Δεν υπάρχουν συγκεκριμένες εξετάσεις για τη διάγνωση της σχιζοφρένειας. Η διάγνωση βασίζεται σε μια ολοκληρωμένη αξιολόγηση του ιστορικού, των συμπτωμάτων και των σημείων του ασθενούς. [ 76 ] Οι πληροφορίες από πρόσθετες πηγές, όπως η οικογένεια, οι φίλοι, οι δάσκαλοι και οι συνάδελφοι, είναι συχνά χρήσιμες. Σύμφωνα με το Διαγνωστικό και Στατιστικό Εγχειρίδιο Ψυχικών Διαταραχών, Τέταρτη Έκδοση (DSM-IV), η διάγνωση απαιτεί δύο ή περισσότερα χαρακτηριστικά συμπτώματα (παραληρητικές ιδέες, ψευδαισθήσεις, αποδιοργανωμένη ομιλία, αποδιοργανωμένη συμπεριφορά, αρνητικά συμπτώματα) που υπάρχουν για σημαντικό μέρος του χρόνου κατά τη διάρκεια ενός μήνα, ενώ τα πρόδρομα συμπτώματα ασθένειας ή τα μικροσυμπτώματα με κοινωνικές, επαγγελματικές και αυτοφροντιδικές διαταραχές πρέπει να είναι εμφανή για μια περίοδο 6 μηνών, συμπεριλαμβανομένου 1 μήνα εμφανών συμπτωμάτων.
Η ψύχωση που οφείλεται σε άλλες ιατρικές παθήσεις ή κατάχρηση ουσιών πρέπει να αποκλειστεί με την ανασκόπηση του ιστορικού του ασθενούς και τις εξετάσεις, συμπεριλαμβανομένων των εργαστηριακών εξετάσεων και της νευροαπεικόνισης. Παρόλο που σε ορισμένους ασθενείς με σχιζοφρένεια διαπιστώνονται δομικές ανωμαλίες του εγκεφάλου, δεν είναι αρκετά συγκεκριμένες για να είναι διαγνωστικές.
Άλλες ψυχικές διαταραχές με παρόμοια συμπτώματα περιλαμβάνουν ορισμένες διαταραχές που σχετίζονται με τη σχιζοφρένεια: παροδική ψυχωσική διαταραχή, σχιζοφρενικόμορφη διαταραχή, σχιζοσυναισθηματική διαταραχή και παραληρητική διαταραχή. Επιπλέον, οι διαταραχές της διάθεσης μπορούν να προκαλέσουν ψύχωση σε ορισμένα άτομα. Ορισμένες διαταραχές προσωπικότητας (ειδικά οι σχιζοειδείς) εμφανίζονται με συμπτώματα παρόμοια με τη σχιζοφρένεια, αν και συνήθως είναι ηπιότερα και όχι ψυχωτικά.
Όταν αναπτύσσεται ψύχωση, το πρώτο βήμα είναι να προσπαθήσουμε να προσδιορίσουμε την αιτία της. Εάν η αιτία είναι γνωστή, τότε η θεραπεία και η πρόληψη μπορούν να είναι πιο συγκεκριμένες. Το γεγονός ότι η ακριβής διάγνωση είναι το κλειδί για την αποτελεσματική θεραπεία μπορεί να φανεί στο παράδειγμα των παραληρητικών συμπτωμάτων, τα οποία μπορεί να είναι μια εκδήλωση όχι μόνο σχιζοφρένειας, αλλά και κροταφικής επιληψίας, εθισμού σε αμφεταμίνες και μανιακής φάσης συναισθηματικής διαταραχής. Κάθε μία από αυτές τις περιπτώσεις απαιτεί ειδική θεραπεία.
Διαφορική διάγνωση
Ο αλγόριθμος για τη διαφορική διάγνωση της σχιζοφρένειας βρίσκεται στην 4η αναθεώρηση του Διαγνωστικού και Στατιστικού Εγχειριδίου Ψυχικών Διαταραχών της Αμερικανικής Ψυχιατρικής Εταιρείας (DSM-IV). Σύμφωνα με αυτόν τον αλγόριθμο, σε έναν ασθενή με ψύχωση, θα πρέπει πρώτα να αποκλειστούν σωματικές ασθένειες και κατάχρηση ουσιών. Στη συνέχεια, θα πρέπει να διαπιστωθεί εάν τα συμπτώματα προκαλούνται από κάποια συναισθηματική διαταραχή. Εάν όχι, τότε, ανάλογα με την κλινική εικόνα, τίθεται η διάγνωση σχιζοφρένειας ή σχιζοτυπικής διαταραχής. Αν και η θεραπεία των ψυχωσικών διαταραχών ποικίλης προέλευσης έχει τα δικά της χαρακτηριστικά, σε όλες τις περιπτώσεις, κατά κανόνα, χρησιμοποιούνται νευροληπτικά.
 [ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ]
[ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ]
Ποιος θα επικοινωνήσει;
Θεραπεία σχιζοφρένεια
Η σχιζοφρένεια είναι σίγουρα μια πάθηση που απαιτεί παραπομπή για ψυχιατρική θεραπεία. Και εδώ δεν είναι καθόλου απαραίτητο να υπάρχει άμεση σύνδεση μεταξύ των ψυχωτικών εμπειριών και του διαπραχθέντος εγκλήματος. Αρκεί το υποκείμενο να είναι άρρωστο. Γενικά, όπως επιβεβαιώνει η πρακτική, εάν το έγκλημα δεν σχετίζεται με θετικά ψυχωτικά συμπτώματα, τότε σχετίζεται με μείωση της προσωπικότητας του ασθενούς ως αποτέλεσμα της νόσου. Ταυτόχρονα, φυσικά, μπορεί κανείς να συναντήσει άτομα των οποίων το έγκλημα αποτελεί μέρος του εγκληματικού τους μοτίβου ζωής και τα οποία - όπως συνέβη - αρρώστησαν με σχιζοφρένεια, αλλά γενικά, σε άτομα που χρειάζονται ψυχιατρική θεραπεία θα πρέπει να προσφέρεται τέτοια θεραπεία. Αυτό δεν συμβαίνει πάντα, ειδικά ελλείψει ικανοποιητικών υπηρεσιών νοσηλείας. Εάν, αφενός, το υποκείμενο διαπράξει έγκλημα ενώ βρίσκεται σε πλήρη ύφεση, και αυτό αποτελεί μέρος της εγκληματικής του «καριέρας», τότε είναι υπεύθυνο για τις πράξεις του. Η σχιζοφρένεια μπορεί να είναι τόσο σοβαρή που το υποκείμενο μπορεί να αναγνωριστεί ως ανίκανο να συμμετάσχει στη δίκη. Αυτή η ασθένεια αποτελεί τη βάση για μειωμένη ευθύνη σε περιπτώσεις δολοφονίας και μπορεί να αποτελέσει τη βάση για την εφαρμογή των Κανόνων MacNaughten.
Ο χρόνος από την έναρξη των ψυχωσικών συμπτωμάτων έως την έναρξη της θεραπείας συσχετίζεται με την ταχύτητα της αρχικής θεραπευτικής ανταπόκρισης, την ποιότητα της θεραπευτικής ανταπόκρισης και τη σοβαρότητα των αρνητικών συμπτωμάτων. Η έγκαιρη θεραπεία συνήθως οδηγεί σε ταχύτερη και πληρέστερη ανταπόκριση. Εάν δεν αντιμετωπιστεί κατά τη διάρκεια του πρώτου επεισοδίου, το 70-80% των ασθενών θα αναπτύξει ένα επόμενο επεισόδιο εντός 12 μηνών. Η μακροχρόνια χρήση αντιψυχωσικών μπορεί να μειώσει το ποσοστό υποτροπών κατά περίπου 30% σε διάστημα 1 έτους.
Οι κύριοι στόχοι της θεραπείας είναι η μείωση της σοβαρότητας των ψυχωσικών συμπτωμάτων, η πρόληψη των επιδεινώσεων των συμπτωμάτων και των σχετικών λειτουργικών διαταραχών και η υποβοήθηση του ασθενούς να λειτουργεί στο υψηλότερο δυνατό επίπεδο. Τα αντιψυχωσικά, η αποκατάσταση σε επίπεδο κοινότητας και η ψυχοθεραπεία είναι τα κύρια συστατικά της θεραπείας. Δεδομένου ότι η σχιζοφρένεια είναι μια μακροχρόνια και υποτροπιάζουσα ασθένεια, η διδασκαλία δεξιοτήτων αυτοβοήθειας στους ασθενείς αποτελεί σημαντικό στόχο της θεραπείας.
Με βάση τη συγγένεια για συγκεκριμένους υποδοχείς νευροδιαβιβαστών και τη δραστικότητά τους, τα φάρμακα χωρίζονται σε τυπικά αντιψυχωσικά (νευροληπτικά) και αντιψυχωσικά δεύτερης γενιάς (SGAs). Τα SGAs μπορεί να έχουν ορισμένα πλεονεκτήματα, όπως ελαφρώς μεγαλύτερη αποτελεσματικότητα (αν και για ορισμένα SGAs αυτά τα πλεονεκτήματα είναι αμφιλεγόμενα) και μειωμένη πιθανότητα υπερκινητικών διαταραχών και άλλων παρενεργειών.
Θεραπεία της σχιζοφρένειας με παραδοσιακά αντιψυχωσικά
Ο μηχανισμός δράσης αυτών των φαρμάκων σχετίζεται κυρίως με τον αποκλεισμό των υποδοχέων ντοπαμίνης D2 ( αναστολείς ντοπαμίνης-2). Τα παραδοσιακά αντιψυχωσικά μπορούν να χωριστούν σε υψηλής, ενδιάμεσης και χαμηλής ισχύος. Τα αντιψυχωσικά υψηλής ισχύος έχουν υψηλότερη συγγένεια για τους υποδοχείς ντοπαμίνης και χαμηλότερη συγγένεια για τους αδρενεργικούς και μουσκαρινικούς υποδοχείς. Τα αντιψυχωσικά χαμηλής ισχύος, τα οποία σπάνια χρησιμοποιούνται, έχουν χαμηλότερη συγγένεια για τους υποδοχείς ντοπαμίνης και σχετικά υψηλότερη συγγένεια για τους αδρενεργικούς, μουσκαρινικούς και ισταμινικούς υποδοχείς. Τα διάφορα φάρμακα διατίθενται ως δισκία, υγρά, βραχείας και μακράς δράσης ενδομυϊκές ενέσεις. Η επιλογή του φαρμάκου βασίζεται κυρίως στο προφίλ παρενεργειών, την επιθυμητή οδό χορήγησης και την προηγούμενη απόκριση του ασθενούς στο φάρμακο.[ 91 ]
Παραδοσιακά αντιψυχωσικά
Τάξη |
Προετοιμασία (όρια) |
Ημερήσια δόση |
Μέση δόση |
Σχόλια |
Αλειφατικές φαινοθειαζίνες |
Χλωροπρομαζίνη |
30-800 |
400 mg από το στόμα πριν τον ύπνο |
Πρωτότυπο φαρμάκων χαμηλής ισχύος. Επίσης σε πρωκτικά υπόθετα. |
Πιπεριδίνη |
Θειοριδαζίνη |
150-800 |
400 mg από το στόμα πριν τον ύπνο |
Το μόνο φάρμακο με απόλυτη μέγιστη δόση (800 mg/ημέρα) - σε υψηλές δόσεις προκαλεί μελαγχρωστική αμφιβληστροειδοπάθεια και έχει έντονη αντιχολινεργική δράση. Πρόσθετες προειδοποιήσεις περιλαμβάνονται στις οδηγίες λόγω παράτασης του διαστήματος QTk. |
Διβενζοξαζεπίνες |
Λοξαπίνη |
20-250 |
60 mg από το στόμα πριν τον ύπνο |
Έχει συγγένεια με τους υποδοχείς ντοπαμίνης D και σεροτονίνης 5HT |
Διυδροϊνδολόνες |
Μόλιντον |
15-225 |
60 mg από το στόμα πριν τον ύπνο |
Μπορεί να προκαλέσει απώλεια βάρους |
Θειοξανθίνες |
Θειοθειξένη |
8-60 |
10 mg από το στόμα πριν τον ύπνο |
Υψηλή συχνότητα εμφάνισης ακαθησίας |
Βουτυροφαινόνες |
Αλοπεριδόλη |
1-15 |
4 mg από το στόμα πριν τον ύπνο |
Πρωτότυπο φαρμάκων υψηλής δραστικότητας· διατίθεται δεκανοϊκή αλοπεριδόλη (i/m depot). Η ακαθησία είναι συχνή. |
Διφαινυλοβουτυλοπυριδίνες |
Πιμοζίδη |
1-10 |
3 mg από το στόμα πριν τον ύπνο |
Εγκεκριμένο μόνο για σύνδρομο Tourette |
Πιπεραζίνη |
Τριφλουοπεραζίνη Φλουφαιναζίνη Περφαιναζίνη 2 ' 3 |
2-40 0,5-40 12-64 |
10 mg από το στόμα πριν τον ύπνο 7,5 mg από το στόμα πριν τον ύπνο 16 mg από το στόμα πριν τον ύπνο |
Υπάρχουν επίσης η δεκανοϊκή φλουφαιναζίνη και η ενανθική φλουφαιναζίνη, οι οποίες είναι μορφές αποθέματος (δεν υπάρχουν ισοδύναμα δόσης) |
QTk - διάστημα 07" διορθωμένο για τον καρδιακό ρυθμό.
1 Οι τρέχουσες συστάσεις για την έναρξη τυπικών αντιψυχωσικών είναι η έναρξη με τη χαμηλότερη δόση και η τιτλοποίηση μέχρι την απαιτούμενη δόση. Συνιστάται η ώρα του ύπνου. Δεν υπάρχουν ενδείξεις ότι η ταχεία κλιμάκωση της δόσης είναι πιο αποτελεσματική. Διατίθενται ενδομυϊκά σκευάσματα για οξεία θεραπεία.
Τα συμβατικά αντιψυχωσικά έχουν ορισμένες σοβαρές παρενέργειες, όπως καταστολή, σύγχυση, δυστονία ή μυϊκή ακαμψία, τρόμο, αυξημένα επίπεδα προλακτίνης και αύξηση βάρους (για την αντιμετώπιση των παρενεργειών). Η ακαθησία (κινητική ανησυχία) είναι ιδιαίτερα ενοχλητική και μπορεί να οδηγήσει σε κακή συμμόρφωση. Αυτά τα φάρμακα μπορεί επίσης να προκαλέσουν όψιμη δυσκινησία, μια διαταραχή ακούσιας κίνησης που χαρακτηρίζεται συχνότερα από ζάρωμα των χειλιών και της γλώσσας ή/και αίσθηση «στρίψιματος» στα χέρια ή τα πόδια. Η συχνότητα εμφάνισης όψιμης δυσκινησίας είναι περίπου 5% ανά έτος χρήσης φαρμάκων μεταξύ ασθενών που λαμβάνουν συμβατικά αντιψυχωσικά. Σε περίπου 2% των περιπτώσεων, η όψιμη δυσκινησία είναι σοβαρά παραμορφωτική. Σε ορισμένους ασθενείς, η όψιμη δυσκινησία επιμένει επ' αόριστον, ακόμη και μετά τη διακοπή της φαρμακευτικής αγωγής.
Δύο παραδοσιακά αντιψυχωσικά και ένα αντιψυχωσικό είναι διαθέσιμα ως σκευάσματα μακράς δράσης depot. Αυτά τα σκευάσματα χρησιμοποιούνται για την αποφυγή ασυμβατοτήτων φαρμάκων. Μπορούν επίσης να βοηθήσουν ασθενείς που, λόγω αποδιοργάνωσης, αδιαφορίας ή αποστροφής προς την ασθένεια, δεν μπορούν να λαμβάνουν τα φάρμακά τους από το στόμα σε καθημερινή βάση.
Αντιψυχωσικά Depot
Προετοιμασία 1 |
Δοσολογία |
Ώρα για την κορύφωση 2 |
δεκανοϊκή φλουφαιναζίνη |
12,5-50 mg κάθε 2-4 εβδομάδες |
1 ημέρα |
Ενανθική φλουφαιναζίνη |
12,5-50 mg κάθε 1-2 εβδομάδες |
2 ημέρες |
δεκανοϊκή αλοπεριδόλη |
25-150 mg κάθε 28 ημέρες (πιθανώς κάθε 3-5 εβδομάδες) |
7 ημέρες |
Μικροσφαιρίδια ρισπεριδόνης S |
25-50 mg κάθε 2 εβδομάδες |
35 ημέρες |
1 Χορηγείται ενδομυϊκά χρησιμοποιώντας την τεχνική Z-track.
2 Χρόνος έως την επίτευξη μέγιστης στάθμης μετά από μία εφάπαξ δόση.
Δεδομένου ότι υπάρχει μια καθυστέρηση 3 εβδομάδων μεταξύ της πρώτης ένεσης και της επίτευξης επαρκών επιπέδων στο αίμα, ο ασθενής θα πρέπει να συνεχίσει την από του στόματος αντιψυχωσική θεραπεία για 3 εβδομάδες μετά την πρώτη ένεση. Συνιστάται η αξιολόγηση της ανεκτικότητας πριν από την έναρξη της θεραπείας με από του στόματος ρισπεριδόνη.
Η κλοζαπίνη είναι η μόνη SGA που έχει αποδειχθεί αποτελεσματική σε περίπου 50% των ασθενών που είναι ανθεκτικοί στα παραδοσιακά αντιψυχωσικά. Η κλοζαπίνη μειώνει τα αρνητικά συμπτώματα, δεν προκαλεί ουσιαστικά καμία κινητική παρενέργεια, έχει ελάχιστο κίνδυνο εμφάνισης όψιμης δυσκινησίας, αλλά προκαλεί άλλες ανεπιθύμητες ενέργειες όπως καταστολή, υπόταση, ταχυκαρδία, αύξηση βάρους, σακχαρώδη διαβήτη τύπου 2 και αυξημένη σιελόρροια. Η κλοζαπίνη μπορεί επίσης να προκαλέσει επιληπτικές κρίσεις, η οποία είναι δοσοεξαρτώμενη. Η πιο σοβαρή παρενέργεια είναι η ακοκκιοκυττάρωση, η οποία μπορεί να αναπτυχθεί σε περίπου 1% των ασθενών. Επομένως, είναι απαραίτητη η συχνή παρακολούθηση του αριθμού των λευκών αιμοσφαιρίων και η κλοζαπίνη χρησιμοποιείται συνήθως ως εφεδρικό φάρμακο σε ασθενείς που δεν ανταποκρίνονται επαρκώς σε άλλα φάρμακα. [ 92 ], [ 93 ]
Τα νεότερα SGA έχουν πολλά από τα πλεονεκτήματα της κλοζαπίνης χωρίς τον κίνδυνο ακοκκιοκυτταραιμίας και γενικά προτιμώνται έναντι των παραδοσιακών αντιψυχωσικών για τη θεραπεία οξέων επεισοδίων και την πρόληψη των παροξύνσεων. Τα νεότερα SGA έχουν πολύ παρόμοια αποτελεσματικότητα αλλά διαφορετικές παρενέργειες, επομένως η επιλογή του φαρμάκου βασίζεται στην ατομική ευαισθησία και σε άλλα χαρακτηριστικά του φαρμάκου. Για παράδειγμα, η ολανζαπίνη, η οποία έχει σχετικά υψηλό κίνδυνο σε ασθενείς που λαμβάνουν μακροχρόνια θεραπεία συντήρησης, θα πρέπει να αξιολογείται τουλάχιστον κάθε 6 μήνες. Μπορούν να χρησιμοποιηθούν εργαλεία αξιολόγησης όπως η Κλίμακα Ανώμαλης Ακούσιας Κίνησης. Το κακόηθες νευροληπτικό σύνδρομο είναι μια σπάνια αλλά δυνητικά θανατηφόρα ανεπιθύμητη ενέργεια που χαρακτηρίζεται από μυϊκή ακαμψία, πυρετό, αστάθεια του αυτόνομου νευρικού συστήματος και αυξημένη κρεατινίνη φωσφοκινάση.
Περίπου το 30% των ασθενών με σχιζοφρένεια δεν ανταποκρίνονται στα παραδοσιακά αντιψυχωσικά. Σε αυτές τις περιπτώσεις, η κλοζαπίνη, ένα αντιψυχωσικό δεύτερης γενιάς, μπορεί να είναι αποτελεσματική.
Θεραπεία της σχιζοφρένειας με αντιψυχωσικά δεύτερης γενιάς
Τα αντιψυχωσικά δεύτερης γενιάς δρουν αναστέλλοντας τόσο τους υποδοχείς ντοπαμίνης όσο και της σεροτονίνης (ανταγωνιστές υποδοχέων σεροτονίνης-ντοπαμίνης). Τα SGA γενικά μειώνουν τα θετικά συμπτώματα. Μπορεί να μειώσουν τα αρνητικά συμπτώματα σε μεγαλύτερο βαθμό από τα παραδοσιακά αντιψυχωσικά (αν και αυτές οι διαφορές είναι αμφιλεγόμενες). Μπορεί να προκαλέσουν λιγότερη γνωστική εξασθένηση. Είναι λιγότερο πιθανό να προκαλέσουν εξωπυραμιδικές (κινητικές) παρενέργειες. Έχουν χαμηλότερο κίνδυνο εμφάνισης όψιμης δυσκινησίας. Ορισμένα SGA δεν προκαλούν ή προκαλούν μόνο μια μικρή αύξηση στα επίπεδα προλακτίνης.
Κλίμακα Παθολογικής Ακούσιας Κίνησης
- Παρατηρήστε το βάδισμα του ασθενούς στο δρόμο προς το ιατρείο.
- Ζητήστε από τον ασθενή να αφαιρέσει την τσίχλα ή τις οδοντοστοιχίες εάν προκαλούν προβλήματα.
- Προσδιορίστε εάν ο ασθενής αντιλαμβάνεται ορισμένες κινήσεις.
- Βάλτε τον ασθενή να καθίσει σε μια σταθερή καρέκλα χωρίς μπράτσα, με τα χέρια στα γόνατα, τα πόδια ελαφρώς ανοιχτά και τα πέλματα να ακουμπούν στο πάτωμα. Τώρα και καθ' όλη τη διάρκεια της εξέτασης, παρατηρήστε ολόκληρο το σώμα του ασθενούς για να αξιολογήσετε την κίνηση.
- Δώστε οδηγίες στον ασθενή να καθίσει με τα χέρια του να κρέμονται χωρίς υποστήριξη πάνω από τα γόνατά του.
- Ζητήστε από τον ασθενή να ανοίξει το στόμα του δύο φορές. Παρατηρήστε τις κινήσεις της γλώσσας.
- Ζητήστε από τον ασθενή να βγάλει τη γλώσσα του δύο φορές.
- Ζητήστε από τον ασθενή να χτυπήσει ελαφρά με τον αντίχειρα τα άλλα δάχτυλα του χεριού για 15 δευτερόλεπτα σε κάθε χέρι. Παρατηρήστε το πρόσωπο και τα πόδια.
- Ζητήστε από τον ασθενή να σταθεί όρθιος με τα χέρια του τεντωμένα προς τα εμπρός.
Βαθμολογήστε κάθε στοιχείο σε μια κλίμακα από 0 έως 4 ανάλογα με τον βαθμό αύξησης της σοβαρότητας. 0 - καμία· 1 - ελάχιστη, μπορεί να είναι το ακραίο όριο του κανόνα· 2 - ήπια· 3 - μέτρια· 4 - σοβαρή. Εάν οι κινήσεις παρατηρούνται μόνο μετά την ενεργοποίηση, θα πρέπει να βαθμολογούνται 1 μονάδα λιγότερο από εκείνες που εμφανίζονται αυθόρμητα.
Κινήσεις προσώπου και στόματος |
Εκφράσεις προσώπου Χείλη και περιστοματική περιοχή Σαγόνια Γλώσσα |
Κινήσεις άκρων |
Χέρια Πόδια |
Κινήσεις κορμού |
Λαιμός, ώμοι, γοφοί |
Γενικό συμπέρασμα |
Σοβαρότητα παθολογικών κινήσεων Αποτυχία λόγω παθολογικών κινήσεων Επίγνωση του ασθενούς για μη φυσιολογικές κινήσεις (0 - μη επίγνωση· 4 - σοβαρή δυσφορία) |
Προσαρμοσμένο από: Εγχειρίδιο Αξιολόγησης ECDEU για την Ψυχοφαρμακολογία από τον W. Guy. Πνευματικά δικαιώματα 1976 από το Υπουργείο Υγείας, Παιδείας και Πρόνοιας των ΗΠΑ.
Η αύξηση βάρους, η υπερλιπιδαιμία και ο αυξημένος κίνδυνος διαβήτη τύπου 2 είναι οι κύριες ανεπιθύμητες ενέργειες των αναστολέων ΜΕΑ. Επομένως, πριν από την έναρξη της θεραπείας με αναστολείς ΜΕΑ, όλοι οι ασθενείς θα πρέπει να ελέγχονται για παράγοντες κινδύνου, συμπεριλαμβανομένου του προσωπικού/οικογενειακού ιστορικού διαβήτη, του βάρους, της περιφέρειας μέσης, της αρτηριακής πίεσης, της γλυκόζης αίματος νηστείας και του λιπιδαιμικού προφίλ. Οι ασθενείς και οι οικογένειές τους θα πρέπει να ενημερώνονται για τα σημεία και τα συμπτώματα του διαβήτη (πολυουρία, πολυδιψία, απώλεια βάρους), συμπεριλαμβανομένης της διαβητικής κετοξέωσης (ναυτία, έμετος, αφυδάτωση, γρήγορη αναπνοή, θολή όραση). Επιπλέον, όλοι οι ασθενείς που ξεκινούν αναστολείς ΜΕΑ θα πρέπει να συμβουλεύονται σχετικά με τη διατροφή και τη σωματική δραστηριότητα. Όλοι οι ασθενείς που λαμβάνουν θεραπεία με αντιψυχωσικά χρειάζονται περιοδική παρακολούθηση του σωματικού βάρους, του δείκτη μάζας σώματος (ΔΜΣ), των επιπέδων γλυκόζης νηστείας και θα πρέπει να παραπέμπονται για ειδική αξιολόγηση εάν αναπτυχθεί υπερλιπιδαιμία ή σακχαρώδης διαβήτης τύπου 2. Το κακόηθες νευροληπτικό σύνδρομο έχει συσχετιστεί με σχεδόν όλα τα αντιψυχωσικά φάρμακα, συμπεριλαμβανομένων των νεοκυκλοφορούντων νευροληπτικών.[ 94 ]
Αντιψυχωσικά δεύτερης γενιάς 1
ΚΟΡΙΤΣΙ |
Παρασκευή |
Όρια δόσης |
Μέση δόση για ενήλικες |
Σχόλια |
Διβενζοδιαζεπίνες |
Κλοζαπίνη |
150-450 mg από το στόμα 2 φορές την ημέρα |
400 mg από το στόμα πριν τον ύπνο |
Το πρώτο ΑΣΟ που δείχνει αποτελεσματικότητα σε ασθενείς που είναι ανθεκτικοί στη θεραπεία. Απαιτεί συχνή παρακολούθηση του αριθμού των λευκών αιμοσφαιρίων λόγω κινδύνου ακοκκιοκυτταραιμίας. Αυξάνει τον κίνδυνο επιληπτικών κρίσεων και αύξησης βάρους. |
Βενζοξαζόλες |
Ρισπεριδόνη |
4-10 mg από το στόμα πριν τον ύπνο |
4 mg από το στόμα πριν τον ύπνο |
Μπορεί να προκαλέσει εξωπυραμιδικά συμπτώματα σε δόσεις >6 mg· δοσοεξαρτώμενη αύξηση των επιπέδων προλακτίνης· το μόνο ΑΣΑΦ με ενέσιμη μορφή μακράς δράσης |
Θειενοβενζοδιαζεπίνες |
Ολανζαπίνη |
10-20 mg από το στόμα πριν |
15 mg από το στόμα πριν τον ύπνο |
Η υπνηλία, η αύξηση βάρους και η ζάλη είναι οι πιο συχνές ανεπιθύμητες ενέργειες. |
Διβενζοθειαζεπίνες |
Κουετιαπίνη |
150-375 mg από το στόμα 2 φορές την ημέρα |
200 mg από το στόμα 2 φορές την ημέρα |
Η χαμηλή ισχύς επιτρέπει ευρεία δοσολογία. Δεν υπάρχει αντιχολινεργική δράση. Η τιτλοποίηση της δόσης είναι απαραίτητη λόγω του αποκλεισμού των α-υποδοχέων. Απαιτείται χορήγηση δύο φορές την ημέρα. |
Βενζισοθειαζολυλπιπεραζίνες |
Ζιπρασιδόνη |
40-80 mg από το στόμα 2 φορές την ημέρα |
80 mg από το στόμα 2 φορές την ημέρα |
Αναστέλλει την επαναπρόσληψη της σεροτονίνης και της νορεπινεφρίνης, μπορεί να έχει αντικαταθλιπτικές ιδιότητες. Έχει τον μικρότερο χρόνο ημιζωής των νέων φαρμάκων. Απαιτείται χορήγηση δύο φορές την ημέρα με τροφή. Για οξείες καταστάσεις, διατίθεται ενδομυϊκή μορφή. Χαμηλή τάση αύξησης του σωματικού βάρους. |
Διυδροκαροστυρίλη |
Αριπιπραζόλη |
10-30 mg από το στόμα πριν |
15 mg από το στόμα πριν τον ύπνο |
Μερικός αγωνιστής υποδοχέα ντοπαμίνης-2, χαμηλή τάση για αύξηση βάρους |
Τα APVP είναι αντιψυχωσικά δεύτερης γενιάς.
1 Συνιστάται η παρακολούθηση της αύξησης βάρους και της ανάπτυξης διαβήτη τύπου 2 για αυτήν την κατηγορία αντιψυχωσικών.
Όλα τα αντιψυχωσικά δεύτερης γενιάς σχετίζονται με αυξημένη θνησιμότητα σε ηλικιωμένους ασθενείς με άνοια.
Η θεραπεία της σχιζοφρένειας με άτυπα νευροληπτικά ξεκίνησε σχεδόν ταυτόχρονα με την έναρξη της συνταγογράφησης τυπικών νευροληπτικών σε ασθενείς με σχιζοφρένεια.
Υπηρεσίες αποκατάστασης και κοινωνικής υποστήριξης
Τα προγράμματα κατάρτισης σε ψυχοκοινωνικές δεξιότητες και επαγγελματικής αποκατάστασης βοηθούν πολλούς ασθενείς να εργάζονται, να ψωνίζουν και να φροντίζουν τον εαυτό τους, να διαχειρίζονται το νοικοκυριό τους, να τα πηγαίνουν καλά με τους άλλους και να συνεργάζονται με επαγγελματίες ψυχικής υγείας. Η διατήρηση της απασχόλησης μπορεί να είναι ιδιαίτερα πολύτιμη όταν ο ασθενής τοποθετείται σε ένα ανταγωνιστικό εργασιακό περιβάλλον και του παρέχεται ένας μέντορας στον χώρο εργασίας για να διευκολύνει την προσαρμογή στην εργασία. Με την πάροδο του χρόνου, ο μέντορας στον χώρο εργασίας λειτουργεί μόνο ως εφεδρικός για τη λήψη αποφάσεων ή την επικοινωνία με τους εργοδότες.
Οι υπηρεσίες υποστήριξης στην κοινότητα επιτρέπουν σε πολλά άτομα με σχιζοφρένεια να ζουν στην κοινότητα. Αν και οι περισσότεροι ασθενείς μπορούν να ζήσουν ανεξάρτητα, ορισμένοι χρειάζονται επιβλεπόμενη στέγαση, όπου το προσωπικό είναι παρόν για να διασφαλίσει τη συμμόρφωση με τη φαρμακευτική αγωγή. Τα προγράμματα παρέχουν διαβαθμισμένα επίπεδα εποπτείας σε μια ποικιλία ρυθμίσεων, που κυμαίνονται από 24ωρη υποστήριξη έως περιοδικές επισκέψεις στο σπίτι. Αυτά τα προγράμματα βοηθούν στη διασφάλιση της αυτονομίας του ασθενούς, ενώ η παροχή κατάλληλης ιατρικής περίθαλψης μειώνει την πιθανότητα υποτροπών και την ανάγκη νοσηλείας. Τα προγράμματα θεραπείας στην κοινότητα λειτουργούν στο σπίτι του ασθενούς ή σε άλλο περιβάλλον και έχουν υψηλή αναλογία προσωπικού προς ασθενή. Οι ομάδες θεραπείας παρέχουν άμεσα το μεγαλύτερο μέρος ή το σύνολο της απαραίτητης θεραπείας.
Κατά τη διάρκεια σοβαρών εξάρσεων, μπορεί να απαιτηθεί νοσηλεία ή παρέμβαση σε νοσοκομείο σε κρίση, καθώς και ακούσια νοσηλεία εάν ο ασθενής αποτελεί κίνδυνο για τον εαυτό του ή για άλλους. Παρά την καλύτερη αποκατάσταση και τις κοινωνικές υπηρεσίες, ένας μικρός αριθμός ασθενών, ειδικά εκείνοι με σοβαρά γνωστικά ελλείμματα και εκείνοι που αντιστέκονται στη θεραπεία, χρειάζονται μακροχρόνια νοσηλεία ή άλλη υποστηρικτική φροντίδα.
Ψυχοθεραπεία
Τα τρέχοντα μοντέλα ψυχοθεραπείας για τη σχιζοφρένεια, που μετριάζονται σε μεγάλο βαθμό από απογοητευτικές προσπάθειες του παρελθόντος, είναι πιο μετριοπαθή και ρεαλιστικά στους στόχους τους και θεωρούνται μέρος μιας ολοκληρωμένης θεραπείας με φαρμακολογικές παρεμβάσεις στον πυρήνα. [ 95 ] Στόχος της ψυχοθεραπείας είναι η ανάπτυξη μιας ολοκληρωμένης σχέσης μεταξύ του ασθενούς, της οικογένειας και του γιατρού, ώστε ο ασθενής να μπορεί να μάθει να κατανοεί και να διαχειρίζεται την ασθένειά του, να λαμβάνει φάρμακα όπως του έχει συνταγογραφηθεί και να αντιμετωπίζει το άγχος πιο αποτελεσματικά. Αν και μια κοινή προσέγγιση είναι ο συνδυασμός της ατομικής ψυχοθεραπείας με τη φαρμακευτική αγωγή, υπάρχουν λίγες πρακτικές οδηγίες για αυτό. Η πιο αποτελεσματική ψυχοθεραπεία είναι αυτή που ξεκινά με την αντιμετώπιση των βασικών κοινωνικών αναγκών του ασθενούς, παρέχει υποστήριξη και εκπαίδευση σχετικά με τη φύση της ασθένειας, προάγει την προσαρμοστική λειτουργία και βασίζεται στην ενσυναίσθηση και σε μια σωστή δυναμική κατανόηση της σχιζοφρένειας. Πολλοί ασθενείς χρειάζονται ενσυναισθητική ψυχολογική υποστήριξη για να προσαρμοστούν στο γεγονός ότι η ασθένεια είναι συχνά μια δια βίου διαταραχή που μπορεί να περιορίσει σημαντικά τη λειτουργικότητα.
Για τους ασθενείς που ζουν με τις οικογένειές τους, οι ψυχοεκπαιδευτικές οικογενειακές παρεμβάσεις μπορούν να μειώσουν τα ποσοστά υποτροπής. Ομάδες υποστήριξης και υπεράσπισης, όπως η Εθνική Συμμαχία για τους Ψυχικά Ασθενείς, είναι συχνά χρήσιμες για τις οικογένειες.
Περισσότερες πληροφορίες σχετικά με τη θεραπεία
Πρόβλεψη
Κατά τη διάρκεια των πρώτων 5 ετών μετά την έναρξη της νόσου, η λειτουργικότητα μπορεί να επηρεαστεί, οι κοινωνικές και επαγγελματικές δεξιότητες μπορεί να μειωθούν και η παραμέληση της αυτοφροντίδας μπορεί να αυξηθεί προοδευτικά. Τα αρνητικά συμπτώματα μπορεί να αυξηθούν σε σοβαρότητα και η γνωστική λειτουργία μπορεί να μειωθεί. Στη συνέχεια, οι βλάβες φτάνουν σε ένα οροπέδιο. Υπάρχουν ορισμένες ενδείξεις ότι η σοβαρότητα της νόσου μπορεί να μειωθεί με την ηλικία, ειδικά στις γυναίκες. Υπερκινητικές διαταραχές μπορεί να εμφανιστούν σε ασθενείς με σοβαρά αρνητικά συμπτώματα και γνωστική δυσλειτουργία, ακόμη και αν δεν χρησιμοποιούνται αντιψυχωσικά.
Η πρόγνωση ποικίλλει ανάλογα με τη μορφή της σχιζοφρένειας. Οι ασθενείς με παρανοϊκή σχιζοφρένεια έχουν λιγότερη αναπηρία και ανταποκρίνονται καλύτερα στη θεραπεία. Οι ασθενείς με υποτύπο ελλειμματικής σχιζοφρένειας είναι συνήθως πιο ανάπηροι, έχουν χειρότερη πρόγνωση και είναι πιο ανθεκτικοί στη θεραπεία.
Η σχιζοφρένεια μπορεί να σχετίζεται με άλλες ψυχικές διαταραχές. [ 96 ] Εάν σχετίζεται με ιδεοψυχαναγκαστικά συμπτώματα, η πρόγνωση είναι ιδιαίτερα κακή. Εάν συνοδεύεται από συμπτώματα οριακής διαταραχής προσωπικότητας, η πρόγνωση είναι καλύτερη. Περίπου το 80% των ατόμων με σχιζοφρένεια βιώνουν ένα ή περισσότερα επεισόδια μείζονος κατάθλιψης σε κάποια στιγμή της ζωής τους.
Κατά τη διάρκεια του πρώτου έτους μετά τη διάγνωση, η πρόγνωση σχετίζεται στενά με την αυστηρή τήρηση της συνταγογραφούμενης ψυχοτρόπου φαρμακευτικής αγωγής. Συνολικά, το 1/3 των ασθενών επιτυγχάνει σημαντική και διαρκή βελτίωση. Το 1/3 παρουσιάζει κάποια βελτίωση αλλά έχει περιοδικές εξάρσεις και υπολειμματική βλάβη. Το 1/3 έχει σοβαρά και επίμονα συμπτώματα. Μόνο το 15% όλων των ασθενών επιστρέφει πλήρως στο προ της ασθένειας επίπεδο λειτουργικότητας. Παράγοντες που σχετίζονται με μια καλή πρόγνωση περιλαμβάνουν την καλή προ της ασθένειας λειτουργικότητα (π.χ. καλή ακαδημαϊκή επίδοση, επιτυχημένη εργασία), την καθυστερημένη ή/και αιφνίδια έναρξη ασθένειας, το οικογενειακό ιστορικό διαταραχών της διάθεσης εκτός από τη σχιζοφρένεια, την ελάχιστη γνωστική εξασθένηση, τα ήπια αρνητικά συμπτώματα και την παρανοειδή ή μη ελλειμματική μορφή. Παράγοντες που σχετίζονται με μια κακή πρόγνωση περιλαμβάνουν την πρώιμη ηλικία έναρξης, την κακή προ της ασθένειας λειτουργικότητα, το οικογενειακό ιστορικό σχιζοφρένειας και τον αποδιοργανωμένο ή ελλειμματικό υπότυπο με πολλαπλά αρνητικά συμπτώματα. Οι άνδρες έχουν χειρότερα αποτελέσματα από τις γυναίκες. Οι γυναίκες ανταποκρίνονται καλύτερα στην αντιψυχωσική θεραπεία.
Η κατάχρηση αλκοόλ και ναρκωτικών αποτελεί σημαντικό πρόβλημα σε περίπου 50% των ατόμων με σχιζοφρένεια. Ανεπίσημα στοιχεία υποδηλώνουν ότι η μαριχουάνα και άλλα παραισθησιογόνα μπορεί να είναι εξαιρετικά καταστροφικά για τα άτομα με σχιζοφρένεια και θα πρέπει να αποθαρρύνονται. Η συνυπάρχουσα κατάχρηση ουσιών αποτελεί ισχυρό προγνωστικό παράγοντα κακής έκβασης και μπορεί να οδηγήσει σε μη συμμόρφωση με τη φαρμακευτική αγωγή, υποτροπές, συχνές νοσηλείες, μειωμένη λειτουργικότητα και απώλεια κοινωνικής υποστήριξης, συμπεριλαμβανομένης της έλλειψης στέγης.

