
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Σύνδρομο υπερδιέγερσης των ωοθηκών
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 05.07.2025
Το σύνδρομο υπερδιέγερσης ωοθηκών (OHSS) είναι μια ιατρογενής επιπλοκή που βασίζεται στην υπερεργική ανεξέλεγκτη απόκριση των ωοθηκών στη χορήγηση γοναδοτροπινών σε κύκλους διέγερσης ωορρηξίας και σε προγράμματα υποβοηθούμενης αναπαραγωγής.
Το σύνδρομο μπορεί να εκδηλωθεί μετά από πρόκληση ωορρηξίας με κλομιφαίνη ή κατά την έναρξη της εγκυμοσύνης σε έναν αυθόρμητο κύκλο.
 [ 1 ]
[ 1 ]
Επιδημιολογία
Η συχνότητα εμφάνισης του συνδρόμου υπερδιέγερσης των ωοθηκών ποικίλλει από 0,5 έως 14% με διαφορετικά σχήματα διέγερσης της ωορρηξίας και δεν τείνει να μειώνεται. Η νόσος έχει ποικίλους βαθμούς σοβαρότητας και μπορεί να αποβεί μοιραία λόγω της ανάπτυξης θρομβοεμβολικών επιπλοκών ή ARDS. Το αναμενόμενο ποσοστό θνησιμότητας είναι 1 στις 450-500 χιλιάδες γυναίκες. Οι σοβαρές μορφές του συνδρόμου, που απαιτούν νοσηλεία στη μονάδα εντατικής θεραπείας, εμφανίζονται σε ποσοστό 0,2-10%. Σύμφωνα με το Ρωσικό Εθνικό Μητρώο Μεθόδων Υποβοηθούμενης Αναπαραγωγής, η συχνότητα εμφάνισης σοβαρού OHSS το 2004 ήταν 5,6%.
Αιτίες του Συνδρόμου Υπερδιέγερσης των Ωοθηκών
Παράγοντες κινδύνου για την ανάπτυξη συνδρόμου υπερδιέγερσης των ωοθηκών:
- ηλικία κάτω των 35 ετών,
- ασθενική σωματική διάπλαση,
- η παρουσία πολυκυστικών ή πολυωοθυλακικών ωοθηκών,
- ωρίμανση περισσότερων από δέκα ωοθυλακίων στο πρωτόκολλο διέγερσης ωορρηξίας,
- χρήση αγωνιστών της ορμόνης απελευθέρωσης γοναδοτροπινών και υψηλών δόσεων γοναδοτροπινών,
- η έναρξη της εγκυμοσύνης,
- υποστήριξη της ωχρινικής φάσης με παρασκευάσματα hCG,
- αλλεργικές ασθένειες.
Πώς αναπτύσσεται το σύνδρομο υπερδιέγερσης των ωοθηκών;
Το σύνδρομο υπερδιέγερσης των ωοθηκών εμφανίζεται στο πλαίσιο ασυνήθιστα υψηλής συγκέντρωσης ορμονών φύλου στο πλάσμα του αίματος, επηρεάζοντας αρνητικά τις λειτουργίες διαφόρων συστημάτων του σώματος, κυρίως των ωοθηκών, και χαρακτηρίζεται από αύξηση του μεγέθους των ωοθηκών, μερικές φορές έως και 20-25 cm σε διάμετρο, με σχηματισμό ωοθυλακικών και ωχρινικών κύστεων σε αυτές στο πλαίσιο έντονου στρωματικού οιδήματος. Η αιτία για την ανάπτυξη του συνδρόμου είναι η εισαγωγή μιας ωορρηκτικής δόσης χοριακής γοναδοτροπίνης. Η ανάπτυξη του συνδρόμου βασίζεται στο φαινόμενο της «αυξημένης αγγειακής διαπερατότητας», που οδηγεί σε μαζική απελευθέρωση υγρού πλούσιου σε πρωτεΐνες στον τρίτο χώρο, το διάμεσο χώρο και στην εναπόθεσή του με την ανάπτυξη υποογκαιμίας, αιμοσυγκέντρωσης, ολιγουρίας, υποπρωτεϊναιμίας, ηλεκτρολυτικής ανισορροπίας, αυξημένης δραστηριότητας ηπατικών ενζύμων, σχηματισμού ασκίτη, υδροθώρακα, υδροπερικαρδίου με ή χωρίς υποογκαιμικό σοκ. Ωστόσο, ο «παράγοντας Χ» που προκαλεί διαρροή υγρών παραμένει άγνωστος. Σε σοβαρές περιπτώσεις, εμφανίζονται ανασάρκα, οξεία νεφρική ανεπάρκεια, θρομβοεμβολικές επιπλοκές και ARDS.
Επί του παρόντος, το σύνδρομο υπερδιέγερσης των ωοθηκών εξετάζεται από την άποψη του SIRS, στο πλαίσιο του οποίου εμφανίζεται μαζική βλάβη στο ενδοθήλιο. Σε ασθενείς με OHSS, βρέθηκαν υψηλές συγκεντρώσεις ιντερλευκινών (IL-1, IL-2, IL-6, IL-8), παραγόντων νέκρωσης όγκων (TNF-a, TNF-(3)), οι οποίοι ενισχύουν τη σύνθεση προσταγλανδινών από τις ωοθήκες, την νεοαγγείωση των ωοθηκών και την αγγειακή διαπερατότητα, στο περιτοναϊκό διίδρωμα. Υπό την επίδραση προφλεγμονωδών κυτοκινών, συμβαίνει συστηματική ενεργοποίηση των διεργασιών πήξης. Το μέγεθος της λευκοκυττάρωσης συσχετίζεται με τη σοβαρότητα του SIRS. Η οργανοσυστημική βλάβη στο OHSS είναι παρόμοια με τη βλάβη που εμφανίζεται στη σήψη. Ο ρόλος του μικροβιακού παράγοντα στο OHSS και η συμβολή του στην ανάπτυξη του SIRS βρίσκονται υπό συζήτηση. Υποτίθεται ότι οι μικροοργανισμοί που αποικίζουν τα έντερα και την ουρογεννητική οδό μπορούν να διεισδύσουν πέρα από το περιβάλλον τους και να έχουν επίδραση στον οργανισμό παρόμοια με αυτή στη σήψη.
Συμπτώματα του συνδρόμου υπερδιέγερσης των ωοθηκών
Η σοβαρότητα του συνδρόμου σχετίζεται άμεσα με τη σοβαρότητα των αιμοδυναμικών διαταραχών που προκαλούν την κλινική εικόνα. Η έναρξη του συνδρόμου μπορεί να είναι σταδιακή με αυξανόμενα συμπτώματα ή αιφνίδια (οξεία), κατά την οποία συμβαίνει μια απότομη ανακατανομή υγρού στο σώμα μέσα σε λίγες ώρες με συσσώρευση στις ορώδεις κοιλότητες. Όταν εκδηλώνεται το σύνδρομο, εμφανίζονται παράπονα για αδυναμία, ζάλη, πονοκέφαλο, τρεμόπαιγμα "μύγες" μπροστά στα μάτια, δύσπνοια σε ηρεμία και κατά τη διάρκεια σωματικής άσκησης, ξηρό βήχα που εντείνεται στην ύπτια θέση, ξηροστομία, ναυτία, έμετο, διάρροια, φούσκωμα, αίσθημα φούσκωμα, ένταση, κοιλιακό άλγος συχνά χωρίς σαφή εντοπισμό, σπάνια ούρηση, πυρετό, πρήξιμο των εξωτερικών γεννητικών οργάνων και των κάτω άκρων.
Σε ασθενείς με σύνδρομο υπερδιέγερσης ωοθηκών, μπορεί να αναπτυχθεί αναπνευστική ανεπάρκεια λόγω περιορισμένης κινητικότητας των πνευμόνων λόγω ασκίτη, διόγκωσης των ωοθηκών ή πλευριτικής συλλογής. Η πορεία του σοβαρού OHSS στο στάδιο της εκδήλωσης μπορεί να περιπλακεί από οξύ υδροθώρακα, ARDS, πνευμονική εμβολή, πνευμονική εμβολή, ατελεκτασία και ενδοκυψελιδική αιμορραγία. Η πλευριτική συλλογή διαγιγνώσκεται σε περίπου 70% των γυναικών με μέτριο έως σοβαρό OHSS και η συλλογή μπορεί να είναι μονομερής ή αμφοτερόπλευρη και να εμφανίζεται στο πλαίσιο ασκίτη. Στο OHSS, έχουν περιγραφεί μετατόπιση και συμπίεση των μεσοθωρακικών οργάνων λόγω μαζικής δεξιάς πλευριτικής συλλογής με την ανάπτυξη σοκ, καθώς και θανατηφόρα έκβαση σε γυναίκα με OHSS και υδροθώρακα λόγω ατελεκτασίας, μαζικής αιμορραγίας στον κυψελιδικό αυλό.
Αιμοδυναμικές διαταραχές. Σε μέτριο και σοβαρό OHSS, εμφανίζονται αρτηριακή υπόταση και ταχυκαρδία.
Ασκίτης. Η κοιλιά είναι διογκωμένη, συχνά τεταμένη, επώδυνη σε όλες τις περιοχές, αλλά πιο συχνά στο υπογάστριο στην προβολή των ωοθηκών.
Νεφρική και ηπατική δυσλειτουργία. Παρατηρούνται κατακράτηση ούρων, ολιγουρία, ανουρία, ηπατομεγαλία.
Η πορεία του OHSS στο 80% των ασθενών με σοβαρή μορφή του συνδρόμου συνοδεύεται από πυρετό. Στο 20% των γυναικών, ο πυρετός εμφανίζεται σε φόντο ουρολοίμωξης, στο 3,8% - λόγω πνευμονίας, στο 3,3% - λοίμωξης του ανώτερου αναπνευστικού συστήματος. Η θρομβοφλεβίτιδα λόγω της εγκατάστασης ενδοφλέβιου καθετήρα προκαλεί πυρετό στο 2%, φλεγμονή του υποδόριου λίπους στο σημείο παρακέντησης του κοιλιακού τοιχώματος κατά τη διάρκεια λαπαροκέντησης - στο 1% των ασθενών. Η μόλυνση του χειρουργικού τραύματος εμφανίζεται στο 1% και τα αποστήματα μετά την ένεση (ενδομυϊκή χορήγηση προγεστερόνης) στο 0,5%. Ο πυρετός μη μολυσματικής γένεσης σε κάθε δεύτερο ασθενή με OHSS πιθανώς σχετίζεται με ενδογενείς πυρετογόνους μηχανισμούς. Έχουν περιγραφεί μεμονωμένες περιπτώσεις σήψης σε σοβαρό OHSS.
Στο πλαίσιο της ανάπτυξης του συνδρόμου, εμφανίζεται επιδείνωση των λανθανουσών χρόνιων σωματικών ασθενειών.
Τι σε προβληματιζει?
Ταξινόμηση
Δεν υπάρχει μία ενιαία ταξινόμηση του συνδρόμου υπερδιέγερσης των ωοθηκών. Με βάση τα κλινικά και εργαστηριακά συμπτώματα, διακρίνονται τέσσερις βαθμοί σοβαρότητας του συνδρόμου:
- Ήπιο OHSS. Κοιλιακή δυσφορία, ωοθήκες διαμέτρου έως 8 cm με ή χωρίς κύστεις, οι εργαστηριακές παράμετροι είναι φυσιολογικές. Το ήπιο OHSS ονομάζεται «ελεγχόμενη υπερδιέγερση των ωοθηκών», καθώς αυτή η κατάσταση παρατηρείται σε όλους τους κύκλους υπερωορρηξίας και προς το παρόν δεν θεωρείται παθολογικό σύνδρομο που απαιτεί θεραπεία.
- Μέτριο OHSS. Μέτριος πόνος σε όλα τα μέρη της κοιλιάς, ναυτία, έμετος, διάρροια, ωοθήκες διαμέτρου 8-12 cm με κύστεις, υπερηχογράφημα ή/και κλινικά σημεία ασκίτη, αιματοκρίτης που δεν υπερβαίνει το 45%, λευκοκυττάρωση - 10-16x10 9 /l, υπερπηκτικότητα (D-διμερές - περισσότερο από 0,5 μg/ml, συγκέντρωση ινωδογόνου - περισσότερο από 400 mg/dl, APTT, INR - εντός φυσιολογικών ορίων).
- Σοβαρό OHSS. Αιματοκρίτης άνω του 45%, λευκοκυττάρωση 17-24x109 / l, υπερπηκτικότητα (D-διμερές άνω των 5 μg/ml, ινωδογόνο άνω των 600 mg/dl), ωοθήκες άνω των 12 cm σε διάμετρο με κύστεις, όλα τα κλινικά και εργαστηριακά σημεία μέτριου OHSS και τεταμένος ασκίτης, υδροθώρακας, ηπατική δυσλειτουργία, ολιγουρία [διούρηση μικρότερη από 0,5 ml/(kg h)].
- Κρίσιμο OHSS. Αιματοκρίτης άνω του 55%, λευκοκυττάρωση άνω των 25x109/l, τεταμένος ασκίτης, αμφοτερόπλευρος υδροθώρακας, υδροπερικάρδιο, ανασάρκωμα, διογκωμένες ωοθήκες έως 20-25 cm, ολιγουρία ή ανουρία, οξεία νεφρική ανεπάρκεια, θρομβοεμβολικές επιπλοκές, ARDS.
Το σύνδρομο υπερδιέγερσης των ωοθηκών διακρίνεται επίσης σε πρώιμο και όψιμο.
Εάν το OHSS εμφανιστεί στην ωχρινική φάση και δεν συμβεί εμφύτευση, το σύνδρομο εξαφανίζεται ξαφνικά και αυθόρμητα με την έναρξη της εμμήνου ρύσεως, σπάνια φτάνοντας σε σοβαρή μορφή. Εάν συμβεί εμφύτευση, συχνότερα παρατηρείται επιδείνωση της κατάστασης της ασθενούς κατά τις πρώτες 12 εβδομάδες της εγκυμοσύνης. Το όψιμο OHSS προκαλείται από σημαντική αύξηση της hCG στο πλάσμα του αίματος και συνήθως σχετίζεται με την εμφύτευση και την πρώιμη εγκυμοσύνη.
Συνέπειες και επιπλοκές
Οι επιπλοκές του συνδρόμου υπερδιέγερσης των ωοθηκών μπορεί να συμβούν με την ανάπτυξη θρομβοεμβολικών επιπλοκών. Η αιτία της θρόμβωσης στο OHSS παραμένει άγνωστη, αλλά ο κύριος ρόλος στην παθογένεση αυτής της πάθησης αποδίδεται σε υψηλές συγκεντρώσεις ορμονών φύλου, προφλεγμονωδών κυτοκινών, αιμοσυγκέντρωσης και μείωσης του VCP. Οι μεγάλες περίοδοι νοσηλείας, η περιορισμένη κινητική δραστηριότητα, η μειωμένη φλεβική επιστροφή λόγω αύξησης των ωοθηκών, η αύξηση της δραστηριότητας των παραγόντων πήξης, των αναστολέων ινωδόλυσης και των αιμοπεταλίων συμβάλλουν επιπλέον στον υψηλό κίνδυνο εμφάνισης θρομβωτικών επιπλοκών που σχετίζονται με το OHSS. Έχει αποδειχθεί ότι στο 84% των ασθενών με θρομβοεμβολικές επιπλοκές που προέκυψαν μετά από πρόκληση ωορρηξίας και σε προγράμματα υποβοηθούμενης αναπαραγωγής, η ανάπτυξή τους συνέβη στο πλαίσιο της εγκυμοσύνης. Στο 75% των περιπτώσεων, ο σχηματισμός θρόμβου παρατηρήθηκε στην φλεβική κοίτη με κυρίαρχη εντόπιση στα αγγεία των άνω άκρων, του λαιμού και της κεφαλής (60%). Σε έναν αριθμό ασθενών διαγνώστηκε αυθόρμητη αρτηριακή θρόμβωση εντοπισμένη στα εγκεφαλικά αγγεία. Λιγότερο συχνά, παρατηρήθηκαν θρόμβοι στις μηριαίες, ιγνυακές, καρωτίδες, υποκλείδιες, λαγόνιες, ωλένιες, μεσεντερικές αρτηρίες και στην αορτή. Η βιβλιογραφία παρουσιάζει μια παρατήρηση της ανάπτυξης απόφραξης της κεντρικής αρτηρίας του αμφιβληστροειδούς με απώλεια όρασης στο OHSS. Η συχνότητα εμφάνισης πνευμονικής εμβολής σε ασθενείς με OHSS και βαθιά φλεβική θρόμβωση των κάτω άκρων είναι 29%, ενώ σε γυναίκες με OHSS και βαθιά φλεβική θρόμβωση των άνω άκρων και αρτηριακή θρόμβωση, ο κίνδυνος αυτής της επιπλοκής είναι σημαντικά χαμηλότερος και είναι 4 και 8%, αντίστοιχα.
Σοβαρές περιπτώσεις συνδρόμου υπερδιέγερσης των ωοθηκών μπορεί να συνοδεύονται από επιπλοκές που απαιτούν χειρουργική επέμβαση - ρήξη κύστης ωοθήκης και ενδοκοιλιακή αιμορραγία, στρέψη των μητρικών εξαρτημάτων, έκτοπη κύηση.
Διάγνωση του συνδρόμου υπερδιέγερσης των ωοθηκών
Η διάγνωση του συνδρόμου υπερδιέγερσης των ωοθηκών βασίζεται στην αναμνησία, σε μια ολοκληρωμένη κλινική, εργαστηριακή και οργανική εξέταση που αποκαλύπτει διευρυμένες ωοθήκες με πολλαπλές κύστεις, έντονη αιμοσυγκέντρωση και υπερπηξία σε ασθενή που χρησιμοποίησε υποβοηθούμενες αναπαραγωγικές τεχνολογίες ή ελεγχόμενη πρόκληση ωορρηξίας σε αυτόν τον κύκλο για να επιτύχει εγκυμοσύνη.
Εργαστηριακή έρευνα
Κλινική εξέταση αίματος
Αιματοκρίτης άνω του 40%, συγκέντρωση αιμοσφαιρίνης άνω των 140 g/l, λευκοκυττάρωση έως 50x10 9 /l χωρίς μετατόπιση προς τα αριστερά, θρομβοκυττάρωση έως 500-600x10 6 /l. Η αιμοσυγκέντρωση (αιματοκρίτης άνω του 55%) υποδηλώνει πιθανή απειλή για τη ζωή.
Βιοχημική εξέταση αίματος
Ηλεκτρολυτική ανισορροπία, συμπεριλαμβανομένης της υπερκαλιαιμίας (περισσότερο από 5,3 mmol/l) και της υπονατριαιμίας (περισσότερο από 135 mmol/l), που οδηγεί σε μειωμένη ωσμωτικότητα πλάσματος. Υποπρωτεϊναιμία (ολική πρωτεΐνη περισσότερο από 66 g/l), υπολευκωματιναιμία (λευκωματίνη λιγότερο από 35 g/l), υψηλή C-αντιδρώσα πρωτεΐνη, αυξημένες ηπατικές τρανσαμινάσες έως 800 U/l, σε ορισμένες περιπτώσεις αυξημένη GGT ή αλκαλική φωσφατάση, σε ορισμένους ασθενείς - αυξημένη συγκέντρωση κρεατινίνης περισσότερο από 80 μmol/l και ουρίας περισσότερο από 8,3 mmol/l.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Πηξογράφημα
Αυξημένα επίπεδα ινωδογόνου πάνω από 400 mg/dl, παράγοντας von Willebrand πάνω από 140%, μειωμένες συγκεντρώσεις αντιθρομβίνης III κάτω από 80%, D-διμερές πάνω από 0,5 mcg/ml. Φυσιολογικές τιμές για APTT, PTI, INR.
 [ 24 ]
[ 24 ]
Ανοσοσφαιρίνες αίματος
Μειωμένη συγκέντρωση IgG και IgA στο πλάσμα του αίματος. Γενική ανάλυση ούρων. Πρωτεϊνουρία.
Ανάλυση της σύνθεσης του ασκιτικού υγρού
Υψηλή περιεκτικότητα σε πρωτεΐνη (πάνω από 42 g/l) και λευκωματίνη (πάνω από 23 g/l), χαμηλός αριθμός λευκών αιμοσφαιρίων, σχετικά υψηλός αριθμός ερυθρών αιμοσφαιρίων, υψηλές συγκεντρώσεις όλων των προφλεγμονωδών κυτοκινών, C-αντιδρώσα πρωτεΐνη έως 135 mg/l (φυσιολογικό 0-8,2 mg/l), κλάσμα σφαιρίνης των πρωτεϊνών.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Δείκτες όγκου στο πλάσμα του αίματος
Η συγκέντρωση του CA-125, που αντανακλά τον μαζικό πολλαπλασιασμό του ωοθηκικού ιστού, φτάνει στις μέγιστες τιμές της (έως 5125 U/ml) μέχρι τη 2η εβδομάδα ανάπτυξης του OHSS, όταν και οι δύο ωοθήκες είναι περισσότερο διογκωμένες. Το αυξημένο επίπεδο του καρκινικού δείκτη παραμένει έως και 15-23 εβδομάδες μετά την εμφάνιση σημείων συνδρόμου υπερδιέγερσης των ωοθηκών, παρά τη θεραπεία.
Η προκαλσιτονίνη στον ορό του αίματος προσδιορίζεται στο 50% των ασθενών στην περιοχή των 0,5-2,0 ng/ml, η οποία θεωρείται μέτρια συστηματική φλεγμονώδης αντίδραση.
Μικροβιολογική έρευνα
Κατά την εξέταση των ούρων που εκκρίνονται από τον κόλπο και τον αυχενικό σωλήνα, απομονώνονται άτυπα παθογόνα Pseudomonas, Proteus, Klebsiella, Enterobacter, E coli σε ποσότητες άνω των 10.000 CFU/ml.
Ενόργανη έρευνα
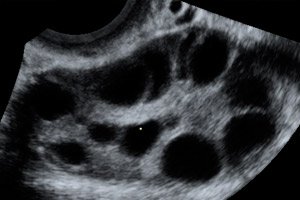
Υπερηχογράφημα των πυελικών οργάνων
Διογκωμένες ωοθήκες διαμέτρου από 6 έως 25 cm με πολλαπλές κύστεις, η μήτρα έχει φυσιολογικό μέγεθος ή είναι διευρυμένη, η παρουσία ελεύθερου υγρού στην πυελική κοιλότητα και η φυσιολογική προοδευτική μονήρης ή πολύδυμη κύηση.
Υπερηχογράφημα κοιλιακών οργάνων
Η παρουσία ελεύθερου υγρού στην κοιλιακή κοιλότητα σε ποσότητα από 1 έως 5-6 λίτρα. Κανονικό μέγεθος και δομή του ήπατος ή ηπατομεγαλία. Ηχωτικές ενδείξεις χολικής δυσκινησίας. Κατά την εξέταση των νεφρών, το καλυκικό-πυελικό σύμπλεγμα είναι αμετάβλητο.
Υπερηχογράφημα των υπεζωκοτικών κοιλοτήτων
Παρουσία ελεύθερου υγρού EchoCG. Στο πλαίσιο αιμοδυναμικών διαταραχών, μειωμένο κλάσμα εξώθησης (EF), μειωμένος τελικός διαστολικός όγκος, μειωμένη φλεβική επιστροφή, σε ορισμένες περιπτώσεις - η παρουσία ελεύθερου υγρού στην περικαρδιακή κοιλότητα.
ΗΚΓ
Διαταραχή ρυθμού όπως κοιλιακή έκτακτη συστολή, ταχυκαρδία, διάχυτες μεταβολικές και ηλεκτρολυτικές αλλαγές στο μυοκάρδιο. Ακτινογραφία θώρακος. Διεξάγεται εάν υπάρχει υποψία ARDS και θρομβοεμβολής. Ένα χαρακτηριστικό ακτινογραφικό εύρημα στο ARDS είναι η εμφάνιση ενός μοτίβου "θολής υάλου" και διάχυτων πολυεστιακών διηθήσεων αρκετά υψηλής πυκνότητας (πύκνωση) με καλά καθορισμένους αερόβιους βρόγχους, δηλαδή η ανάπτυξη εκτεταμένης βλάβης στο πνευμονικό παρέγχυμα. Στην πνευμονική εμβολή, η ακτινογραφία αποκαλύπτει υψηλή θέση του θόλου του διαφράγματος, δισκοειδή ατελεκτασία, πληθώρα μιας από τις πνευμονικές ρίζες ή μια "αποκομμένη" ρίζα, εξάντληση του πνευμονικού μοτίβου πάνω από την ισχαιμική περιοχή του πνεύμονα και μια περιφερική τριγωνική σκιά φλεγμονής.
Ενδείξεις για διαβούλευση με άλλους ειδικούς
Λόγω της εμπλοκής όλων των οργάνων και συστημάτων στην παθολογική διαδικασία, η εξέταση από θεραπευτή είναι υποχρεωτική. Εάν υπάρχει υποψία θρομβωτικών επιπλοκών, απαιτείται συμβουλή αγγειακού χειρουργού. Σε περίπτωση έντονου υδροθώρακα, απαιτείται συμβουλή θωρακοχειρουργού για να αποφασιστεί η διενέργεια υπεζωκοτικής παρακέντησης.
Τι χρειάζεται να εξετάσετε;
Πώς να εξετάσετε;
Ποιες δοκιμές χρειάζονται;
Θεραπεία του συνδρόμου υπερδιέγερσης των ωοθηκών
Η απουσία σαφούς αντίληψης της παθοφυσιολογίας του OHSS καθιστά αδύνατη την εφαρμογή αποτελεσματικής, παθογενετικά τεκμηριωμένης θεραπείας που να επιτρέπει την αποτελεσματική και άμεση διακοπή της ανάπτυξης του συνδρόμου και των πολυοργανικών διαταραχών που συνοδεύουν σοβαρές μορφές συνδρόμου υπερδιέγερσης των ωοθηκών. Προς το παρόν, δεν υπάρχει ειδική θεραπεία για το σύνδρομο υπερδιέγερσης των ωοθηκών, επομένως τα θεραπευτικά μέτρα για αυτές τις ασθενείς περιορίζονται σε παθογενετική θεραπεία μέχρι την αυθόρμητη υποχώρηση του συνδρόμου, καθώς η συγκέντρωση της hCG στο πλάσμα του αίματος μειώνεται σε διάστημα 7 ημερών σε κύκλους όπου δεν έχει συμβεί εγκυμοσύνη ή 10-20 ημερών όταν έχει συμβεί εγκυμοσύνη. Οι περισσότεροι ασθενείς που νοσηλεύονται σε μονάδες εντατικής θεραπείας έχουν ήδη εισαχθεί με διάγνωση OHSS μετά από εξωτερική θεραπεία, η οποία συνίσταται σε καθημερινή αξιολόγηση του βάρους και της διούρησης, περιορισμό της υπερβολικής σωματικής δραστηριότητας και της σεξουαλικής δραστηριότητας, άφθονη κατανάλωση υγρών με την προσθήκη διαλυμάτων πλούσιων σε ηλεκτρολύτες και περιοδικές εξετάσεις αίματος. Η συζήτηση της θεραπευτικής στρατηγικής για αυτήν την ομάδα ασθενών περιλαμβάνει ολοκληρωμένη συμπτωματική θεραπεία που στοχεύει στην πρόληψη της ανάπτυξης PRF με την αποκατάσταση του CCP, την εξάλειψη της αιμοσυγκέντρωσης, της ηλεκτρολυτικής ανισορροπίας, την πρόληψη της οξείας νεφρικής ανεπάρκειας, του ARDS και των θρομβοεμβολικών επιπλοκών.
Στάδιο 1 - αξιολόγηση της σοβαρότητας της πάθησης
Το πρώτο βήμα για τον καθορισμό της τακτικής διαχείρισης μιας ασθενούς με σύνδρομο υπερδιέγερσης ωοθηκών είναι η αξιολόγηση της αιμοδυναμικής και της αναπνευστικής λειτουργίας. Είναι επίσης απαραίτητο να διεξαχθεί μια πλήρης κλινική εξέταση με ενδελεχή μελέτη της κατάστασης των άκρων, της κεφαλής και του λαιμού για να αποκλειστεί η εν τω βάθει φλεβική θρόμβωση και να εγκατασταθεί ένας περιφερικός φλεβικός καθετήρας ή ένας κεντρικός φλεβικός καθετηριασμός. Ο καθετηριασμός της υποκλείδιας φλέβας είναι ο καταλληλότερος, καθώς ο κίνδυνος θρόμβωσης σε αυτή την περίπτωση είναι ο χαμηλότερος. Ο καθετηριασμός της ουροδόχου κύστης είναι απαραίτητος για την αξιολόγηση της διούρησης. Είναι απαραίτητο να εξετάζονται καθημερινά οι παράμετροι της κλινικής εξέτασης αίματος, οι ηλεκτρολύτες στο πλάσμα του αίματος, η πρωτεΐνη, η δραστηριότητα των ηπατικών ενζύμων, η κρεατινίνη, τα επίπεδα ουρίας και οι παράμετροι του πήγματος. Διεξάγεται κοιλιακό υπερηχογράφημα για να προσδιοριστεί ο βαθμός διεύρυνσης των ωοθηκών και η παρουσία ασκίτη.
Στάδιο 2 - θεραπεία με έγχυση
Η φαρμακευτική θεραπεία ασθενών με OHSS θα πρέπει να στοχεύει στη διατήρηση της αιμοδυναμικής και στην κινητοποίηση του υγρού που περιέχεται στην κοιλιακή κοιλότητα δημιουργώντας αρνητικό ισοζύγιο νατρίου και νερού. Ο πρωταρχικός στόχος είναι η αντικατάσταση του όγκου του κυκλοφορούντος υγρού για τη μείωση της αιμοσυγκέντρωσης και τη διατήρηση επαρκούς νεφρικής διήθησης. Κρυσταλλοειδή και κολλοειδή διαλύματα χρησιμοποιούνται για τη θεραπεία έγχυσης του συνδρόμου υπερδιέγερσης των ωοθηκών.
Η επιλογή του κρυσταλλοειδούς διαλύματος καθορίζεται από την ηλεκτρολυτική ανισορροπία. Κατά τον προσδιορισμό της ποσότητας των χορηγούμενων κρυσταλλοειδών, είναι απαραίτητο να ληφθεί υπόψη ότι σε συνθήκες γενικευμένης ενδοθηλιακής βλάβης, ο όγκος αυτών των διαλυμάτων θα πρέπει να είναι 2-3 φορές μικρότερος από τον όγκο των κολλοειδών διαλυμάτων, καθώς η επικράτηση των κρυσταλλοειδών επιδεινώνει τη συσσώρευση υγρού στις ορώδεις κοιλότητες και σε ορισμένες περιπτώσεις οδηγεί στην ανάπτυξη ανασάρκας.
Το φάρμακο εκλογής για την αποκατάσταση και διατήρηση του ενδοαγγειακού όγκου σε ασθενείς με OHSS είναι το υδροξυαιθυλικό άμυλο 130/0 42 ημερήσιος όγκος - 25-30 ml/kg. Το υδροξυαιθυλικό άμυλο 200/0 5 μπορεί επίσης να χρησιμοποιηθεί στη βασική θεραπεία του OHSS σε όγκο 20 ml/(kg x ημέρα). Ωστόσο, μπορεί να συσσωρευτεί στον οργανισμό και με παρατεταμένη χρήση μπορεί να προκαλέσει ηπατική δυσλειτουργία και να αυξήσει το επίπεδο των ηπατικών τρανσαμινασών, μερικές φορές έως και 800 U/l. Σε αυτό το ποσοστό ασθενών, είναι ακατάλληλη η χρήση υδροξυαιθυλικού αμύλου 450/0 7 λόγω του υψηλού κινδύνου αλλεργικών αντιδράσεων, της αρνητικής επίδρασης στη νεφρική και ηπατική λειτουργία, της επιδείνωσης των παραμέτρων αιμοπηξίας (παράταση του χρόνου πήξης του αίματος, κίνδυνος αιμορραγικών επιπλοκών). Οι ενδείξεις για τη χρήση διαλυμάτων δεξτράνης περιορίζονται από την υψηλή συχνότητα αλλεργικών αντιδράσεων, την αρνητική επίδραση στο σύστημα αιμόστασης, την απελευθέρωση του παράγοντα von Willebrand, την επαγωγή του προφλεγμονώδους καταρράκτη και την έλλειψη επίδρασης στις ρεολογικές ιδιότητες του αίματος στις δόσεις που χρησιμοποιούνται. Η έγχυση δεξτράνων υπό συνθήκες αυξημένης τριχοειδούς διαπερατότητας μπορεί να οδηγήσει στην ανάπτυξη του λεγόμενου συνδρόμου δεξτράνης, που συνοδεύεται από OL, διαταραχή της ηπατικής και νεφρικής λειτουργίας και ανάπτυξη πηκτικής διαταραχής. Τα διαλύματα ζελατίνης επίσης δεν προορίζονται για θεραπεία έγχυσης στο OHSS.
Με υποπρωτεϊναιμία μικρότερη από 25 g/l, χρησιμοποιείται διάλυμα λευκωματίνης 20%, ο ημερήσιος όγκος είναι 3 ml/kg. Συνιστάται η χρήση μόνο διαλύματος λευκωματίνης 20%, καθώς η ογκοτική πίεση ενός διαλύματος 20% είναι περίπου 100 mm Hg και η ογκοτική πίεση ενός διαλύματος 5% είναι περίπου 20 mm Hg. Υπό συνθήκες υψηλής διαπερατότητας του αγγειακού ενδοθηλίου, η έγχυση διαλύματος λευκωματίνης 5%, σε αντίθεση με ένα διάλυμα 20%, οδηγεί σε πιο εντατική ανταλλαγή με την εξωαγγειακή δεξαμενή και σε απότομη αύξηση της ογκοτικής πίεσης στο διάμεσο χώρο, η οποία οδηγεί σε αύξηση της διάμεσης υπερενυδάτωσης των πνευμόνων.
Τα διουρητικά δικαιολογούνται σε περίπτωση ολιγουρίας, περιφερικού οιδήματος, που φτάνει σε τιμές αιματοκρίτη 36-38%. Η πρόωρη ή υπερβολική συνταγογράφηση διουρητικών μπορεί να προκαλέσει επιδείνωση της υποογκαιμίας και της αιμοσυγκέντρωσης, αυξάνοντας τον κίνδυνο θρομβωτικών επιπλοκών. Χρησιμοποιείται κυρίως φουροσεμίδη - 20-40 mg μία φορά ενδομυϊκά ή ενδοφλεβίως αργά για 1-2 λεπτά.
Αρχές της θεραπείας με έγχυση για το σύνδρομο υπερδιέγερσης των ωοθηκών
Μετά τη χορήγηση της αρχικής δόσης κρυσταλλοειδών και κολλοειδών διαλυμάτων, ο όγκος της περαιτέρω θεραπείας έγχυσης προσδιορίζεται λαμβάνοντας υπόψη τις ακόλουθες παραμέτρους: διούρηση - λιγότερο από 1 ml/(kg h), αιματοκρίτης λιγότερο από - 40%, μέση αρτηριακή πίεση - περισσότερο από 70 mm Hg, κεντρική φλεβική πίεση - 8-10 mm H2O. Όταν επιτευχθούν οι καθορισμένες παράμετροι, η θεραπεία έγχυσης διακόπτεται. Συνιστάται η χορήγηση του συνολικού ημερήσιου όγκου των διαλυμάτων έγχυσης σε κλάσματα καθ' όλη τη διάρκεια της ημέρας. Η μη συμμόρφωση με αυτές τις προσεγγίσεις έχει ως αποτέλεσμα την ανάπτυξη αιμοαραίωσης, η οποία προκαλεί ταχεία συσσώρευση υγρού στις ορώδεις κοιλότητες και επιδείνωση της κατάστασης του ασθενούς. Ένα τυπικό λάθος στη θεραπεία γυναικών με OHSS είναι η αδικαιολόγητη παράταση της θεραπείας έγχυσης όταν οι αιμοδυναμικές παράμετροι έχουν ομαλοποιηθεί και η προσπάθεια πλήρους διακοπής της ανάπτυξης του OHSS ως ιατρογενούς πάθησης.
Στάδιο 3 - πρόληψη επιπλοκών
Πρόληψη θρόμβωσης και θρομβοεμβολής
Η βάση για την πρόληψη θρομβωτικών επιπλοκών στο σύνδρομο υπερδιέγερσης των ωοθηκών είναι η εξάλειψη της αιμοσυγκέντρωσης. Η αντιθρομβωτική θεραπεία ενδείκνυται όταν εμφανιστούν εργαστηριακά σημάδια υπερπηκτικότητας. Η LMWH χρησιμοποιείται για αυτό:
- ασβέστιο ναδροπαρίνης (ημερήσια δόση - 100 αντι-Xa IU/kg 2 φορές υποδορίως),
- νατριούχος δαλτεπαρίνη (100-150 αντι-Xa IU/kg 2 φορές υποδορίως),
- νατριούχος ενοξαπαρίνη (1 ml/kg/ημέρα) 1-2 φορές υποδορίως).
Εργαστηριακή παρακολούθηση - προσδιορισμός της αντι-Xa δραστικότητας στο πλάσμα 3 ώρες μετά τη χορήγηση LMWH, η οποία επιτρέπει τη διατήρηση μιας αποτελεσματικής δόσης του φαρμάκου εντός του ασφαλούς θεραπευτικού εύρους και, επομένως, την ελαχιστοποίηση της πιθανότητας αιμορραγίας. Τα αντιθρομβωτικά φάρμακα συνεχίζονται μέχρι να ομαλοποιηθούν οι παράμετροι πήξης του αίματος. Η παρακολούθηση πραγματοποιείται με τον προσδιορισμό της συγκέντρωσης του D-διμερούς στο πλάσμα χρησιμοποιώντας μια ποσοτική μέθοδο. Η διάρκεια της χορήγησης LMWH καθορίζεται ξεχωριστά και σε ορισμένες περιπτώσεις μπορεί να υπερβαίνει τις 30 ημέρες.
Πρόληψη μολυσματικών επιπλοκών
Λαμβάνοντας υπόψη τη θετική επίδραση της συνταγογράφησης σκευασμάτων ανοσοσφαιρίνης στην πρόληψη δευτερογενών λοιμώξεων σε άλλες ασθένειες που συνοδεύονται από απώλεια πρωτεΐνης, μπορεί κανείς να αναμένει την αποτελεσματικότητα αυτής της θεραπείας σε ασθενείς με OHSS. Ωστόσο, για την τελική επιβεβαίωση ή διάψευση αυτής της υπόθεσης από την άποψη της ιατρικής που βασίζεται σε στοιχεία, είναι απαραίτητο να διεξαχθούν μελέτες. Επί του παρόντος, η ένδειξη για εμπειρική αντιβακτηριακή θεραπεία είναι ο κίνδυνος δευτερογενούς μόλυνσης σε ασθενείς σε κρίσιμη κατάσταση ή με ασταθή αιμοδυναμική. Το εμπειρικά επιλεγμένο φάρμακο αλλάζει με βάση τα αποτελέσματα των βακτηριολογικών εξετάσεων. Κατά τη συνταγογράφηση εμπειρικής αντιβακτηριακής θεραπείας, είναι απαραίτητο να καθοδηγείται από πληροφορίες σχετικά με τη σοβαρότητα της νόσου, τους παράγοντες κινδύνου για μόλυνση και τα χαρακτηριστικά της αντοχής στα αντιβιοτικά σε μια δεδομένη ΜΕΘ.
Διατροφική υποστήριξη
Χορηγείται per os σε όλους τους ασθενείς με σοβαρό και κρίσιμο OHSS. Είναι απαραίτητο να ακολουθηθούν οι συστάσεις:
- ενεργειακή αξία 25-35 kcal/(kgxημέρα),
- γλυκόζη - λιγότερο από 6 g/(kg x ημέρα),
- λιπίδια - 0,5-1 g/(kg x ημέρα),
- πρωτεΐνες - 1,2-2 g/(kg x ημέρα),
- τυπικό ημερήσιο σύνολο μικροστοιχείων και βιταμινών.
Στάδιο 4 - χειρουργικές μέθοδοι
Ενδείξεις λαπαροκέντησης σε γυναίκες με σύνδρομο υπερδιέγερσης ωοθηκών:
- προοδευτικός τεταμένος ασκίτης,
- ολιγουρία μικρότερη από 0,5 ml/dkg/min),
- αύξηση της συγκέντρωσης κρεατινίνης πάνω από 80 μmol/l ή μείωση της κάθαρσής της,
- αιμοσυγκέντρωση με τιμή αιματοκρίτη μεγαλύτερη από 40%, μη επιδεκτική διόρθωσης φαρμάκων.
Για τη λαπαροπαρακέντηση μπορεί να επιλεγεί διακοιλιακή ή διακολπική πρόσβαση. Οι διευρυμένες ωοθήκες δημιουργούν τεχνικές δυσκολίες, γι' αυτό και η χρήση υπερηχογραφικού ελέγχου είναι εξαιρετικά σημαντική. Η μακροχρόνια παροχέτευση της κοιλιακής κοιλότητας (διακοιλιακή λαπαροπαρακέντηση) από 14 έως 30 ημέρες με τμηματική αφαίρεση του περιτοναϊκού διιδρώματος με απυρετογόνο καθετήρα cystoFix® έχει πολλά πλεονεκτήματα, καθώς επιτρέπει την αποφυγή της εφάπαξ εκκένωσης μεγάλου όγκου περιτοναϊκού διιδρώματος και έτσι την εξάλειψη των απότομων διακυμάνσεων της ενδοκοιλιακής πίεσης που προκαλούν αιμοδυναμικές διαταραχές, σταθεροποιώντας την κατάσταση του ασθενούς και αποφεύγοντας επαναλαμβανόμενες παρακεντήσεις της κοιλιακής κοιλότητας για την απομάκρυνση του ασκιτικού υγρού σε αυτή την κατηγορία ασθενών. Ο συνολικός όγκος του ασκιτικού υγρού που εκκενώνεται κατά τη διάρκεια της θεραπείας του σοβαρού OHSS μπορεί να κυμαίνεται από 30 έως 90 λίτρα.
Σε ασθενείς με υδροθώρακα στο πλαίσιο του συνδρόμου υπερδιέγερσης των ωοθηκών, δικαιολογείται μια προσέγγιση αναμονής. Όταν σχηματίζεται υδροθώρακας, η παρακέντηση της υπεζωκοτικής κοιλότητας πραγματοποιείται μόνο σε περίπτωση σοβαρής προοδευτικής αναπνευστικής ανεπάρκειας.
Κριτήρια για την έναρξη αναπνευστικής υποστήριξης σε σοβαρό και κρίσιμο σύνδρομο υπερδιέγερσης των ωοθηκών:
- έλλειψη αυθόρμητης αναπνοής και παθολογικοί ρυθμοί αναπνοής,
- μείωση του αναπνευστικού δείκτη σε λιγότερο από 200 mm Hg,
- απειλητικές για τη ζωή καρδιακές αρρυθμίες,
- επίμονη ταχυκαρδία άνω των 120,
- σοβαρή υπόταση,
- ταχύπνοια άνω των 40 ετών,
- εμπλοκή των επικουρικών αναπνευστικών μυών.
Στην περίπτωση ανάπτυξης ARDS και μεταφοράς σε μηχανικό αερισμό, χρησιμοποιούνται τα ακόλουθα:
- μικροί αναπνευστικοί όγκοι (6 ml/kg),
- εισπνευστική πίεση <30 cm H2O,
- PEEP (>10 cm H2O),
- Χρησιμοποιείται ο χειρισμός της κυψελιδικής στρατολόγησης.
Η χειρουργική θεραπεία για το σύνδρομο υπερδιέγερσης των ωοθηκών δικαιολογείται μόνο στην παρουσία οξείας παθολογίας στρέψης του προσαρτήματος, ρήξης της κύστης των ωοθηκών, αιμορραγίας από την κύστη των ωοθηκών. Σε περίπτωση στρέψης των ωοθηκών, η λαπαροσκοπική αποσύνθεση της ωοθήκης είναι η πιο αποτελεσματική. Ένα τυπικό λάθος στη στρατηγική θεραπείας για ασθενείς με απλό OHSS είναι η επείγουσα χειρουργική επέμβαση και η εκτομή περίπου του 30-50% του ωοθηκικού ιστού ή η αμφοτερόπλευρη ωοθηκεκτομή.

