
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Κυστική ίνωση
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 04.07.2025
Η κυστική ίνωση είναι μια γενετική αυτοσωμική υπολειπόμενη μονογονιδιακή νόσος που χαρακτηρίζεται από διαταραχή της έκκρισης των εξωκρινών αδένων ζωτικών οργάνων με βλάβη κυρίως στο αναπνευστικό και πεπτικό σύστημα, σοβαρή πορεία και δυσμενή πρόγνωση.
 [ 1 ]
[ 1 ]
Επιδημιολογία
Η συχνότητα εμφάνισης κυστικής ίνωσης κυμαίνεται μεταξύ 1:2.500 και 1:4.600 νεογνών. Κάθε χρόνο, γεννιούνται παγκοσμίως περίπου 45.000 άτομα με κυστική ίνωση. Η συχνότητα εμφάνισης φορέων του γονιδίου της κυστικής ίνωσης είναι 3-4%, με περίπου 275 εκατομμύρια ανθρώπους παγκοσμίως να είναι φορείς αυτού του γονιδίου, εκ των οποίων περίπου 5 εκατομμύρια ζουν στη Ρωσία και περίπου 12,5 εκατομμύρια στις χώρες της ΚΑΚ.
Αιτίες κυστική ίνωση
Η κυστική ίνωση μεταδίδεται με αυτοσωμικό υπολειπόμενο τρόπο. Το γονίδιο της κυστικής ίνωσης βρίσκεται στο αυτοσωμικό 7, περιέχει 27 εξόνια και αποτελείται από 250.000 ζεύγη νουκλεοτιδίων.
Ένα μόνο γονίδιο μπορεί να έχει πολλές μεταλλάξεις, καθεμία από τις οποίες είναι ειδική για έναν συγκεκριμένο πληθυσμό ή γεωγραφική περιοχή. Έχουν περιγραφεί περισσότερες από 520 μεταλλάξεις, η πιο συνηθισμένη από τις οποίες είναι η δέλτα-P-508, δηλαδή μια υποκατάσταση του αμινοξέος φαινυλαλανίνη στη θέση 508.
Παθογένεση
Μεταλλάξεις στο γονίδιο της κυστικής ίνωσης διαταράσσουν τη δομή και τη λειτουργία μιας πρωτεΐνης που ονομάζεται CFTR (ρυθμιστής διαμεμβρανικής κυστικής ίνωσης). Αυτή η πρωτεΐνη δρα ως δίαυλος χλωρίου που εμπλέκεται στην ανταλλαγή νερού-ηλεκτρολυτών των επιθηλιακών κυττάρων του βρογχοπνευμονικού συστήματος, του γαστρεντερικού σωλήνα, του παγκρέατος, του ήπατος και του αναπαραγωγικού συστήματος. Ως αποτέλεσμα της διαταραχής της λειτουργίας και της δομής της πρωτεΐνης CFTR, τα ιόντα χλωρίου Cl- συσσωρεύονται μέσα στο κύτταρο. Αυτό οδηγεί σε αλλαγή στο ηλεκτρικό δυναμικό στον αυλό των απεκκριτικών πόρων, η οποία διευκολύνει τη ροή μεγάλων ποσοτήτων ιόντων νατρίου (Na + ) από τον αυλό του πόρου στο κύτταρο και ενισχύει περαιτέρω την απορρόφηση νερού από τον περικυτταρικό χώρο.
Ως αποτέλεσμα αυτών των αλλαγών, η έκκριση των περισσότερων εξωκρινών αδένων πυκνώνει, η εκκένωσή της διαταράσσεται, γεγονός που οδηγεί σε έντονες δευτερογενείς διαταραχές σε όργανα και συστήματα, πιο έντονες στα βρογχοπνευμονικά και πεπτικά συστήματα.
Στους βρόγχους αναπτύσσεται μια χρόνια φλεγμονώδης διαδικασία ποικίλης έντασης, η λειτουργία του κροσσωτού επιθηλίου διαταράσσεται έντονα, τα πτύελα γίνονται πολύ ιξώδη, παχύρρευστα, πολύ δύσκολα στην εκκένωση, παρατηρείται στασιμότητα, σχηματίζονται βρογχιολο- και βρογχιεκτασίες, οι οποίες με την πάροδο του χρόνου γίνονται πιο συχνές. Αυτές οι αλλαγές οδηγούν σε αύξηση της υποξίας και στο σχηματισμό χρόνιας πνευμονικής καρδιοπάθειας.
Οι ασθενείς με κυστική ίνωση έχουν εξαιρετικά υψηλή προδιάθεση για την ανάπτυξη χρόνιας φλεγμονής στο βρογχοπνευμονικό σύστημα. Αυτό οφείλεται σε έντονες διαταραχές στο τοπικό βρογχοπνευμονικό αμυντικό σύστημα (μειωμένα επίπεδα IgA, ιντερφερόνης, φαγοκυτταρικής λειτουργίας των κυψελιδικών μακροφάγων και των λευκοκυττάρων).
Τα κυψελιδικά μακροφάγα παίζουν σημαντικό ρόλο στην ανάπτυξη χρόνιας φλεγμονής στο βρογχοπνευμονικό σύστημα. Παράγουν μεγάλες ποσότητες IL-8, η οποία αυξάνει δραματικά τη χημειοταξία των ουδετερόφιλων στο βρογχικό δέντρο. Τα ουδετερόφιλα συσσωρεύονται σε μεγάλες ποσότητες στους βρόγχους και, μαζί με τα επιθηλιακά κύτταρα, εκκρίνουν πολλές προφλεγμονώδεις κυτοκίνες, συμπεριλαμβανομένων των IL-1, 8, 6, του παράγοντα νέκρωσης όγκων και των λευκοτριενίων.
Σημαντικό ρόλο στην παθογένεση της βλάβης του βρογχοπνευμονικού συστήματος παίζει επίσης η υψηλή δραστικότητα του ενζύμου ελαστάση. Γίνεται διάκριση μεταξύ εξωγενούς και ενδογενούς ελαστάσης. Η πρώτη παράγεται από τη βακτηριακή χλωρίδα (ιδιαίτερα από την Pseudomonas aeruginosa), η δεύτερη από τα ουδετερόφιλα λευκοκύτταρα. Η ελαστάση καταστρέφει το επιθήλιο και άλλα δομικά στοιχεία των βρόγχων, γεγονός που συμβάλλει στην περαιτέρω διαταραχή της βλεννοκροσσωτής μεταφοράς και στον ταχύ σχηματισμό βρογχεκτασιών.
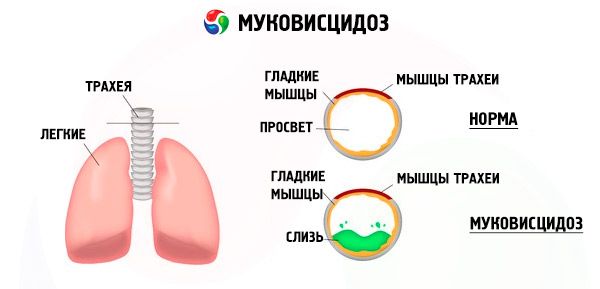
Τα ουδετεροφιλικά λευκοκύτταρα εκκρίνουν επίσης άλλα πρωτεολυτικά ένζυμα. Η άλφα-1-αντιπυρσίνη και ο εκκριτικός αναστολέας των λευκοπρωτεασών αντισταθμίζουν την επίδραση των πρωτεολυτικών ενζύμων και, ως εκ τούτου, προστατεύουν το βρογχοπνευμονικό σύστημα από την καταστροφική τους επίδραση. Ωστόσο, δυστυχώς, σε ασθενείς με κυστική ίνωση, αυτοί οι προστατευτικοί παράγοντες καταστέλλονται από μια σημαντική ποσότητα ουδετεροφιλικής πρωτεάσης.
Όλες αυτές οι συνθήκες συμβάλλουν στην εισαγωγή λοίμωξης στο βρογχοπνευμονικό σύστημα και στην ανάπτυξη χρόνιας πυώδους βρογχίτιδας. Επιπλέον, θα πρέπει να ληφθεί υπόψη ότι η ελαττωματική πρωτεΐνη που κωδικοποιείται από το γονίδιο της κυστικής ίνωσης αλλάζει τη λειτουργική κατάσταση του βρογχικού επιθηλίου, γεγονός που ευνοεί την προσκόλληση βακτηρίων στο βρογχικό επιθήλιο, κυρίως Pseudomonas aeruginosa.
Μαζί με την παθολογία του βρογχοπνευμονικού συστήματος, η κυστική ίνωση προκαλεί επίσης σοβαρές βλάβες στο πάγκρεας, το στομάχι, το παχύ και λεπτό έντερο και το ήπαρ.
Συμπτώματα κυστική ίνωση
Η κυστική ίνωση εκδηλώνεται με διάφορα κλινικά συμπτώματα. Στα νεογνά, η νόσος μπορεί να εκδηλωθεί με ειλεό μηκωνίου. Λόγω έλλειψης ή ακόμη και πλήρους απουσίας θρυψίνης, το μηκόνιο γίνεται πολύ πυκνό, ιξώδες και συσσωρεύεται στην ειλεοτυφλική περιοχή. Επιπλέον, αναπτύσσεται εντερική απόφραξη, η οποία εκδηλώνεται με έντονο έμετο με ανάμειξη χολής, κοιλιακή διάταση, έλλειψη απέκκρισης μηκωνίου, ανάπτυξη συμπτωμάτων περιτονίτιδας και ταχεία αύξηση των κλινικών εκδηλώσεων του συνδρόμου σοβαρής δηλητηρίασης. Το παιδί μπορεί να πεθάνει τις πρώτες ημέρες της ζωής του εάν δεν πραγματοποιηθεί επείγουσα χειρουργική επέμβαση.
Σε λιγότερο σοβαρές περιπτώσεις, ένα χαρακτηριστικό σημάδι της κυστικής ίνωσης είναι η άφθονη, συχνή κένωση, η λιπαρότητα, η μεγάλη ποσότητα λίπους και η πολύ δυσάρεστη οσμή. Στο 1/3 των ασθενών παρατηρείται πρόπτωση του ορθού.
Στη συνέχεια, οι ασθενείς συνεχίζουν να εμφανίζουν εντερική δυσλειτουργία, σύνδρομο δυσαπορρόφησης, σοβαρές διαταραχές σωματικής ανάπτυξης και σοβαρή υποβιταμίνωση.
Κατά το πρώτο ή δεύτερο έτος της ζωής, εμφανίζονται συμπτώματα βλάβης του βρογχοπνευμονικού συστήματος (ήπια μορφή της νόσου), τα οποία εκδηλώνονται με βήχα που μπορεί να είναι εξαιρετικά έντονος και να μοιάζει με βήχα με κοκκύτη. Ο βήχας συνοδεύεται από κυάνωση, δύσπνοια και διαχωρισμό παχύρρευστων πτυέλων, αρχικά βλεννογόνων και στη συνέχεια πυωδών. Σταδιακά, σχηματίζεται μια κλινική εικόνα χρόνιας αποφρακτικής βρογχίτιδας και βρογχεκτασιών, πνευμονικού εμφυσήματος και αναπνευστικής ανεπάρκειας. Τα παιδιά είναι εξαιρετικά ευάλωτα σε οξείες αναπνευστικές ιογενείς και βακτηριακές λοιμώξεις, γεγονός που συμβάλλει στις εξάρσεις και την εξέλιξη της βρογχοπνευμονικής παθολογίας. Είναι δυνατή η ανάπτυξη βρογχικού άσθματος που εξαρτάται από τη μόλυνση.
Σε παιδιά σχολικής ηλικίας, η κυστική ίνωση μπορεί να εκδηλωθεί ως «εντερικός κολικός». Οι ασθενείς παραπονιούνται για έντονο παροξυσμικό κοιλιακό άλγος, φούσκωμα και επαναλαμβανόμενους εμετούς. Κατά την ψηλάφηση της κοιλιάς, προσδιορίζονται πυκνοί σχηματισμοί, που βρίσκονται στην προβολή του παχέος εντέρου - κοπρανώδεις μάζες αναμεμειγμένες με παχύρρευστη, πυκνή βλέννα. Τα παιδιά είναι πολύ επιρρεπή στην ανάπτυξη υποχλωραιμικής αλκάλωσης λόγω της υπερβολικής απέκκρισης αλατιού με τον ιδρώτα σε ζεστό καιρό, ενώ στο δέρμα του παιδιού εμφανίζεται «παγετός αλατιού».
Διαταραχές του βρογχοπνευμονικού συστήματος σε ενήλικες
Η βλάβη στο βρογχοπνευμονικό σύστημα σε ασθενείς με κυστική ίνωση (πνευμονική μορφή της νόσου) χαρακτηρίζεται από την ανάπτυξη χρόνιας πυώδους αποφρακτικής βρογχίτιδας, βρογχεκτασιών, χρόνιας πνευμονίας, πνευμονικού εμφυσήματος, αναπνευστικής ανεπάρκειας και πνευμονικής καρδιοπάθειας. Μερικοί ασθενείς αναπτύσσουν πνευμοθώρακα και άλλες επιπλοκές της κυστικής ίνωσης: ατελεκτασία, πνευμονικά αποστήματα, αιμόπτυση, πνευμονική αιμορραγία και βρογχικό άσθμα που εξαρτάται από τη μόλυνση.
Οι ασθενείς παραπονιούνται για έναν επώδυνο παροξυσμικό βήχα με πολύ παχύρρευστα, δύσκολο να διαχωριστούν βλεννοπυώδη πτύελα, μερικές φορές με ανάμειξη αίματος. Επιπλέον, η δύσπνοια είναι εξαιρετικά χαρακτηριστική, πρώτα κατά τη διάρκεια σωματικής άσκησης και στη συνέχεια σε ηρεμία. Η δύσπνοια προκαλείται από βρογχική απόφραξη. Πολλοί ασθενείς παραπονιούνται για χρόνια ρινίτιδα που προκαλείται από πολυποδίαση και ιγμορίτιδα. Χαρακτηριστικά είναι επίσης η σημαντική αδυναμία, η προοδευτική μείωση της απόδοσης, οι συχνές οξείες αναπνευστικές ιογενείς ασθένειες. Κατά την εξέταση, εφιστάται η προσοχή στο χλωμό δέρμα, το πρήξιμο του προσώπου, η κυάνωση των ορατών βλεννογόνων και η σοβαρή δύσπνοια. Με την ανάπτυξη μη αντιρροπούμενης πνευμονικής καρδιοπάθειας, εμφανίζεται οίδημα στα πόδια. Μπορεί να παρατηρηθεί πάχυνση των τελικών φαλαγγών των δακτύλων με τη μορφή τυμπανοκρουστών και των νυχιών με τη μορφή γυαλιών ρολογιού. Το στήθος παίρνει σχήμα βαρελιού (λόγω της ανάπτυξης πνευμονικού εμφυσήματος).
Η κρούση των πνευμόνων αποκαλύπτει σημάδια εμφυσήματος - έναν ήχο κουτιού, έναν απότομο περιορισμό της κινητικότητας του πνευμονικού άκρου και μια πτώση του κάτω ορίου των πνευμόνων. Η ακρόαση των πνευμόνων αποκαλύπτει σκληρή αναπνοή με παρατεταμένη εκπνοή, διάσπαρτο ξηρό συριγμό και υγρό μέσο και λεπτό συριγμό με φυσαλίδες. Με σοβαρό πνευμονικό εμφύσημα, η αναπνοή εξασθενεί απότομα.
Εξωπνευμονικές εκδηλώσεις κυστικής ίνωσης
Οι εξωπνευμονικές εκδηλώσεις της κυστικής ίνωσης μπορεί να είναι αρκετά έντονες και να εμφανίζονται συχνά.
Βλάβη στο πάγκρεας
Ανεπάρκεια της εξωκρινούς λειτουργίας του παγκρέατος ποικίλης σοβαρότητας παρατηρείται στο 85% των ασθενών με κυστική ίνωση. Με μικρές βλάβες στο πάγκρεας, τα σύνδρομα δυσπεψίας και δυσαπορρόφησης απουσιάζουν, υπάρχουν μόνο εργαστηριακές εκδηλώσεις εξωκρινούς ανεπάρκειας (χαμηλά επίπεδα θρυψίνης και λιπάσης στο αίμα και στο δωδεκαδακτυλικό περιεχόμενο· συχνά σοβαρή στεατόρροια). Είναι γνωστό ότι για την πρόληψη του συνδρόμου δυσπεψίας, αρκεί η έκκριση μόνο του 1 έως 2% της συνολικής λιπάσης. Μόνο σημαντικές διαταραχές της εξωκρινούς λειτουργίας εκδηλώνονται κλινικά.
Υπό κανονικές συνθήκες, οι κυψελίδες του παγκρέατος παράγουν μια υγρή έκκριση πλούσια σε ένζυμα. Καθώς η έκκριση κινείται κατά μήκος του απεκκριτικού πόρου, εμπλουτίζεται με νερό και ανιόντα και γίνεται ακόμη πιο υγρή. Στην κυστική ίνωση, λόγω διαταραχής στη δομή και τη λειτουργία του διαμεμβρανικού ρυθμιστή (κανάλι χλωρίου), η παγκρεατική έκκριση δεν λαμβάνει επαρκή ποσότητα υγρού, γίνεται ιξώδης και η ταχύτητα κίνησής της κατά μήκος του απεκκριτικού πόρου επιβραδύνεται απότομα. Οι πρωτεΐνες της έκκρισης εναποτίθενται στα τοιχώματα των μικρών απεκκριτικών αγωγών, με αποτέλεσμα την απόφραξη τους. Καθώς η νόσος εξελίσσεται, τελικά αναπτύσσεται καταστροφή και ατροφία των κυψελίδων - σχηματίζεται χρόνια παγκρεατίτιδα με εξωκρινή παγκρεατική ανεπάρκεια. Αυτό κλινικά αντανακλάται στην ανάπτυξη συνδρόμων δυσπεψίας και δυσαπορρόφησης. Η παγκρεατική ανεπάρκεια είναι η κύρια αιτία δυσαπορρόφησης λίπους στην κυστική ίνωση, αλλά αυτό συνήθως παρατηρείται με σημαντική ανεπάρκεια λιπάσης. Οι Forsher και Durie (1991) δείχνουν ότι σε περίπτωση πλήρους απουσίας της παγκρεατικής λιπάσης, το λίπος διασπάται και απορροφάται κατά 50-60%, γεγονός που οφείλεται στην παρουσία γαστρικών και σιελογόνων (υπογλώσσιων) λιπασών, η δραστικότητα των οποίων είναι κοντά στο κατώτερο όριο του φυσιολογικού. Παράλληλα με τη διαταραχή της διάσπασης και απορρόφησης του λίπους, υπάρχει διαταραχή της διάσπασης και επαναπορρόφησης των πρωτεϊνών. Περίπου το 50% της πρωτεΐνης που λαμβάνεται με την τροφή χάνεται με τα κόπρανα. Η απορρόφηση υδατανθράκων επηρεάζεται σε μικρότερο βαθμό παρά την ανεπάρκεια της α-αμυλάσης, αλλά ο μεταβολισμός των υδατανθράκων μπορεί να διαταραχθεί σημαντικά.
Η βλάβη στο πάγκρεας εκφράζεται στην ανάπτυξη δυσπεψίας και συνδρόμου δυσαπορρόφησης με σημαντική απώλεια βάρους και άφθονα λιπαρά κόπρανα.
Η ανάπτυξη συνδρόμων δυσπεψίας και δυσαπορρόφησης διευκολύνεται επίσης από σοβαρή δυσλειτουργία των εντερικών αδένων, μειωμένη έκκριση εντερικού υγρού και μείωση της περιεκτικότητας σε εντερικά ένζυμα σε αυτό.
Τα σύνδρομα δυσπεψίας και δυσαπορρόφησης ονομάζονται επίσης εντερική μορφή κυστικής ίνωσης.
Διαταραγμένη ενδοκρινική λειτουργία του παγκρέατος (σακχαρώδης διαβήτης) παρατηρείται σε ασθενείς με κυστική ίνωση στα τελευταία στάδια της νόσου (στο 2% των παιδιών και στο 15% των ενηλίκων)
 [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ]
Βλάβη στο ήπαρ και τη χοληφόρο οδό
Στο 13% των ασθενών με μικτές και εντερικές μορφές κυστικής ίνωσης, αναπτύσσεται κίρρωση του ήπατος. Είναι πιο τυπική για τις μεταλλάξεις W128X, δέλτα-P508 και X1303K. Η χολική κίρρωση του ήπατος με πυλαία υπέρταση ανιχνεύεται στο 5-10% των ασθενών. Σύμφωνα με τους Welch, Smith (1995), κλινικά, μορφολογικά, εργαστηριακά, οργανικά σημάδια ηπατικής βλάβης ανιχνεύονται στο 86% των ασθενών με κυστική ίνωση.
Πολλοί ασθενείς με κυστική ίνωση αναπτύσσουν επίσης χρόνια χολοκυστίτιδα, συχνά λιθίαση.
Δυσλειτουργία των σεξουαλικών αδένων
Οι ασθενείς με κυστική ίνωση μπορεί να εμφανίσουν αζωοσπερμία, η οποία αποτελεί αιτία υπογονιμότητας. Η μειωμένη γονιμότητα είναι επίσης τυπική για τις γυναίκες.
Στάδια
Υπάρχουν τρεις βαθμοί σοβαρότητας της πνευμονικής κυστικής ίνωσης.
Η ήπια μορφή κυστικής ίνωσης χαρακτηρίζεται από σπάνιες εξάρσεις (όχι περισσότερο από μία φορά το χρόνο) · κατά τη διάρκεια περιόδων ύφεσης, οι κλινικές εκδηλώσεις είναι πρακτικά απούσες και οι ασθενείς είναι σε θέση να εργαστούν.
Μέτρια σοβαρότητα - οι εξάρσεις παρατηρούνται 2-3 φορές το χρόνο και διαρκούν περίπου 2 μήνες ή περισσότερο. Στη φάση της έξαρσης, υπάρχει έντονος βήχας με δύσκολη αποβολή πτυέλων, δύσπνοια ακόμη και με μικρή σωματική άσκηση, υποπυρετική θερμοκρασία σώματος, γενική αδυναμία, εφίδρωση. Ταυτόχρονα, υπάρχει διαταραχή της εξωκρινούς λειτουργίας του παγκρέατος. Στη φάση της ύφεσης, η εργασιακή ικανότητα δεν αποκαθίσταται πλήρως, η δύσπνοια κατά τη σωματική άσκηση παραμένει.
Η σοβαρή πορεία χαρακτηρίζεται από πολύ συχνές εξάρσεις της νόσου. Οι υφέσεις πρακτικά απουσιάζουν. Στην κλινική εικόνα, εμφανίζονται σοβαρή αναπνευστική ανεπάρκεια, συμπτώματα χρόνιας πνευμονικής καρδιοπάθειας, συχνά μη αντιρροπούμενης, τυπική αιμόπτυση. Παρατηρείται σημαντική απώλεια βάρους, οι ασθενείς είναι εντελώς ανίκανοι. Κατά κανόνα, η σοβαρή βρογχοπνευμονική παθολογία συνοδεύεται από έντονα έντονη δυσλειτουργία του παγκρέατος.
Έντυπα
- Βρογχοπνευμονικές αλλοιώσεις
- Επαναλαμβανόμενη και υποτροπιάζουσα πνευμονία με παρατεταμένη πορεία.
- Αποστηματική πνευμονία, ειδικά σε βρέφη.
- Χρόνια πνευμονία, ιδιαίτερα αμφοτερόπλευρη.
- Βρογχικό άσθμα ανθεκτικό στην παραδοσιακή θεραπεία.
- Υποτροπιάζουσα βρογχίτιδα, βρογχιολίτιδα, ειδικά με καλλιέργεια Pseudomonas aeruginosa.
- Αλλαγές στο γαστρεντερικό σωλήνα
- Ειλεός μηκωνίου και τα ισοδύναμά του.
- Σύνδρομο διαταραχής της εντερικής απορρόφησης άγνωστης γένεσης.
- Αποφρακτικός ίκτερος σε νεογνά με παρατεταμένη πορεία.
- Κίρρωση του ήπατος.
- Σακχαρώδης διαβήτης.
- Γαστροοισοφαγική παλινδρόμηση.
- Χολολιθίαση.
- Πρόπτωση ορθού.
- Αλλαγές σε άλλα όργανα και συστήματα
- Διαταραχές ανάπτυξης και ανάπτυξης.
- Καθυστερημένη σεξουαλική ανάπτυξη.
- Ανδρική υπογονιμότητα.
- Ρινικοί πολύποδες.
- Αδέλφια από οικογένειες με κυστική ίνωση.
 [ 24 ]
[ 24 ]
Επιπλοκές και συνέπειες
Οι επιπλοκές από το γαστρεντερικό σωλήνα περιλαμβάνουν:
- Ο σακχαρώδης διαβήτης αναπτύσσεται στο 8-12% των ασθενών άνω των 25 ετών.
- Ινωτική κολονοπάθεια.
- Ειλεός μηκωνίου στη νεογνική περίοδο (στο 12% των νεογνών με κυστική ίνωση), σύνδρομο περιφερικής εντερικής απόφραξης, πρόπτωση ορθού, πεπτικό έλκος και γαστροοισοφαγική παλινδρόμηση.
Επιπλοκές του ήπατος:
- Λιπώδης νόσος του ήπατος (στο 30-60% των ασθενών),
- Εστιακή χολική κίρρωση, πολυοζώδης χολική κίρρωση και σχετιζόμενη πυλαία υπέρταση.
Η πυλαία υπέρταση μερικές φορές οδηγεί σε θάνατο λόγω κιρσών οισοφάγου.
Η συχνότητα εμφάνισης χολοκυστίτιδας και χολόλιθων είναι υψηλότερη σε ασθενείς με κυστική ίνωση από ό,τι σε άλλα άτομα.
Καθυστερημένη εφηβεία και μειωμένη γονιμότητα και άλλες επιπλοκές. Οι περισσότεροι άνδρες έχουν αζωοσπερμία και υποανάπτυξη του σπερματικού πόρου.
Διαγνωστικά κυστική ίνωση
Γενική ανάλυση αίματος - η αναιμία ποικίλης σοβαρότητας είναι τυπική, συνήθως φυσιολογική ή υποχρωμική. Η αναιμία έχει πολυπαραγοντική γένεση (μειωμένη απορρόφηση σιδήρου και βιταμίνης Β12 στο έντερο λόγω της ανάπτυξης συνδρόμου δυσαπορρόφησης). Η λευκοπενία είναι πιθανή, με την ανάπτυξη πυώδους βρογχίτιδας και πνευμονίας - λευκοκυττάρωση, αυξημένη ΤΚΕ.
Γενική ανάλυση ούρων - δεν υπάρχουν σημαντικές αλλαγές, σε σπάνιες περιπτώσεις παρατηρείται ελαφρά πρωτεϊνουρία.
Κοπρολογική εξέταση - παρατηρούνται στεατόρροια, κρεατόρροια. Ο Becker (1987) συνιστά τη μέτρηση της χυμοθρυψίνης και των λιπαρών οξέων στα κόπρανα. Πριν από τον προσδιορισμό της χυμοθρυψίνης στα κόπρανα, είναι απαραίτητο να διακοπεί η λήψη πεπτικών ενζύμων τουλάχιστον 3 ημέρες πριν από την εξέταση. Στην κυστική ίνωση, η ποσότητα της χυμοθρυψίνης στα κόπρανα μειώνεται και η ποσότητα των λιπαρών οξέων αυξάνεται (η φυσιολογική απέκκριση λιπαρών οξέων είναι μικρότερη από 20 mmol/ημέρα). Είναι απαραίτητο να ληφθεί υπόψη ότι αυξημένη απέκκριση λιπαρών οξέων με τα κόπρανα παρατηρείται επίσης σε:
- ανεπάρκεια συζευγμένων λιπαρών οξέων στο λεπτό έντερο λόγω ηπατικής ανεπάρκειας, απόφραξη των χοληφόρων οδών, σημαντικός βακτηριακός αποικισμός του λεπτού εντέρου (σε αυτή την περίπτωση, εμφανίζεται εντατική υδρόλυση των χολικών οξέων).
- ειλεΐτιδα;
- κοιλιοκάκη (με την ανάπτυξη συνδρόμου δυσαπορρόφησης).
- εντερίτιδα;
- εντερικά λεμφώματα;
- Νόσος του Whipple;
- τροφικές αλλεργίες;
- επιταχυνόμενη διέλευση τροφικών μαζών σε διάρροια διαφόρων προελεύσεων, καρκινοειδές σύνδρομο, θυρεοτοξίκωση.
Βιοχημική εξέταση αίματος - μειωμένα επίπεδα ολικής πρωτεΐνης και λευκωματίνης, αυξημένα επίπεδα άλφα2 και γάμμα σφαιρινών, χολερυθρίνης και αμινοτρανσφερασών (σε περίπτωση ηπατικής βλάβης), μειωμένη δραστικότητα αμυλάσης, λιπάσης, τρυψίνης και επιπέδων σιδήρου και ασβεστίου (σε περίπτωση ανάπτυξης συνδρόμου δυσπεψίας, δυσαπορρόφησης).
Ανάλυση πτυέλων - παρουσία μεγάλου αριθμού ουδετερόφιλων λευκοκυττάρων και μικροοργανισμών (κατά τη διάρκεια της βακτηριοσκόπησης των πτυέλων).
Μια μελέτη της απορροφητικής λειτουργίας του λεπτού εντέρου και της εξωκρινούς λειτουργίας του παγκρέατος αποκαλύπτει σημαντικές διαταραχές.
Ακτινογραφική εξέταση των πνευμόνων - αποκαλύπτει αλλαγές, η σοβαρότητα των οποίων εξαρτάται από τη σοβαρότητα και τη φάση της νόσου. Οι πιο χαρακτηριστικές αλλαγές είναι:
- αυξημένο πνευμονικό μοτίβο λόγω περιβρογχικών ενδιάμεσων αλλαγών.
- επέκταση των ριζών των πνευμόνων.
- εικόνα λοβιακής, υποτμηματικής ή ακόμη και τμηματικής ατελεκτασίας των πνευμόνων.
- αυξημένη διαφάνεια των πνευμονικών πεδίων, κυρίως στα άνω τμήματα, χαμηλή θέση και ανεπαρκής κινητικότητα του διαφράγματος, επέκταση του οπισθοστερνικού χώρου (εκδήλωση πνευμονικού εμφυσήματος).
- τμηματική ή πολυτμηματική διήθηση του πνευμονικού ιστού (στην ανάπτυξη πνευμονίας).
Η βρογχογραφία αποκαλύπτει αλλαγές που προκαλούνται από την απόφραξη των βρόγχων από ιξώδη πτύελα (κατακερματισμός της πλήρωσης των βρόγχων με αντίθεση, ανώμαλα περιγράμματα, φαινόμενο βρογχικής ρήξης, σημαντική μείωση στον αριθμό των πλευρικών κλαδιών), καθώς και βρογχοεκγαζες (κυλινδρικές, μικτές), εντοπισμένες κυρίως στα κάτω μέρη των πνευμόνων.
Η βρογχοσκόπηση αποκαλύπτει διάχυτη πυώδη βρογχίτιδα με άφθονα παχύρρευστα, ιξώδη πτύελα και ινώδεις μεμβράνες.
Σπιρομέτρηση - ήδη στα πρώιμα στάδια της νόσου αποκαλύπτει αναπνευστική ανεπάρκεια αποφρακτικού τύπου (μειωμένη FVC, FEV1, δείκτης Tiffno), περιοριστική (μειωμένη FVC) ή, συχνότερα, αποφρακτικά-περιοριστική (μειωμένη FVC, FVC, FEV1, δείκτης Tiffno).
Η δοκιμή εφίδρωσης Gibson και Cook (δοκιμασία ηλεκτρολυτών ιδρώτα) περιλαμβάνει την διέγερση της εφίδρωσης χρησιμοποιώντας ηλεκτροφόρηση πιλοκαρπίνης με επακόλουθο προσδιορισμό χλωριδίων στον ιδρώτα. Ο Doerehuk (1987) περιγράφει τη δοκιμή ως εξής. Η ηλεκτροφόρηση πιλοκαρπίνης πραγματοποιείται στο αντιβράχιο, το ηλεκτρικό ρεύμα είναι 3 mA. Μετά τον καθαρισμό του δέρματος με απεσταγμένο νερό, ο ιδρώτας συλλέγεται χρησιμοποιώντας διηθητικό χαρτί που τοποθετείται στην διεγερμένη περιοχή, καλυμμένο με γάζα για να αποφευχθεί η εξάτμιση από αυτήν. Μετά από 30-60 λεπτά, το διηθητικό χαρτί αφαιρείται και εκλούεται σε απεσταγμένο νερό. Μετράται η ποσότητα του συλλεγόμενου ιδρώτα. Για να ληφθούν αξιόπιστα αποτελέσματα, είναι απαραίτητο να συλλεχθούν τουλάχιστον 50 mg (κατά προτίμηση 100 mg) ιδρώτα.
Εάν η συγκέντρωση χλωρίου είναι μεγαλύτερη από 60 mmol/l, η διάγνωση της κυστικής ίνωσης θεωρείται πιθανή. Εάν η συγκέντρωση χλωρίου είναι μεγαλύτερη από 100 mmol/l, είναι αξιόπιστη. Σε αυτή την περίπτωση, η διαφορά στη συγκέντρωση χλωρίου και νατρίου δεν πρέπει να υπερβαίνει τα 8-10 mmol/l. Ο Hadson (1983) συνιστά ότι εάν η περιεκτικότητα σε νάτριο και χλωρίδιο στον ιδρώτα είναι οριακή, θα πρέπει να διενεργείται δοκιμή πρεδνιζολόνης (5 mg από το στόμα για 2 ημέρες, ακολουθούμενη από προσδιορισμό ηλεκτρολυτών στον ιδρώτα). Σε άτομα που δεν πάσχουν από κυστική ίνωση, το επίπεδο νατρίου στον ιδρώτα μειώνεται στο κατώτερο φυσιολογικό όριο. Στην κυστική ίνωση, δεν αλλάζει. Συνιστάται δοκιμή εφίδρωσης για κάθε παιδί με χρόνιο βήχα.
Η ανάλυση κηλίδων αίματος ή δειγμάτων DNA για κύριες μεταλλάξεις του γονιδίου της κυστικής ίνωσης είναι η πιο ευαίσθητη και ειδική διαγνωστική εξέταση. Ωστόσο, αυτή η μέθοδος είναι κατάλληλη μόνο για χώρες όπου το ποσοστό μετάλλαξης δέλτα-P508 είναι υψηλότερο από 80%. Επιπλέον, η τεχνική είναι πολύ ακριβή και τεχνικά πολύπλοκη.
Η προγεννητική διάγνωση της κυστικής ίνωσης πραγματοποιείται με τον προσδιορισμό των ισοενζύμων της αλκαλικής φωσφατάσης στο αμνιακό υγρό. Αυτή η μέθοδος καθίσταται δυνατή από την 18η-20ή εβδομάδα της κύησης.
Τα κύρια κριτήρια για τη διάγνωση της κυστικής ίνωσης είναι τα ακόλουθα:
- ενδείξεις στην αναμνησία της καθυστερημένης σωματικής ανάπτυξης στην παιδική ηλικία, υποτροπιάζουσες χρόνιες αναπνευστικές παθήσεις, δυσπεπτικές διαταραχές και διάρροια, παρουσία κυστικής ίνωσης σε στενούς συγγενείς.
- χρόνια αποφρακτική βρογχίτιδα, συχνά υποτροπιάζουσα, με την ανάπτυξη βρογχεκτασιών και πνευμονικού εμφυσήματος, συχνά υποτροπιάζουσα πνευμονία.
- χρόνια υποτροπιάζουσα παγκρεατίτιδα με έντονη μείωση της εξωκρινούς λειτουργίας, σύνδρομο δυσαπορρόφησης.
- αυξημένη περιεκτικότητα σε χλώριο στον ιδρώτα του ασθενούς.
- υπογονιμότητα με διατηρημένη σεξουαλική λειτουργία.
Η επιτυχής διάγνωση και διαφορική διάγνωση της κυστικής ίνωσης διευκολύνεται με τον εντοπισμό ομάδων κινδύνου.
Πρόγραμμα Ελέγχου Κυστικής Ίνωσης
- Γενική ανάλυση αίματος, ούρων, πτυέλων.
- Βακτηριολογική ανάλυση των πτυέλων.
- Κοπρολογική ανάλυση.
- Βιοχημική εξέταση αίματος: προσδιορισμός συνολικής πρωτεΐνης και κλασμάτων πρωτεΐνης, γλυκόζης, χολερυθρίνης, αμινοτρανσφερασών, αλκαλικής φωσφατάσης, γ-γλουταμυλτρανσπεπτιδασών, καλίου, ασβεστίου, σιδήρου, λιπάσης, αμυλάσης, θρυψίνης.
- Μελέτη της εξωκρινούς λειτουργίας του παγκρέατος και της απορροφητικής λειτουργίας του εντέρου.
- Ακτινοσκόπηση και ακτινογραφία πνευμόνων, αξονική τομογραφία πνευμόνων.
- ΗΚΓ.
- Ηχοκαρδιογραφία.
- Βρογχοσκόπηση και βρογχογραφία.
- Σπιρομέτρηση.
- Δοκιμασία ιδρώτα.
- Διαβούλευση με γενετιστή.
- Ανάλυση κηλίδων αίματος ή δειγμάτων DNA για κύριες μεταλλάξεις του γονιδίου της κυστικής ίνωσης.
Πώς να εξετάσετε;
Ποιες δοκιμές χρειάζονται;
Ποιος θα επικοινωνήσει;
Θεραπεία κυστική ίνωση
Ο τύπος και η σοβαρότητα των συμπτωμάτων της κυστικής ίνωσης μπορεί να ποικίλλουν σημαντικά, επομένως δεν υπάρχει ένα τυπικό θεραπευτικό σχέδιο, το οποίο εξατομικεύεται για κάθε άτομο.
Η θεραπεία αποτελείται από τα ακόλουθα θεραπευτικά μέτρα:
- Οι ασκήσεις αναπνοής και η ορθοστατική παροχέτευση βοηθούν στην απαλλαγή από την παχύρρευστη βλέννα που συσσωρεύεται στους πνεύμονες. Ορισμένες τεχνικές καθαρισμού των αεραγωγών απαιτούν τη βοήθεια μελών της οικογένειας, φίλων ή πνευμονολόγου. Πολλοί άνθρωποι χρησιμοποιούν ένα φουσκωτό γιλέκο στήθους που δονείται σε υψηλή συχνότητα.

- Φάρμακα εισπνοής που έχουν βρογχοδιασταλτικά, αποστραγγιστικά (βλεννολυτικά) και αντιβακτηριακά αποτελέσματα (για παράδειγμα, φθοροκινολόνες).
- Παρασκευάσματα που περιέχουν παγκρεατικά ένζυμα για τη βελτίωση της πέψης. Αυτά τα παρασκευάσματα λαμβάνονται κατά τη διάρκεια των γευμάτων.
- Πολυβιταμίνες (συμπεριλαμβανομένων λιποδιαλυτών βιταμινών).
Το 2015, ο FDA ενέκρινε ένα δεύτερο φάρμακο για τη θεραπεία της κυστικής ίνωσης που στοχεύει μια ελαττωματική πρωτεΐνη γνωστή ως CFTR. Το πρώτο φάρμακο, ένας λεγόμενος τροποποιητής CFTR, εγκρίθηκε το 2012. Οι τροποποιητές CFTR αναμένεται να παρατείνουν τη ζωή ορισμένων ατόμων με κυστική ίνωση κατά δεκαετίες.
Μπορεί να απαιτηθεί χειρουργική επέμβαση για την αντιμετώπιση των ακόλουθων αναπνευστικών επιπλοκών:
- Πνευμοθώρακας, μαζική υποτροπιάζουσα ή επίμονη αιμόπτυση, ρινικοί πολύποδες, επίμονη και χρόνια ιγμορίτιδα.
- Ειλεός μηκωνίου, εγκολεασμός, πρόπτωση ορθού.
Η μεταμόσχευση πνεύμονα πραγματοποιείται στο τελικό στάδιο της νόσου.
Πρόβλεψη
Η μέση ηλικία επιβίωσης των ασθενών με κυστική ίνωση κυμαίνεται από 35 έως 40 έτη. Η μέση ηλικία επιβίωσης είναι υψηλότερη στους άνδρες από ό,τι στις γυναίκες.
Με τις σύγχρονες θεραπευτικές στρατηγικές, το 80% των ασθενών φτάνουν στην ενηλικίωση. Ωστόσο, η κυστική ίνωση περιορίζει σημαντικά τις λειτουργικές ικανότητες του ασθενούς. Δεν υπάρχει ακόμη θεραπεία για αυτήν την ασθένεια.

