
Όλα τα περιεχόμενα του iLive ελέγχονται ιατρικά ή ελέγχονται για να διασφαλιστεί η όσο το δυνατόν ακριβέστερη ακρίβεια.
Έχουμε αυστηρές κατευθυντήριες γραμμές προμήθειας και συνδέουμε μόνο με αξιόπιστους δικτυακούς τόπους πολυμέσων, ακαδημαϊκά ερευνητικά ιδρύματα και, όπου είναι δυνατόν, ιατρικά επισκοπικά μελέτες. Σημειώστε ότι οι αριθμοί στις παρενθέσεις ([1], [2], κλπ.) Είναι σύνδεσμοι με τις οποίες μπορείτε να κάνετε κλικ σε αυτές τις μελέτες.
Εάν πιστεύετε ότι κάποιο από το περιεχόμενό μας είναι ανακριβές, παρωχημένο ή αμφισβητήσιμο, παρακαλώ επιλέξτε το και πατήστε Ctrl + Enter.
Ινοβλάστηση
Ιατρικός εμπειρογνώμονας του άρθρου
Τελευταία επισκόπηση: 05.07.2025
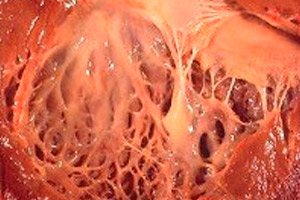
Στην ιατρική, ο όρος «ινοελάστωση» αναφέρεται σε αλλαγές στον συνδετικό ιστό του σώματος που καλύπτει την επιφάνεια των εσωτερικών οργάνων και των αιμοφόρων αγγείων που προκαλούνται από διαταραχή στην ανάπτυξη ελαστικών ινών. Ταυτόχρονα, παρατηρείται πάχυνση των τοιχωμάτων των οργάνων και των δομών τους, η οποία επηρεάζει αναγκαστικά τη λειτουργία ζωτικών συστημάτων του σώματος, ιδίως του καρδιαγγειακού και του αναπνευστικού συστήματος. Αυτό με τη σειρά του συνεπάγεται επιδείνωση της ευημερίας του ασθενούς, ειδικά κατά τη διάρκεια σωματικής άσκησης, επηρεάζοντας την ποιότητα και τη διάρκεια ζωής.
Επιδημιολογία
Γενικά, οι ασθένειες που συνοδεύονται από αλλαγές στον συνδετικό ιστό, με αποτέλεσμα την πάχυνση των μεμβρανών και των χωρισμάτων των εσωτερικών οργάνων, μπορούν να χωριστούν σε 2 ομάδες: καρδιακή ινοελάστωση και πνευμονική ινοελάστωση. Η καρδιακή παθολογία μπορεί να είναι συγγενής και επίκτητη. Στην πνευμονική μορφή της νόσου, μιλάμε για επίκτητη ασθένεια.
Η πνευμονική ινωδοελάστωση αρχίζει να αναπτύσσεται στη μέση ηλικία (πλησιέστερα στα 55-57 έτη), αν και στις μισές περιπτώσεις η προέλευση της νόσου πρέπει να αναζητηθεί στην παιδική ηλικία. Χαρακτηριστική είναι μια «ελαφριά» περίοδος, όταν απουσιάζουν τα συμπτώματα της νόσου. Ταυτόχρονα, η νόσος δεν έχει προτιμήσεις φύλου και μπορεί να επηρεάσει εξίσου τόσο τις γυναίκες όσο και τους άνδρες. Αυτή η μάλλον σπάνια παθολογία χαρακτηρίζεται από αλλαγές στους ιστούς του υπεζωκότα και του παρεγχύματος (λειτουργικά κύτταρα) του πνεύμονα, κυρίως στον άνω λοβό του πνεύμονα. Δεδομένου ότι η αιτιολογία και η παθογένεση της νόσου παραμένουν ασαφείς, η νόσος ταξινομείται ως ιδιοπαθής παθολογία. Σύμφωνα με την ιατρική ορολογία, ονομάζεται «πλευροπαρεγχυματώδης ινωδοελάστωση». [ 1 ]
Η καρδιακή ινοελάστωση είναι μια γενικευμένη ονομασία για μια παθολογία των καρδιακών μεμβρανών, που χαρακτηρίζεται από πάχυνση και μειωμένη λειτουργικότητα. Οι συγγενείς μορφές της παθολογίας χαρακτηρίζονται από διάχυτη (ευρεία) πάχυνση της εσωτερικής μεμβράνης της καρδιάς. Πρόκειται για έναν λεπτό συνδετικό ιστό που καλύπτει την κοιλότητα της καρδιάς (τα τμήματα της) και σχηματίζει τις βαλβίδες της.
Σε ενήλικες ασθενείς, συνήθως διαγιγνώσκεται μια εστιακή μορφή της νόσου, όταν η εσωτερική επιφάνεια της καρδιάς φαίνεται να καλύπτεται με κομμάτια ισχυρότερου και παχύτερου ιστού (μπορεί να περιλαμβάνει όχι μόνο υπεραναπτυγμένες ίνες, αλλά και θρομβωτικές μάζες).
Στις μισές περιπτώσεις καρδιακής ινοελάστωσης, όχι μόνο το τοίχωμα του οργάνου γίνεται παχύτερο, αλλά και οι βαλβίδες (η διγλώχινα μιτροειδής μεταξύ του κόλπου και της ομώνυμης κοιλίας, η τριγλώχινα αορτική μεταξύ της αριστερής κοιλίας και της αορτής, η πνευμονική μεταξύ της δεξιάς κοιλίας και της πνευμονικής αρτηρίας). Αυτό με τη σειρά του μπορεί να διαταράξει τη λειτουργία των βαλβίδων και να προκαλέσει στένωση του αρτηριακού στομίου, το οποίο είναι ήδη μικρό σε σύγκριση με άλλες κοιλότητες της καρδιάς.
Στην ιατρική ορολογία, η ενδοκαρδιακή ινοελάστωση ονομάζεται ενδοκαρδιακή ινοελάστωση (προγεννητική ινοελάστωση, ενδοκαρδιακή σκλήρυνση, εμβρυϊκή ενδοκαρδίτιδα, κ.λπ.). Αλλά αρκετά συχνά στη διαδικασία μπορεί επίσης να εμπλέκεται και η μέση μυϊκή στιβάδα της καρδιακής μεμβράνης. [ 2 ]
Ανωμαλίες στη δομή του μυοκαρδίου (το μυϊκό στρώμα της καρδιάς, που αποτελείται από καρδιομυοκύτταρα), γονιδιακές μεταλλάξεις και σοβαρές μολυσματικές διεργασίες μπορούν να προκαλέσουν μια κοινή μορφή ινοελάστωσης, όταν όχι μόνο το ενδοκάρδιο αλλά και το μυοκάρδιο εμπλέκονται στη διαδικασία. Συνήθως, δυσπλαστικές διεργασίες στο ενδοκάρδιο, που προκαλούνται από διάφορους λόγους, εμφανίζονται στα όρια της επαφής του με τη μυϊκή μεμβράνη, διαταράσσοντας τη συσταλτικότητα αυτού του στρώματος. Σε ορισμένες περιπτώσεις, υπάρχει ακόμη και ανάπτυξη του εσωτερικού στρώματος στο μυοκάρδιο, αντικατάσταση των καρδιομυοκυττάρων με ινοβλάστες και ίνες, η οποία επηρεάζει την αγωγιμότητα των νευρικών ερεθισμάτων και το ρυθμικό έργο της καρδιάς.
Η συμπίεση των αιμοφόρων αγγείων στο πάχος της καρδιακής μεμβράνης από το παχύ μυοκάρδιο διαταράσσει τη θρέψη του μυοκαρδίου (ισχαιμία του μυοκαρδίου), η οποία με τη σειρά της μπορεί να οδηγήσει σε νέκρωση των ιστών του καρδιακού μυός.
Η ενδοκαρδιακή ινωδοελάστωση με βλάβη στο μυοκάρδιο της καρδιάς ονομάζεται υποενδοκαρδιακή ή ενδομυοκαρδιακή ινωδοελάστωση.
Σύμφωνα με στατιστικά στοιχεία, στις περισσότερες περιπτώσεις αυτής της σπάνιας ασθένειας (μόνο 0,007% του συνολικού αριθμού νεογνών), διαγιγνώσκεται η ινωδοελάστωση της αριστερής κοιλίας της καρδιάς, αν και σε ορισμένες περιπτώσεις η διαδικασία εξαπλώνεται και στη δεξιά κοιλία και τους κόλπους, συμπεριλαμβανομένων των βαλβίδων που τις χωρίζουν.
Η καρδιακή ινωδοελάστωση συχνά συνοδεύεται από βλάβη σε μεγάλα στεφανιαία αγγεία, τα οποία καλύπτονται επίσης με συνδετικό ιστό. Στην ενήλικη ζωή, εμφανίζεται συχνά στο πλαίσιο της προοδευτικής αγγειακής αθηροσκλήρωσης.
Η ασθένεια καταγράφεται συχνότερα σε τροπικές αφρικανικές χώρες σε πληθυσμούς με χαμηλό βιοτικό επίπεδο, κάτι που διευκολύνεται από την κακή διατροφή, τις συχνές λοιμώξεις και την κατανάλωση ορισμένων τροφίμων και φυτών ως τροφή.
Η πάχυνση του ενδοκαρδίου παρατηρείται επίσης στο τελευταίο στάδιο της ινωδοπλαστικής ενδοκαρδίτιδας του Löffler, η οποία επηρεάζει κυρίως άνδρες μέσης ηλικίας. Η παθογένεση αυτής της νόσου σχετίζεται επίσης με μολυσματικούς παράγοντες που προκαλούν την ανάπτυξη σοβαρής ηωσινοφιλίας, η οποία είναι πιο χαρακτηριστική για εσωτερικές παρασιτικές λοιμώξεις. Σε αυτή την περίπτωση, οι ιστοί του σώματος (κυρίως ο καρδιακός μυς και ο εγκέφαλος) αρχίζουν να παρουσιάζουν έλλειψη οξυγόνου (υποξία). Παρά την ομοιότητα των συμπτωμάτων της καρδιακής ινωδοελάστωσης και της ινώδους ενδοκαρδίτιδας του Löffler, οι γιατροί τις θεωρούν εντελώς διαφορετικές ασθένειες.
Αιτίες ινοβλάστηση
Η ινοελάστωση αναφέρεται σε αλλαγές στον συνδετικό ιστό σε ζωτικά όργανα: την καρδιά και τους πνεύμονες, οι οποίες συνοδεύονται από διαταραχή της λειτουργίας των οργάνων και αντικατοπτρίζονται στην εμφάνιση και την κατάσταση του ασθενούς. Οι γιατροί γνωρίζουν την ασθένεια εδώ και δεκαετίες. Η ινοελάστωση του εσωτερικού τοιχώματος της καρδιάς (ενδοκάρδιο) περιγράφηκε στις αρχές του 18ου αιώνα και παρόμοιες αλλαγές στους πνεύμονες άρχισαν να συζητούνται 2,5 αιώνες αργότερα. Ωστόσο, οι γιατροί δεν έχουν ακόμη καταλήξει σε τελική συμφωνία σχετικά με τις αιτίες του παθολογικού πολλαπλασιασμού του συνδετικού ιστού.
Παραμένει ασαφές τι ακριβώς προκαλεί τη διαταραχή της ανάπτυξης και της εξέλιξης των συνδετικών ινών. Ωστόσο, οι επιστήμονες εντοπίζουν ορισμένους παράγοντες κινδύνου για τέτοιες αλλαγές, θεωρώντας τους πιθανές (αλλά όχι τελικές) αιτίες της νόσου.
Έτσι, στην παθογένεση της πνευμονικής ινοελάστωσης, η οποία θεωρείται ασθένεια των ώριμων ανθρώπων, δίνεται ιδιαίτερος ρόλος στις υποτροπιάζουσες μολυσματικές αλλοιώσεις του οργάνου, οι οποίες εντοπίζονται στους μισούς ασθενείς. Οι λοιμώξεις προκαλούν φλεγμονή του πνευμονικού ιστού και του υπεζωκότα, και η μακροχρόνια φλεγμονή προδιαθέτει για τον ινώδη μετασχηματισμό τους.
Μερικοί ασθενείς έχουν οικογενειακό ιστορικό ινοελαστίωσης, γεγονός που υποδηλώνει κληρονομική προδιάθεση. Έχουν βρεθεί μη ειδικά αυτοαντισώματα στο σώμα τους, τα οποία προκαλούν μακροχρόνιες φλεγμονώδεις διεργασίες αβέβαιης αιτιολογίας.
Υπάρχει η άποψη ότι οι ινώδεις αλλαγές στον πνευμονικό ιστό μπορούν να προκληθούν από γαστροοισοφαγική παλινδρόμηση. Αν και αυτή η σύνδεση είναι πιθανότατα έμμεση. Πιστεύεται επίσης ότι ο κίνδυνος ινοελάστωσης είναι υψηλότερος σε όσους πάσχουν από καρδιαγγειακές παθήσεις ή πνευμονική θρόμβωση.
Η πνευμονική ινωδοελάστωση σε νεαρή και εφηβική ηλικία μπορεί να θυμίζει τον εαυτό της κατά τη διάρκεια της εγκυμοσύνης. Συνήθως η ασθένεια είναι κρυμμένη για περίπου 10 χρόνια ή περισσότερο, αλλά μπορεί να εκδηλωθεί νωρίτερα, πιθανώς λόγω του αυξημένου φορτίου στο σώμα της μέλλουσας μητέρας και των ορμονικών αλλαγών, αλλά δεν υπάρχει ακόμη ακριβής εξήγηση. Παρ 'όλα αυτά, μια παρόμοια εικόνα της εξέλιξης της νόσου παρατηρήθηκε στο 30% των ασθενών αναπαραγωγικής ηλικίας που εξετάστηκαν.
Η ίδια η εγκυμοσύνη δεν μπορεί να προκαλέσει την ασθένεια, αλλά μπορεί να επιταχύνει την ανάπτυξη των γεγονότων, κάτι που είναι πολύ λυπηρό, επειδή το ποσοστό θνησιμότητας της νόσου είναι πολύ υψηλό και το προσδόκιμο ζωής με ινοελάστωση είναι σύντομο.
Στις περισσότερες περιπτώσεις, η καρδιακή ινοελάστωση μπορεί να αποδοθεί σε παιδικές ασθένειες. Η συγγενής παθολογία ανιχνεύεται στην προγεννητική περίοδο σε ένα έμβρυο 4-7 μηνών, αλλά η διάγνωση μπορεί να επιβεβαιωθεί μόνο μετά τη γέννηση του παιδιού. Στην παθογένεση αυτής της μορφής της νόσου λαμβάνονται υπόψη διάφοροι πιθανοί αρνητικοί παράγοντες: μολυσματικές και φλεγμονώδεις ασθένειες της μητέρας που μεταδίδονται στο έμβρυο, ανωμαλίες στην ανάπτυξη των καρδιακών μεμβρανών, μειωμένη παροχή αίματος στον καρδιακό ιστό, γενετικές μεταλλάξεις, έλλειψη οξυγόνου.
Πιστεύεται ότι μεταξύ των λοιμώξεων, οι ιοί έχουν τη μεγαλύτερη παθογενετική συμβολή στην ανάπτυξη της καρδιακής ινοελάστωσης, επειδή ενσωματώνονται στα κύτταρα του σώματος, τα καταστρέφουν και αλλάζουν τις ιδιότητες των ιστών. Το μη σχηματισμένο ανοσοποιητικό σύστημα του εμβρύου δεν μπορεί να του παρέχει προστασία από αυτά τα παθογόνα, σε αντίθεση με την ανοσία της μέλλουσας μητέρας. Η τελευταία μπορεί να μην βιώσει τις συνέπειες μιας ιογενούς λοίμωξης, ενώ στο έμβρυο, μια ενδομήτρια λοίμωξη μπορεί να προκαλέσει την εμφάνιση διαφόρων ανωμαλιών.
Μερικοί επιστήμονες πιστεύουν ότι ο καθοριστικός ρόλος στην παθογένεση της μολυσματικής μορφής της ινοελάστωσης παίζει μια λοίμωξη που επηρεάζει το έμβρυο έως την ηλικία των 7 μηνών. Αργότερα, μπορεί να προκαλέσει μόνο φλεγμονώδεις ασθένειες της καρδιάς (μυοκαρδίτιδα, ενδοκαρδίτιδα).
Οι ανωμαλίες στην ανάπτυξη των μεμβρανών και των βαλβίδων της καρδιάς μπορούν να προκληθούν τόσο από τη φλεγμονώδη διαδικασία όσο και από ανεπαρκείς αυτοάνοσες αντιδράσεις, με αποτέλεσμα τα κύτταρα του ανοσοποιητικού συστήματος να αρχίζουν να επιτίθενται στα ίδια τα κύτταρα του σώματος.
Οι γονιδιακές μεταλλάξεις προκαλούν ανώμαλη ανάπτυξη του συνδετικού ιστού, επειδή τα γονίδια περιέχουν πληροφορίες σχετικά με τη δομή και τη συμπεριφορά των πρωτεϊνικών δομών (ιδιαίτερα των πρωτεϊνών κολλαγόνου και ελαστίνης).
Η υποξία και η ισχαιμία του καρδιακού ιστού μπορεί να είναι συνέπεια της ανώμαλης ανάπτυξης της καρδιάς. Σε αυτήν την περίπτωση, μιλάμε για δευτερογενή ινωδοελάστωση, η οποία προκαλείται από συγγενείς καρδιοπάθειες (ΣΚ). Αυτές περιλαμβάνουν ανωμαλίες που προκαλούν απόφραξη (μειωμένη βατότητα της καρδιάς και των αγγείων της):
- στένωση ή στένωση της αορτής κοντά στη βαλβίδα,
- στένωση του ισθμού ή τμηματική στένωση της αορτής στη συμβολή της αψίδας και του κατιόντος τμήματός της,
- ατρησία ή απουσία φυσικού ανοίγματος στην αορτή,
- υποανάπτυξη του καρδιακού ιστού (συχνότερα η αριστερή κοιλία, λιγότερο συχνά η δεξιά κοιλία και οι κόλποι), η οποία επηρεάζει την αντλητική λειτουργία της καρδιάς.
Υπάρχει η άποψη ότι η τοξίκωση κατά τη διάρκεια της εγκυμοσύνης μπορεί επίσης να λειτουργήσει ως προδιαθεσικός παράγοντας για την ινωδοελάστωση στο έμβρυο.
Στην μεταγεννητική περίοδο, η ανάπτυξη καρδιακής ινοελάστωσης μπορεί να διευκολυνθεί από μολυσματικές και φλεγμονώδεις ασθένειες των μεμβρανών των οργάνων, αιμοδυναμικές διαταραχές ως αποτέλεσμα τραυματισμών, αγγειακή θρομβοεμβολή, μυοκαρδιακή αιμορραγία, μεταβολικές διαταραχές (αυξημένος σχηματισμός ινώδους, διαταραχές του μεταβολισμού πρωτεϊνών και σιδήρου: αμυλοείδωση, αιμοχρωμάτωση). Οι ίδιοι λόγοι προκαλούν την ανάπτυξη της νόσου σε ενήλικες.
Παθογένεση
Ο συνδετικός ιστός είναι ένας ειδικός ιστός του ανθρώπινου σώματος που αποτελεί μέρος σχεδόν όλων των οργάνων, αλλά δεν συμμετέχει ενεργά στις λειτουργίες τους. Ο συνδετικός ιστός αποδίδεται σε υποστηρικτικές και προστατευτικές λειτουργίες. Σχηματίζοντας ένα είδος σκελετού (σκελετό, στρώμα) και περιορίζοντας τα λειτουργικά κύτταρα του οργάνου, εξασφαλίζει το τελικό του σχήμα και μέγεθος. Έχοντας επαρκή αντοχή, ο συνδετικός ιστός προστατεύει επίσης τα κύτταρα του οργάνου από την καταστροφή και τον τραυματισμό, εμποδίζει τη διείσδυση παθογόνων και με τη βοήθεια ειδικών μακροφάγων κυττάρων απορροφά απαρχαιωμένες δομές: νεκρά κύτταρα ιστού, ξένες πρωτεΐνες, απόβλητα συστατικά αίματος κ.λπ.
Αυτός ο ιστός μπορεί να ονομαστεί βοηθητικός, επειδή δεν περιέχει κυτταρικά στοιχεία που εξασφαλίζουν τη λειτουργικότητα ενός ή του άλλου οργάνου. Παρ 'όλα αυτά, ο ρόλος του στη ζωή του σώματος είναι αρκετά μεγάλος. Ως μέρος των μεμβρανών των αιμοφόρων αγγείων, ο συνδετικός ιστός εξασφαλίζει την ασφάλεια και τη λειτουργικότητα αυτών των δομών, λόγω των οποίων πραγματοποιείται η διατροφή και η αναπνοή (τροφισμός) των περιβαλλόντων ιστών του εσωτερικού περιβάλλοντος του σώματος.
Υπάρχουν διάφοροι τύποι συνδετικού ιστού. Η μεμβράνη που καλύπτει τα εσωτερικά όργανα ονομάζεται χαλαρός συνδετικός ιστός. Είναι μια ημίρρευστη, άχρωμη ουσία που περιέχει κυματιστές ίνες κολλαγόνου και ευθείες ίνες ελαστίνης, μεταξύ των οποίων είναι τυχαία διάσπαρτοι διάφοροι τύποι κυττάρων. Μερικά από αυτά τα κύτταρα (ινοβλάστες) είναι υπεύθυνα για τον σχηματισμό ινωδών δομών, άλλα (ενδοθηλιοκύτταρα και μαστοκύτταρα) σχηματίζουν μια ημιδιαφανή μήτρα συνδετικού ιστού και παράγουν ειδικές ουσίες (ηπαρίνη, ισταμίνη), άλλα (μακροφάγα) παρέχουν φαγοκυττάρωση κ.λπ.
Ο δεύτερος τύπος ινώδους ιστού είναι ο πυκνός συνδετικός ιστός, ο οποίος δεν περιέχει μεγάλο αριθμό μεμονωμένων κυττάρων, ο οποίος με τη σειρά του διαιρείται σε λευκό και κίτρινο. Ο λευκός ιστός αποτελείται από σφιχτά συσκευασμένες ίνες κολλαγόνου (σύνδεσμοι, τένοντες, περιόστεο) και ο κίτρινος ιστός αποτελείται από χαοτικά συνυφασμένες ίνες ελαστίνης με εγκλείσματα ινοβλαστών (μέρος συνδέσμων, μεμβρανών αιμοφόρων αγγείων, πνευμόνων).
Οι συνδετικοί ιστοί περιλαμβάνουν επίσης: αίμα, λίπος, οστό και χόνδρο, αλλά δεν μας ενδιαφέρουν ακόμη, αφού, μιλώντας για ινοελάστωση, εννοούμε αλλαγές στις ινώδεις δομές. Και οι ελαστικές και ανθεκτικές ίνες περιέχονται μόνο σε χαλαρούς και πυκνούς συνδετικούς ιστούς.
Η σύνθεση των ινοβλαστών και ο σχηματισμός ινών συνδετικού ιστού από αυτούς ρυθμίζεται σε επίπεδο εγκεφάλου. Αυτό εξασφαλίζει τη σταθερότητα των χαρακτηριστικών του (αντοχή, ελαστικότητα, πάχος). Εάν, λόγω ορισμένων παθολογικών αιτιών, διαταραχθεί η σύνθεση και η ανάπτυξη βοηθητικού ιστού (αυξάνεται ο αριθμός των ινοβλαστών, αλλάζει η «συμπεριφορά» τους), υπάρχει πολλαπλασιασμός ισχυρών ινών κολλαγόνου ή αλλαγή στην ανάπτυξη ελαστικών (παραμένουν κοντές, στρίβουν), γεγονός που οδηγεί σε αλλαγή στις ιδιότητες της μεμβράνης του οργάνου και ορισμένων εσωτερικών δομών που καλύπτονται με συνδετικό ιστό. Αποκτούν μεγαλύτερο από το απαραίτητο πάχος, γίνονται πυκνότερα, ισχυρότερα και ανελαστικά, μοιάζοντας με ινώδη ιστό στους συνδέσμους και τους τένοντες, κάτι που απαιτεί μεγάλη προσπάθεια για τέντωμα.
Αυτός ο ιστός δεν τεντώνεται καλά, περιορίζοντας τις κινήσεις του οργάνου (αυτόματες ρυθμικές κινήσεις της καρδιάς και των αιμοφόρων αγγείων, αλλαγές στο μέγεθος των πνευμόνων κατά την εισπνοή και την εκπνοή), εξ ου και η διαταραχή της παροχής αίματος και των αναπνευστικών οργάνων, οδηγώντας σε έλλειψη οξυγόνου.
Το γεγονός είναι ότι η παροχή αίματος στο σώμα πραγματοποιείται χάρη στην καρδιά, η οποία λειτουργεί ως αντλία, και σε δύο κύκλους κυκλοφορίας του αίματος. Η πνευμονική κυκλοφορία είναι υπεύθυνη για την παροχή αίματος και την ανταλλαγή αερίων στους πνεύμονες, από όπου το οξυγόνο διοχετεύεται στην καρδιά με τη ροή του αίματος και από εκεί στη συστηματική κυκλοφορία και κατανέμεται σε όλο το σώμα, παρέχοντας αναπνοή σε όργανα και ιστούς.
Η ελαστική μεμβράνη, περιορίζοντας τη συστολή του καρδιακού μυός, μειώνει τη λειτουργικότητα της καρδιάς, η οποία δεν αντλεί αίμα τόσο ενεργά, και μαζί με αυτό οξυγόνο. Με την ινοελάστωση των πνευμόνων, ο αερισμός τους (οστεογένεση) μειώνεται, είναι σαφές ότι λιγότερο οξυγόνο αρχίζει να εισέρχεται στο αίμα, το οποίο, ακόμη και με φυσιολογική καρδιακή λειτουργία, θα συμβάλει στην έλλειψη οξυγόνου (υποξία) των ιστών και των οργάνων. [ 3 ]
Συμπτώματα ινοβλάστηση
Η καρδιακή και η πνευμονική ινοελάστωση είναι δύο τύποι ασθενειών που χαρακτηρίζονται από διαταραχή της σύνθεσης ινών στον συνδετικό ιστό. Έχουν διαφορετικές εντοπίσεις, αλλά και οι δύο είναι δυνητικά απειλητικές για τη ζωή, καθώς σχετίζονται με προοδευτική ή σοβαρή καρδιακή και αναπνευστική ανεπάρκεια.
Η πνευμονική ινωδοελάστωση είναι ένας σπάνιος τύπος διάμεσης νόσου αυτού του σημαντικού οργάνου του αναπνευστικού συστήματος. Αυτές περιλαμβάνουν χρόνιες παθολογίες του πνευμονικού παρεγχύματος με βλάβη στα κυψελιδικά τοιχώματα (φλεγμονή, διαταραχή της δομής και της δομής τους), την εσωτερική επένδυση των πνευμονικών τριχοειδών αγγείων κ.λπ. Η ινωδοελάστωση θεωρείται συχνά μια ειδική σπάνια μορφή προοδευτικής πνευμονίας με τάση για ινώδεις αλλοιώσεις στους ιστούς του πνεύμονα και του υπεζωκότα.
Είναι σχεδόν αδύνατο να ανιχνευθεί η ασθένεια από την αρχή, επειδή μπορεί να μην θυμίζει τον εαυτό της για περίπου 10 χρόνια. Αυτή η περίοδος ονομάζεται διαυγές διάστημα. Η εμφάνιση παθολογικών αλλαγών που δεν επηρεάζουν ακόμη τον όγκο των πνευμόνων και την ανταλλαγή αερίων μπορεί να ανιχνευθεί τυχαία, κατά τη διάρκεια μιας λεπτομερούς εξέτασης των πνευμόνων σε σχέση με μια άλλη ασθένεια του αναπνευστικού συστήματος ή τραυματισμό.
Η νόσος χαρακτηρίζεται από αργή εξέλιξη των συμπτωμάτων, επομένως οι πρώτες εκδηλώσεις της νόσου μπορεί να καθυστερήσουν σημαντικά χρονικά από την έναρξή της. Τα συμπτώματα εντείνονται σταδιακά.
Τα πρώτα σημάδια της νόσου που αξίζει να προσέξετε είναι ο βήχας και η αυξανόμενη δύσπνοια. Τέτοια συμπτώματα συχνά γίνονται συνέπεια μιας προηγούμενης αναπνευστικής νόσου, επομένως μπορούν να συσχετιστούν με ένα κρυολόγημα και τις συνέπειές του για μεγάλο χρονικό διάστημα. Η δύσπνοια συχνά γίνεται αντιληπτή ως καρδιακή διαταραχή ή αλλαγές που σχετίζονται με την ηλικία. Άλλωστε, η νόσος διαγιγνώσκεται σε άτομα που πλησιάζουν τα γηρατειά.
Λάθη μπορούν να γίνουν τόσο από τους ασθενείς όσο και από τους γιατρούς που τους εξετάζουν, γεγονός που οδηγεί σε καθυστερημένη ανίχνευση μιας επικίνδυνης ασθένειας. Αξίζει να δοθεί προσοχή στον βήχα, ο οποίος είναι μη παραγωγικός στην ινοελάστωση, αλλά δεν διεγείρεται από βλεννολυτικά και αποχρεμπτικά, αλλά σταματά από αντιβηχικά. Ένας παρατεταμένος βήχας αυτής της φύσης είναι ένα χαρακτηριστικό σύμπτωμα της πνευμονικής ινοελάστωσης.
Η δύσπνοια προκαλείται από προοδευτική αναπνευστική ανεπάρκεια λόγω πάχυνσης των κυψελιδικών τοιχωμάτων και του υπεζωκότα, μείωσης του όγκου και του αριθμού των κυψελιδικών κοιλοτήτων στον πνεύμονα (το παρέγχυμα του οργάνου είναι ορατό σε μια ακτινογραφία ως κηρήθρα). Το σύμπτωμα εντείνεται υπό την επίδραση σωματικής άσκησης, πρώτα σημαντικής και στη συνέχεια ακόμη και μικρής. Καθώς η ασθένεια εξελίσσεται, επιδεινώνεται, γεγονός που προκαλεί αναπηρία και θάνατο του ασθενούς.
Η εξέλιξη της ινοελάστωσης συνοδεύεται από επιδείνωση της γενικής κατάστασης: η υποξία οδηγεί σε αδυναμία και ζάλη, μειώνεται το σωματικό βάρος (αναπτύσσεται ανορεξία), οι φάλαγγες των νυχιών αλλάζουν στον τύπο των κουνουπιδιών, το δέρμα γίνεται χλωμό και έχει μια άρρωστη εμφάνιση.
Οι μισοί από τους ασθενείς εμφανίζουν μη ειδικά συμπτώματα όπως δυσκολία στην αναπνοή και πόνο στο στήθος, χαρακτηριστικά του πνευμοθώρακα (συσσώρευση αερίων στην υπεζωκοτική κοιλότητα). Αυτή η ανωμαλία μπορεί επίσης να εμφανιστεί ως αποτέλεσμα τραυματισμών, πρωτοπαθών και δευτεροπαθών πνευμονοπαθειών, ακατάλληλης θεραπείας, επομένως δεν μπορεί να διαγνωστεί.
Η καρδιακή ινοελάστωση, καθώς και η παθολογία της ανάπτυξης του συνδετικού ιστού στους πνεύμονες, χαρακτηρίζεται από: ωχρότητα δέρματος, απώλεια βάρους, αδυναμία, η οποία συχνά είναι παροξυσμική, δύσπνοια. Μπορεί επίσης να παρατηρηθεί επίμονη υποπυρετική θερμοκρασία χωρίς σημάδια κρυολογήματος ή λοίμωξης.
Πολλοί ασθενείς εμφανίζουν αλλαγές στο μέγεθος του ήπατος. Αυτό αυξάνεται σε μέγεθος χωρίς συμπτώματα δυσλειτουργίας. Είναι επίσης πιθανό οίδημα στα πόδια, το πρόσωπο, τα χέρια και την ιερή περιοχή.
Μια χαρακτηριστική εκδήλωση της νόσου θεωρείται η αυξανόμενη κυκλοφορική ανεπάρκεια που σχετίζεται με διαταραχή της καρδιακής λειτουργίας. Σε αυτή την περίπτωση, διαγιγνώσκεται ταχυκαρδία (αυξημένος καρδιακός ρυθμός, συχνά σε συνδυασμό με αρρυθμία), δύσπνοια (συμπεριλαμβανομένης της απουσίας σωματικής δραστηριότητας), κυάνωση των ιστών (μπλε χρωματισμός που προκαλείται από τη συσσώρευση καρβοξυαιμοσφαιρίνης στο αίμα, δηλαδή μιας ένωσης αιμοσφαιρίνης με διοξείδιο του άνθρακα λόγω διαταραχής της ροής του αίματος και, κατά συνέπεια, της ανταλλαγής αερίων).
Σε αυτή την περίπτωση, τα συμπτώματα μπορεί να εμφανιστούν είτε αμέσως μετά τη γέννηση ενός παιδιού με αυτή την παθολογία, είτε μετά από ένα χρονικό διάστημα. Όταν επηρεάζονται μεγαλύτερα παιδιά και ενήλικες, τα σημάδια σοβαρής καρδιακής ανεπάρκειας εμφανίζονται συνήθως στο πλαίσιο μιας αναπνευστικής λοίμωξης, η οποία λειτουργεί ως έναυσμα. [ 4 ]
Ινοελάστωση στα παιδιά
Εάν η πνευμονική ινοελάστωση είναι μια ασθένεια των ενηλίκων, που συχνά ξεκινά στην παιδική ηλικία, αλλά δεν εκδηλώνεται για μεγάλο χρονικό διάστημα, τότε μια παρόμοια παθολογία του ενδοκαρδίου της καρδιάς εμφανίζεται συχνά ακόμη και πριν από τη γέννηση του μωρού και επηρεάζει τη ζωή του από τις πρώτες στιγμές της γέννησης. Αυτή η σπάνια αλλά σοβαρή παθολογία είναι η αιτία της ανάπτυξης δύσκολης διόρθωσης της καρδιακής ανεπάρκειας σε βρέφη, πολλά από τα οποία πεθαίνουν μέσα σε 2 χρόνια. [ 5 ]
Η ενδοκαρδιακή ινωδοελάστωση στα νεογνά είναι στις περισσότερες περιπτώσεις αποτέλεσμα παθολογικών διεργασιών που συμβαίνουν στο σώμα του μωρού κατά την προγεννητική ηλικία. Λοιμώξεις που λαμβάνονται από τη μητέρα, γενετικές μεταλλάξεις, ανωμαλίες στην ανάπτυξη του καρδιαγγειακού συστήματος, κληρονομικές μεταβολικές ασθένειες - όλα αυτά, σύμφωνα με τους επιστήμονες, μπορούν να οδηγήσουν σε αλλαγές στον συνδετικό ιστό στις μεμβράνες της καρδιάς. Ειδικά εάν ένα έμβρυο 4-7 μηνών εκτίθεται σε δύο ή περισσότερους παράγοντες ταυτόχρονα.
Για παράδειγμα, ένας συνδυασμός ανωμαλιών στην ανάπτυξη της καρδιάς και των στεφανιαίων αγγείων (στένωση, ατρησία, στένωση του ισθμού της αορτής, ανώμαλη ανάπτυξη μυοκαρδιακών κυττάρων, ενδοκαρδιακή αδυναμία κ.λπ.), που συμβάλλουν στην ισχαιμία των ιστών, σε συνδυασμό με μια φλεγμονώδη διαδικασία λόγω λοίμωξης, δεν αφήνει στο παιδί σχεδόν καμία πιθανότητα επιβίωσης. Ενώ τα ελαττώματα ανάπτυξης οργάνων μπορούν ακόμη να διορθωθούν άμεσα, η προοδευτική ινωδοελάστωση μπορεί μόνο να επιβραδυνθεί, αλλά όχι να θεραπευτεί.
Συνήθως, η καρδιακή ινοελάστωση στο έμβρυο ανιχνεύεται ήδη κατά τη διάρκεια της εγκυμοσύνης κατά τη διάρκεια της υπερηχογραφικής διάγνωσης στο δεύτερο ή τρίτο τρίμηνο. Ο υπέρηχος και η ηχοκαρδιογραφία στις 20 έως 38 εβδομάδες έδειξαν υπερηχογένεια, η οποία υποδηλώνει πάχυνση και συμπύκνωση του ενδοκαρδίου (συνήθως διάχυτη, λιγότερο συχνά εστιακή), αλλαγή στο μέγεθος και το σχήμα της καρδιάς (το όργανο διευρύνεται και παίρνει το σχήμα μιας μπάλας ή σφαίρας, οι εσωτερικές δομές σταδιακά εξομαλύνονται). [ 6 ]
Σε 30-35% των περιπτώσεων, η ινοελάστωση ανιχνεύθηκε πριν από τις 26 εβδομάδες της κύησης, σε 65-70% - στην επόμενη περίοδο. Σε περισσότερο από το 80% των νεογνών, η ινοελάστωση συνδυάζεται με αποφρακτικά καρδιακά ελαττώματα, δηλαδή είναι δευτερογενής, παρά τα πρώιμα στάδια της ανίχνευσής της. Υπερπλασία της αριστερής κοιλίας ανιχνεύθηκε στα μισά από τα προσβεβλημένα παιδιά, γεγονός που εξηγεί την υψηλή συχνότητα εμφάνισης ινοελάστωσης αυτής της συγκεκριμένης καρδιακής δομής. Οι παθολογίες της αορτής και της βαλβίδας της, που διαπιστώνονται στο ένα τρίτο των παιδιών με ενδοκαρδιακό πολλαπλασιασμό, οδηγούν επίσης σε αύξηση (διαστολή) του θαλάμου της αριστερής κοιλίας και διαταραχή της λειτουργικότητάς του.
Σε περίπτωση επιβεβαιωμένης καρδιακής ινοελαστίωσης με όργανα, οι γιατροί συνιστούν διακοπή της κύησης. Σχεδόν σε όλα τα παιδιά που γεννήθηκαν και των οποίων οι μητέρες αρνήθηκαν μια ιατρική έκτρωση, επιβεβαιώθηκαν τα σημάδια της νόσου. Τα συμπτώματα καρδιακής ανεπάρκειας, χαρακτηριστικά της ινοελαστίωσης, εμφανίζονται εντός ενός έτους (σπάνια στο 2ο-3ο έτος της ζωής). Σε παιδιά με συνδυασμένη μορφή της νόσου, τα σημάδια καρδιακής ανεπάρκειας ανιχνεύονται από τις πρώτες ημέρες της ζωής.
Οι συγγενείς μορφές πρωτοπαθούς και συνδυασμένης ινοελάστωσης στα παιδιά έχουν συχνότερα ταχεία πορεία με την ανάπτυξη σοβαρής καρδιακής ανεπάρκειας. Η χαμηλή δραστηριότητα, η λήθαργος του παιδιού, η άρνηση θηλασμού λόγω ταχείας κόπωσης, η κακή όρεξη, η αυξημένη εφίδρωση υποδηλώνουν κακή υγεία. Όλα αυτά οδηγούν στο γεγονός ότι το παιδί δεν παίρνει καλά βάρος. Το δέρμα του μωρού είναι οδυνηρά χλωμό, σε ορισμένα με μπλε απόχρωση, πιο συχνά στο ρινοχειλικό τρίγωνο.
Υπάρχουν ενδείξεις εξασθενημένης ανοσίας, επομένως τέτοια παιδιά συχνά και γρήγορα προσβάλλονται από αναπνευστικές λοιμώξεις, περιπλέκοντας την κατάσταση. Μερικές φορές τις πρώτες ημέρες και μήνες της ζωής, το παιδί δεν εμφανίζει κυκλοφορικές διαταραχές, αλλά οι συχνές λοιμώξεις και οι πνευμονικές παθήσεις αποτελούν έναυσμα για την ανάπτυξη συμφορητικής καρδιακής ανεπάρκειας.
Πρόσθετες εξετάσεις υγείας νεογνών και μικρών παιδιών με υποψία ινοελάστωσης ή προηγουμένως διαγνωσμένης νόσου έδειξαν χαμηλή αρτηριακή πίεση (υπόταση), αυξημένο μέγεθος καρδιάς (καρδιομεγαλία), πνιγμένους ήχους κατά την ακρόαση της καρδιάς, μερικές φορές συστολικό φύσημα χαρακτηριστικό της ανεπάρκειας της μιτροειδούς βαλβίδας, ταχυκαρδία, δύσπνοια. Η ακρόαση των πνευμόνων δείχνει την παρουσία συριγμού, που υποδηλώνει συμφόρηση.
Η ενδοκαρδιακή βλάβη στην αριστερή κοιλία συχνά οδηγεί σε εξασθένηση του μυϊκού στρώματος της καρδιάς (μυοκάρδιο). Ο φυσιολογικός καρδιακός ρυθμός αποτελείται από δύο ρυθμικά εναλλασσόμενους τόνους. Με την ινοελάστωση, μπορεί να εμφανιστεί ένας τρίτος (και μερικές φορές ένας τέταρτος) τόνος. Ένας τέτοιος παθολογικός ρυθμός είναι σαφώς ακουστός και μοιάζει με τριπλό βάδισμα ενός αλόγου (καλπασμός) στον ήχο του, γι' αυτό και ονομάζεται ρυθμός καλπασμού.
Ένα άλλο σύμπτωμα της ινοελάστωσης σε μικρά παιδιά είναι η εμφάνιση καρδιακής καμπούρας. Το γεγονός είναι ότι οι πλευρές του παιδιού στην πρώιμη μεταγεννητική περίοδο παραμένουν μη οστεοποιημένες και αντιπροσωπεύονται από χόνδρινο ιστό. Η αύξηση του μεγέθους της καρδιάς οδηγεί στο γεγονός ότι αρχίζει να πιέζει τις "μαλακές" πλευρές, με αποτέλεσμα να κάμπτονται και να παίρνουν ένα μόνιμο καμπυλωτό σχήμα προς τα εμπρός (καρδιακή καμπούρα). Με την ινοελάστωση σε ενήλικες, δεν σχηματίζεται καρδιακή καμπούρα λόγω της αντοχής και της ακαμψίας του οστικού ιστού των πλευρών, ακόμη και στην περίπτωση αύξησης όλων των δομών της καρδιάς.
Ο σχηματισμός μιας καρδιακής καμπούρας από μόνος του υποδηλώνει μόνο μια συγγενή καρδιοπάθεια χωρίς να προσδιορίζει τη φύση της. Αλλά σε κάθε περίπτωση, σχετίζεται με αύξηση του μεγέθους της καρδιάς και των κοιλιών της.
Το σύνδρομο οιδήματος στην ινοελάστωση στα παιδιά σπάνια διαγιγνώσκεται, αλλά πολλά παιδιά εμφανίζουν ένα διευρυμένο ήπαρ, το οποίο αρχίζει να προεξέχει κατά μέσο όρο 3 cm από κάτω από την άκρη της πλευρικής καμάρας.
Εάν η ινοελάστωση αποκτηθεί (για παράδειγμα, είναι συνέπεια φλεγμονωδών ασθενειών των καρδιακών μεμβρανών), η κλινική εικόνα είναι συνήθως αργά εξελισσόμενη. Για κάποιο χρονικό διάστημα, τα συμπτώματα μπορεί να απουσιάζουν εντελώς, στη συνέχεια εμφανίζονται ασθενή σημάδια καρδιακής δυσλειτουργίας με τη μορφή δύσπνοιας κατά τη διάρκεια σωματικής άσκησης, αυξημένου καρδιακού ρυθμού, ταχείας κόπωσης και χαμηλής σωματικής αντοχής. Λίγο αργότερα, το ήπαρ αρχίζει να διευρύνεται, εμφανίζονται οίδημα και ζάλη.
Όλα τα συμπτώματα της επίκτητης ινοελάστωσης είναι μη ειδικά, γεγονός που περιπλέκει τη διάγνωση της νόσου, μοιάζοντας με καρδιομυοπάθεια, ηπατική και νεφρική νόσο. Η νόσος διαγιγνώσκεται συχνότερα στο στάδιο της σοβαρής καρδιακής ανεπάρκειας, η οποία επηρεάζει αρνητικά τα αποτελέσματα της θεραπείας.
Επιπλοκές και συνέπειες
Πρέπει να ειπωθεί ότι η ινωδοελάστωση της καρδιάς και των πνευμόνων είναι σοβαρές παθολογίες, η πορεία των οποίων εξαρτάται από διάφορες περιστάσεις. Τα συγγενή καρδιακά ελαττώματα περιπλέκουν σημαντικά την κατάσταση, η οποία μπορεί να εξαλειφθεί χειρουργικά σε νεαρή ηλικία, αλλά ταυτόχρονα παραμένει ένας αρκετά υψηλός κίνδυνος θανάτου (περίπου 10%).
Πιστεύεται ότι όσο νωρίτερα αναπτυχθεί η νόσος, τόσο πιο σοβαρές θα είναι οι συνέπειές της. Αυτό επιβεβαιώνεται από το γεγονός ότι η συγγενής ινοελάστωση στις περισσότερες περιπτώσεις έχει κεραυνοβόλο ή οξεία πορεία με ταχεία εξέλιξη της καρδιακής ανεπάρκειας. Η ανάπτυξη οξείας καρδιακής ανεπάρκειας σε ένα παιδί κάτω των 6 μηνών θεωρείται κακό προγνωστικό σημάδι.
Ωστόσο, η θεραπεία δεν εγγυάται την πλήρη αποκατάσταση της καρδιακής λειτουργίας, αλλά μόνο επιβραδύνει την εξέλιξη των συμπτωμάτων της καρδιακής ανεπάρκειας. Από την άλλη πλευρά, η απουσία τέτοιας υποστηρικτικής θεραπείας οδηγεί σε θάνατο μέσα στα πρώτα δύο χρόνια της ζωής του μωρού.
Εάν διαγνωστεί καρδιακή ανεπάρκεια τις πρώτες ημέρες και μήνες της ζωής ενός μωρού, το παιδί πιθανότατα δεν θα επιβιώσει ούτε μια εβδομάδα. Η ανταπόκριση στη θεραπεία ποικίλλει μεταξύ των παιδιών. Ελλείψει θεραπευτικού αποτελέσματος, δεν υπάρχει ουσιαστικά καμία ελπίδα. Αλλά με τη βοήθεια που παρέχεται, το προσδόκιμο ζωής ενός άρρωστου παιδιού είναι σύντομο (από μερικούς μήνες έως αρκετά χρόνια).
Η χειρουργική επέμβαση και η διόρθωση συγγενών καρδιακών ανωμαλιών που προκάλεσαν ινοελάστωση συνήθως βελτιώνουν την κατάσταση του ασθενούς. Με την επιτυχή χειρουργική θεραπεία της υπερπλασίας της αριστερής κοιλίας και τη συμμόρφωση με τις οδηγίες του γιατρού, η νόσος μπορεί να αποκτήσει καλοήθη πορεία: η καρδιακή ανεπάρκεια θα έχει χρόνια πορεία χωρίς σημάδια εξέλιξης. Αν και η ελπίδα για ένα τέτοιο αποτέλεσμα είναι μικρή.
Όσον αφορά την επίκτητη μορφή καρδιακής ινοελάστωσης, αυτή γρήγορα γίνεται χρόνια και σταδιακά εξελίσσεται. Η φαρμακευτική αγωγή μπορεί να επιβραδύνει τη διαδικασία, αλλά όχι να την σταματήσει.
Η πνευμονική ινωδοελάστωση, ανεξάρτητα από τον χρόνο εμφάνισης αλλαγών στο παρέγχυμα και τις μεμβράνες του οργάνου μετά την περίοδο φωτός, αρχίζει να εξελίσσεται ταχέως και στην πραγματικότητα σκοτώνει ένα άτομο σε μερικά χρόνια, προκαλώντας σοβαρή αναπνευστική ανεπάρκεια. Το λυπηρό είναι ότι δεν έχουν ακόμη αναπτυχθεί αποτελεσματικές μέθοδοι θεραπείας της νόσου. [ 7 ]
Διαγνωστικά ινοβλάστηση
Η ενδομυοκαρδιακή ινοελάστωση, τα συμπτώματα της οποίας ανιχνεύονται στις περισσότερες περιπτώσεις σε νεαρή ηλικία, είναι μια συγγενής ασθένεια. Αν εξαιρέσουμε εκείνες τις σπάνιες περιπτώσεις όπου η ασθένεια άρχισε να αναπτύσσεται στα τέλη της παιδικής ηλικίας και στην ενήλικη ζωή ως επιπλοκή τραυματισμών και σωματικών ασθενειών, είναι δυνατόν να εντοπιστεί η παθολογία στην προγεννητική περίοδο, δηλαδή πριν από τη γέννηση του παιδιού.
Οι γιατροί πιστεύουν ότι οι παθολογικές αλλαγές στους ενδοκαρδιακούς ιστούς, οι αλλαγές στο σχήμα της εμβρυϊκής καρδιάς και ορισμένα χαρακτηριστικά της λειτουργίας της, χαρακτηριστικά της ινοελάστωσης, μπορούν να προσδιοριστούν ήδη από την 14η εβδομάδα της εγκυμοσύνης. Αλλά αυτή είναι ακόμα μια αρκετά σύντομη περίοδος και δεν μπορεί να αποκλειστεί ότι η ασθένεια μπορεί να εκδηλωθεί κάπως αργότερα, πιο κοντά στο τρίτο τρίμηνο της εγκυμοσύνης και μερικές φορές μερικούς μήνες πριν από τον τοκετό. Γι' αυτό, κατά την παρακολούθηση των εγκύων γυναικών, συνιστάται η διεξαγωγή κλινικών υπερηχογραφικών εξετάσεων της εμβρυϊκής καρδιάς σε διαστήματα αρκετών εβδομάδων.
Με ποια σημάδια μπορούν οι γιατροί να υποψιαστούν την ασθένεια κατά τη διάρκεια του επόμενου υπερηχογραφήματος; Πολλά εξαρτώνται από τη μορφή της νόσου. Τις περισσότερες φορές, η ινοελάστωση διαγιγνώσκεται στην περιοχή της αριστερής κοιλίας, αλλά αυτή η δομή δεν είναι πάντα διευρυμένη. Η διασταλμένη μορφή της νόσου με διευρυμένη αριστερή κοιλία της καρδιάς προσδιορίζεται εύκολα κατά τη διάρκεια μιας υπερηχογραφικής εξέτασης από το σφαιρικό σχήμα της καρδιάς, η κορυφή της οποίας αντιπροσωπεύεται από την αριστερή κοιλία, τη γενική αύξηση του μεγέθους του οργάνου και την διόγκωση του μεσοκοιλιακού διαφράγματος προς τη δεξιά κοιλία. Αλλά το κύριο σημάδι της ινοελάστωσης είναι η πάχυνση του ενδοκαρδίου, καθώς και τα καρδιακά διαφράγματα με χαρακτηριστική αύξηση της ηχογένειας αυτών των δομών, η οποία προσδιορίζεται με μια συγκεκριμένη υπερηχογραφική εξέταση.
Η μελέτη διεξάγεται χρησιμοποιώντας ειδικό υπερηχογράφημα με καρδιολογικά προγράμματα. Η εμβρυϊκή ηχοκαρδιογραφία δεν βλάπτει τη μητέρα ή το αγέννητο παιδί, αλλά επιτρέπει όχι μόνο τον εντοπισμό ανατομικών αλλαγών στην καρδιά, αλλά και τον προσδιορισμό της κατάστασης των στεφανιαίων αγγείων, της παρουσίας θρόμβων αίματος σε αυτά και των αλλαγών στο πάχος των καρδιακών μεμβρανών.
Η εμβρυϊκή ηχοκαρδιογραφία συνταγογραφείται όχι μόνο παρουσία αποκλίσεων κατά την αποκωδικοποίηση των αποτελεσμάτων υπερήχων, αλλά και σε περίπτωση λοίμωξης της μητέρας (ειδικά ιογενούς), λήψης ισχυρών φαρμάκων, κληρονομικής προδιάθεσης, παρουσίας μεταβολικών διαταραχών, καθώς και συγγενών καρδιακών παθολογιών σε μεγαλύτερα παιδιά.
Η εμβρυϊκή ηχοκαρδιογραφία μπορεί επίσης να ανιχνεύσει άλλες συγγενείς μορφές ινοελάστωσης. Για παράδειγμα, ινοελάστωση της δεξιάς κοιλίας, μια εκτεταμένη διαδικασία με ταυτόχρονη βλάβη στην αριστερή κοιλία και στις παρακείμενες δομές: τη δεξιά κοιλία, τις καρδιακές βαλβίδες, τους κόλπους, συνδυασμένες μορφές ινοελάστωσης, ενδομυοκαρδιακή ινοελάστωση με πάχυνση του εσωτερικού τοιχώματος των κοιλιών και εμπλοκή μέρους του μυοκαρδίου στην παθολογική διαδικασία (συνήθως σε συνδυασμό με θρόμβωση του τοιχώματος).
Η ενδοκαρδιακή ινοελάστωση που ανιχνεύεται σε προγεννητική ηλικία έχει πολύ κακή πρόγνωση, επομένως οι γιατροί συνιστούν τη διακοπή της εγκυμοσύνης σε αυτή την περίπτωση. Η πιθανότητα λανθασμένης διάγνωσης αποκλείεται με επαναλαμβανόμενο υπερηχογράφημα της εμβρυϊκής καρδιάς, το οποίο πραγματοποιείται 4 εβδομάδες μετά την πρώτη εξέταση που αποκάλυψε την παθολογία. Είναι σαφές ότι η τελική απόφαση για τη διακοπή ή τη διατήρηση της εγκυμοσύνης παραμένει στους γονείς, αλλά πρέπει να γνωρίζουν σε τι είδους ζωή καταδικάζουν το παιδί.
Η ενδοκαρδιακή ινωδοελάστωση δεν ανιχνεύεται πάντα κατά τη διάρκεια της εγκυμοσύνης, ειδικά αν λάβουμε υπόψη το γεγονός ότι δεν εγγράφονται όλες οι μέλλουσες μητέρες σε μια κλινική γυναικείας υγείας και δεν υποβάλλονται σε προληπτική υπερηχογραφική διάγνωση. Η ασθένεια του παιδιού στη μήτρα της δεν έχει ουσιαστικά καμία επίδραση στην κατάσταση της εγκύου, επομένως η γέννηση ενός άρρωστου μωρού συχνά γίνεται μια δυσάρεστη έκπληξη.
Σε ορισμένες περιπτώσεις, τόσο οι γονείς όσο και οι γιατροί μαθαίνουν για την ασθένεια του μωρού αρκετούς μήνες μετά τη γέννηση του παιδιού. Σε αυτήν την περίπτωση, οι εργαστηριακές εξετάσεις αίματος μπορεί να μην δείξουν τίποτα, εκτός από την αύξηση της συγκέντρωσης νατρίου (υπερνατριαιμία). Αλλά τα αποτελέσματά τους θα είναι χρήσιμα στη διεξαγωγή διαφορικής διάγνωσης για τον αποκλεισμό φλεγμονωδών ασθενειών.
Υπάρχει ακόμα ελπίδα για την ενόργανη διάγνωση. Μια τυπική μελέτη της καρδιάς (ΗΚΓ) δεν είναι ιδιαίτερα ενδεικτική στην περίπτωση της ινοελάστωσης. Βοηθά στον εντοπισμό διαταραχών στην καρδιά και της ηλεκτρικής αγωγιμότητας του καρδιακού μυός, αλλά δεν προσδιορίζει τις αιτίες τέτοιων διαταραχών. Έτσι, μια αλλαγή στην τάση του ΗΚΓ (σε νεότερη ηλικία συνήθως υποτιμάται, σε μεγαλύτερη ηλικία - αντίθετα, υπερβολικά υψηλή) υποδηλώνει καρδιομυοπάθεια, η οποία μπορεί να σχετίζεται όχι μόνο με καρδιακές παθολογίες, αλλά και με μεταβολικές διαταραχές. Η ταχυκαρδία είναι σύμπτωμα καρδιακών παθήσεων. Και εάν επηρεαστούν και οι δύο κοιλίες της καρδιάς, το καρδιογράφημα μπορεί γενικά να φαίνεται φυσιολογικό. [ 8 ]
Η αξονική τομογραφία (CT) είναι ένα εξαιρετικό μη επεμβατικό εργαλείο για την ανίχνευση καρδιαγγειακής ασβεστοποίησης και τον αποκλεισμό της περικαρδίτιδας.[ 9 ]
Η μαγνητική τομογραφία (MRI) μπορεί να είναι χρήσιμη στην ανίχνευση της ινοελάστωσης επειδή η βιοψία είναι επεμβατική. Ένα υποπυκνωμένο χείλος σε μια ακολουθία μυοκαρδιακής έγχυσης και ένα υπερπυκνωμένο χείλος σε μια ακολουθία καθυστερημένης ενίσχυσης υποδηλώνουν ινοελάστωση.[ 10 ]
Αλλά αυτό δεν σημαίνει ότι η μελέτη πρέπει να εγκαταλειφθεί, επειδή βοηθά στον προσδιορισμό της φύσης του έργου της καρδιάς και του βαθμού ανάπτυξης καρδιακής ανεπάρκειας.
Όταν εμφανιστούν συμπτώματα καρδιακής ανεπάρκειας και ο ασθενής συμβουλεύεται γιατρό σχετικά με αυτό, στον ασθενή συνταγογραφούνται επίσης: ακτινογραφία θώρακος, αξονική τομογραφία ή μαγνητική τομογραφία καρδιάς, ηχοκαρδιογράφημα (EchoCG). Σε αμφίβολες περιπτώσεις, είναι απαραίτητο να καταφύγουμε σε βιοψία καρδιακού ιστού με επακόλουθη ιστολογική εξέταση. Η διάγνωση είναι πολύ σοβαρή, επομένως απαιτεί την ίδια προσέγγιση στη διάγνωση, αν και η θεραπεία δεν διαφέρει πολύ από τη συμπτωματική θεραπεία για στεφανιαία νόσο και καρδιακή ανεπάρκεια.
Αλλά ακόμη και μια τόσο σχολαστική εξέταση δεν θα είναι χρήσιμη εάν τα αποτελέσματά της δεν χρησιμοποιηθούν στη διαφορική διάγνωση. Τα αποτελέσματα του ΗΚΓ μπορούν να χρησιμοποιηθούν για τη διαφοροποίηση της οξείας ινοελάστωσης από την ιδιοπαθή μυοκαρδίτιδα, την εξιδρωματική περικαρδίτιδα, την αορτική στένωση. Ταυτόχρονα, οι εργαστηριακές εξετάσεις δεν θα δείξουν σημάδια φλεγμονής (λευκοκυττάρωση, αυξημένη ΤΚΕ κ.λπ.) και οι μετρήσεις θερμοκρασίας δεν θα δείξουν υπερθερμία.
Η ανάλυση των καρδιακών ήχων και φυσημάτων, οι αλλαγές στο μέγεθος των κόλπων και η μελέτη του ιστορικού βοηθούν στη διάκριση της ενδοκαρδιακής ινωδοελάστωσης από την μεμονωμένη ανεπάρκεια της μιτροειδούς βαλβίδας και το ελάττωμα της μιτροειδούς βαλβίδας.
Η ανάλυση των αναμνηστικών δεδομένων είναι χρήσιμη για τη διάκριση μεταξύ της ινοελάστωσης και της καρδιάς και της αορτικής στένωσης. Σε περίπτωση αορτικής στένωσης, αξίζει επίσης να δοθεί προσοχή στη διατήρηση του φλεβοκομβικού ρυθμού και στην απουσία θρομβοεμβολής. Διαταραχές του καρδιακού ρυθμού και εναπόθεση θρόμβων δεν παρατηρούνται ούτε στην εξιδρωματική περικαρδίτιδα, αλλά η νόσος εκδηλώνεται με αύξηση της θερμοκρασίας και του πυρετού.
Η μεγαλύτερη δυσκολία έγκειται στη διαφοροδιάγνωση της ενδοκαρδιακής ινωδοελάστωσης και της συμφορητικής μυοκαρδιοπάθειας. Σε αυτή την περίπτωση, η ινωδοελάστωση, αν και στις περισσότερες περιπτώσεις δεν συνοδεύεται από έντονες διαταραχές της καρδιακής αγωγιμότητας, έχει λιγότερο ευνοϊκή πρόγνωση θεραπείας.
Σε περίπτωση συνδυασμένων παθολογιών, είναι απαραίτητο να δοθεί προσοχή σε τυχόν αποκλίσεις που αποκαλύπτονται κατά τη διάρκεια μιας τομογραφίας ή υπερηχογραφήματος της καρδιάς, επειδή οι συγγενείς ανωμαλίες περιπλέκουν σημαντικά την πορεία της ινοελάστωσης. Εάν ανιχνευθεί συνδυασμένη ενδοκαρδιακή ινοελάστωση στην ενδομήτρια περίοδο, είναι ακατάλληλο να διατηρηθεί η εγκυμοσύνη. Είναι πολύ πιο ανθρώπινο να τερματιστεί.
Διάγνωση πνευμονικής ινοελάστωσης
Η διάγνωση της πνευμονικής ινοελάστωσης απαιτεί επίσης ορισμένες γνώσεις και δεξιότητες από τον γιατρό. Το γεγονός είναι ότι τα συμπτώματα της νόσου είναι αρκετά ετερογενή. Αφενός, υποδηλώνουν συμφορητικές πνευμονοπάθειες (μη παραγωγικός βήχας, δύσπνοια) και αφετέρου, μπορεί επίσης να αποτελούν εκδήλωση καρδιακής παθολογίας. Επομένως, η διάγνωση της νόσου δεν μπορεί να περιοριστεί μόνο στην αναφορά συμπτωμάτων και στην ακρόαση.
Οι εξετάσεις αίματος του ασθενούς βοηθούν στον αποκλεισμό φλεγμονωδών πνευμονικών παθήσεων, αλλά δεν παρέχουν πληροφορίες για ποσοτικές και ποιοτικές αλλαγές στους ιστούς. Η παρουσία σημείων ηωσινοφιλίας βοηθά στη διαφοροποίηση της νόσου από την πνευμονική ίνωση, η οποία είναι παρόμοια σε εκδηλώσεις, αλλά δεν απορρίπτει ούτε επιβεβαιώνει το γεγονός της ινοελάστωσης.
Οι ενόργανες μελέτες θεωρούνται πιο ενδεικτικές: ακτινογραφία θώρακος και τομογραφική εξέταση των αναπνευστικών οργάνων, καθώς και λειτουργικές αναλύσεις, οι οποίες συνίστανται στον προσδιορισμό του αναπνευστικού όγκου, της ζωτικής χωρητικότητας των πνευμόνων και της πίεσης στο όργανο.
Σε περίπτωση πνευμονικής ινωδοελάστωσης, αξίζει να δοθεί προσοχή στη μείωση της λειτουργίας της εξωτερικής αναπνοής, που μετράται κατά τη διάρκεια της σπιρομέτρησης. Η μείωση των ενεργών κυψελιδικών κοιλοτήτων επηρεάζει σημαντικά τη ζωτική χωρητικότητα των πνευμόνων (VCL) και η πάχυνση των τοιχωμάτων των εσωτερικών δομών επηρεάζει την ικανότητα διάχυσης του οργάνου (DCL), η οποία εξασφαλίζει λειτουργίες αερισμού και ανταλλαγής αερίων (με απλά λόγια, απορρόφηση διοξειδίου του άνθρακα από το αίμα και απελευθέρωση οξυγόνου).
Χαρακτηριστικά σημάδια της πλευροπαρεγχυματικής ινωδοελάστωσης είναι ένας συνδυασμός περιορισμένης ροής αέρα στους πνεύμονες (απόφραξη) και μειωμένης διαστολής των πνευμόνων κατά την εισπνοή (περιορισμός), επιδείνωση της εξωτερικής αναπνευστικής λειτουργίας, μέτριας πνευμονικής υπέρτασης (αυξημένη πίεση στους πνεύμονες), που διαγιγνώσκεται στους μισούς ασθενείς.
Μια βιοψία πνευμονικού ιστού δείχνει χαρακτηριστικές αλλαγές στην εσωτερική δομή του οργάνου. Αυτές περιλαμβάνουν: ίνωση του υπεζωκότα και του παρεγχύματος σε συνδυασμό με ελάστωση των κυψελιδικών τοιχωμάτων, συσσώρευση λεμφοκυττάρων στην περιοχή των συμπιεσμένων κυψελιδικών διαφραγμάτων, μετασχηματισμό ινοβλαστών σε μυϊκό ιστό που δεν είναι τυπικός γι' αυτούς και παρουσία οιδηματώδους υγρού.
Η τομογραφία δείχνει βλάβη στους πνεύμονες στα άνω τμήματα με τη μορφή εστιών υπεζωκοτικής συμπύκνωσης και δομικών αλλαγών στο παρέγχυμα. Ο διευρυμένος συνδετικός ιστός των πνευμόνων μοιάζει με μυϊκό ιστό σε χρώμα και ιδιότητες, αλλά ο όγκος των πνευμόνων μειώνεται. Αρκετά μεγάλες κοιλότητες (κύστεις) που περιέχουν αέρα βρίσκονται στο παρέγχυμα. Χαρακτηριστική είναι η μη αναστρέψιμη εστιακή (ή διάχυτη) επέκταση των βρόγχων και των βρογχιολίων (βρογχιεκτασίες έλξης) και η χαμηλή θέση του θόλου του διαφράγματος.
Οι ακτινολογικές εξετάσεις αποκαλύπτουν περιοχές «θολωμένου γυαλιού» και «πνεύμονα κηρήθρας» σε πολλούς ασθενείς, υποδεικνύοντας ανομοιόμορφο αερισμό των πνευμόνων λόγω της παρουσίας εστιών συμπύκνωσης ιστών. Περίπου οι μισοί ασθενείς έχουν διόγκωση των λεμφαδένων και του ήπατος.
Η πνευμονική ινωδοελάστωση θα πρέπει να διαφοροποιείται από την ίνωση που προκαλείται από παρασιτική λοίμωξη και τη συνοδό ηωσινοφιλία, την ενδοκαρδιακή ινωδοελάστωση, τις πνευμονικές παθήσεις με μειωμένο αερισμό και εικόνα «πνεύμονα κηρήθρας», την αυτοάνοση ιστικοτίτιδα Χ (μία μορφή αυτής της παθολογίας με πνευμονική βλάβη ονομάζεται νόσος Hand-Schüller-Christian), τις εκδηλώσεις σαρκοείδωσης και την πνευμονική φυματίωση.
Θεραπεία ινοβλάστηση
Η ινοελάστωση, ανεξάρτητα από το πού εντοπίζεται, θεωρείται μια επικίνδυνη και πρακτικά ανίατη ασθένεια. Οι παθολογικές αλλαγές στον υπεζωκότα και το πνευμονικό παρέγχυμα δεν μπορούν να αποκατασταθούν με φαρμακευτική αγωγή. Και ακόμη και η χρήση ορμονικών αντιφλεγμονωδών φαρμάκων (κορτικοστεροειδή) σε συνδυασμό με βρογχοδιασταλτικά δεν δίνει το επιθυμητό αποτέλεσμα. Τα βρογχοδιασταλτικά βοηθούν στην ελαφρά ανακούφιση της κατάστασης του ασθενούς, ανακουφίζοντας από το αποφρακτικό σύνδρομο, αλλά δεν επηρεάζουν τις διεργασίες που συμβαίνουν στους πνεύμονες, επομένως μπορούν να χρησιμοποιηθούν μόνο ως υποστηρικτική θεραπεία.
Η χειρουργική θεραπεία για την πνευμονική ινοελάστωση είναι επίσης αναποτελεσματική. Η μόνη επέμβαση που θα μπορούσε να αλλάξει την κατάσταση είναι η μεταμόσχευση οργάνου από δότη. Αλλά η μεταμόσχευση πνεύμονα, δυστυχώς, έχει την ίδια δυσμενή πρόγνωση. [ 11 ]
Σύμφωνα με ξένους επιστήμονες, η ινοελάστωση μπορεί επίσης να θεωρηθεί ως μία από τις συχνές επιπλοκές της μεταμόσχευσης βλαστικών κυττάρων πνεύμονα ή μυελού των οστών. Και στις δύο περιπτώσεις, εμφανίζονται αλλαγές στις ίνες του συνδετικού ιστού των πνευμόνων, επηρεάζοντας τη λειτουργία της εξωτερικής αναπνοής.
Η νόσος εξελίσσεται χωρίς θεραπεία (και προς το παρόν δεν υπάρχει αποτελεσματική θεραπεία) και περίπου το 40% των ασθενών πεθαίνουν από αναπνευστική ανεπάρκεια εντός 1,5-2 ετών. Το προσδόκιμο ζωής όσων παραμένουν είναι επίσης σοβαρά περιορισμένο (έως 10-20 έτη), όπως και η ικανότητά τους για εργασία. Το άτομο καθίσταται ανάπηρο.
Η καρδιακή ινοελάστωση θεωρείται επίσης ιατρικά ανίατη ασθένεια, ειδικά αν πρόκειται για συγγενή παθολογία. Συνήθως, τα παιδιά δεν ζουν μέχρι την ηλικία των 2 ετών. Μπορούν να σωθούν μόνο με μεταμόσχευση καρδιάς, η οποία από μόνη της είναι μια δύσκολη επέμβαση με υψηλό βαθμό κινδύνου και απρόβλεπτες συνέπειες, ειδικά σε τόσο νεαρή ηλικία.
Σε ορισμένα μωρά, είναι δυνατή η χειρουργική διόρθωση των συγγενών καρδιακών ανωμαλιών, ώστε να μην επιδεινωθεί η κατάσταση του άρρωστου παιδιού. Σε περίπτωση στένωσης της αρτηρίας, εγκαθίσταται ένας αγγειακός διαστολέας - μια παράκαμψη (αορτοστεφανιαία παράκαμψη). Σε περίπτωση διαστολής της αριστερής κοιλίας της καρδιάς, το σχήμα της αποκαθίσταται γρήγορα. Αλλά ακόμη και μια τέτοια επέμβαση δεν εγγυάται ότι το παιδί θα μπορεί να κάνει χωρίς μεταμόσχευση. Περίπου το 20-25% των μωρών επιβιώνουν και υποφέρουν από καρδιακή ανεπάρκεια σε όλη τους τη ζωή, δηλαδή δεν θεωρούνται υγιή.
Εάν η ασθένεια είναι επίκτητη, αξίζει να αγωνιστούμε για τη ζωή του παιδιού με τη βοήθεια φαρμάκων. Αλλά είναι σημαντικό να καταλάβουμε ότι όσο νωρίτερα εκδηλωθεί η ασθένεια, τόσο πιο δύσκολο θα είναι να την καταπολεμήσουμε.
Η φαρμακευτική αγωγή στοχεύει στην καταπολέμηση και την πρόληψη των επιδεινώσεων της καρδιακής ανεπάρκειας. Στους ασθενείς συνταγογραφούνται τα ακόλουθα καρδιακά φάρμακα:
- αναστολείς του μετατρεπτικού ενζύμου της αγγειοτενσίνης (ACE), οι οποίοι επηρεάζουν την αρτηριακή πίεση και τη διατηρούν εντός φυσιολογικών ορίων (καπτοπρίλη, εναλαπρίλη, βεναζεπρίλη, κ.λπ.),
- βήτα-αναστολείς που χρησιμοποιούνται για τη θεραπεία διαταραχών του καρδιακού ρυθμού, αρτηριακής υπέρτασης και πρόληψης εμφράγματος του μυοκαρδίου (αναπριλίνη, βισοπρολόλη, μετοπρολόλη),
- καρδιακές γλυκοσίδες, οι οποίες, όταν χρησιμοποιούνται για μεγάλο χρονικό διάστημα, όχι μόνο υποστηρίζουν τη λειτουργία της καρδιάς (αυξάνουν την περιεκτικότητα σε κάλιο στα καρδιομυοκύτταρα και βελτιώνουν την αγωγιμότητα του μυοκαρδίου), αλλά είναι επίσης σε θέση να μειώσουν κάπως τον βαθμό πάχυνσης του ενδοκαρδίου (διγοξίνη, γιτοξίνη, στροφανθίνη),
- καλιοσυντηρητικά διουρητικά (σπιρονολακτόνη, βεροσπιρόνη, δεκρίζη), πρόληψη οιδήματος ιστών,
- αντιθρομβωτική θεραπεία με αντιπηκτικά (καρδιομαγνύλ, magnicor), αποτρέποντας τον σχηματισμό θρόμβων αίματος και κυκλοφορικών διαταραχών στα στεφανιαία αγγεία.
Στη συγγενή μορφή ενδοκαρδιακής ινοελάστωσης, η υποστηρικτική θεραπεία δεν προάγει την ανάρρωση, αλλά μειώνει τον κίνδυνο θανάτου από καρδιακή ανεπάρκεια ή θρομβοεμβολή κατά 70-75%. [ 12 ]
Φάρμακα
Όπως μπορούμε να δούμε, η θεραπεία της ενδοκαρδιακής ινοελάστωσης ουσιαστικά δεν διαφέρει από αυτή της καρδιακής ανεπάρκειας. Και στις δύο περιπτώσεις, οι καρδιολόγοι λαμβάνουν υπόψη τη σοβαρότητα της καρδιοπάθειας. Η συνταγογράφηση φαρμάκων είναι αυστηρά ατομική, λαμβάνοντας υπόψη την ηλικία του ασθενούς, τις συνυπάρχουσες ασθένειες, τη μορφή και τον βαθμό της καρδιακής ανεπάρκειας.
Στη θεραπεία της επίκτητης ενδοκαρδιακής ινοελάστωσης, χρησιμοποιούνται φάρμακα 5 ομάδων. Ας εξετάσουμε ένα φάρμακο από κάθε ομάδα.
Η «εναλαπρίλη» είναι ένα φάρμακο από την ομάδα των αναστολέων ΜΕΑ, που παράγεται με τη μορφή δισκίων διαφόρων δοσολογιών. Το φάρμακο αυξάνει τη στεφανιαία ροή αίματος, διαστέλλει τις αρτηρίες, μειώνει την αρτηριακή πίεση χωρίς να επηρεάζει την εγκεφαλική κυκλοφορία, επιβραδύνει και μειώνει την επέκταση της αριστερής κοιλίας της καρδιάς. Το φάρμακο βελτιώνει την παροχή αίματος στο μυοκάρδιο, μειώνοντας τις επιπτώσεις της ισχαιμίας, μειώνει ελαφρώς την πήξη του αίματος, αποτρέποντας τον σχηματισμό θρόμβων αίματος, έχει ελαφρά διουρητική δράση.
Σε περίπτωση καρδιακής ανεπάρκειας, το φάρμακο συνταγογραφείται για περίοδο μεγαλύτερη των έξι μηνών ή σε μόνιμη βάση. Η χορήγηση του φαρμάκου ξεκινά με ελάχιστη δόση (2,5 mg), αυξάνοντας σταδιακά κατά 2,5-5 mg κάθε 3-4 ημέρες. Η μόνιμη δόση θα είναι αυτή που είναι καλά ανεκτή από τον ασθενή και διατηρεί την αρτηριακή πίεση εντός του φυσιολογικού εύρους.
Η μέγιστη ημερήσια δόση είναι 40 mg. Μπορεί να ληφθεί μία φορά ή να διαιρεθεί σε 2 δόσεις.
Εάν η αρτηριακή πίεση είναι κάτω από το φυσιολογικό, η δόση μειώνεται σταδιακά. Η θεραπεία με εναλαπρίλη δεν πρέπει να διακόπτεται απότομα. Συνιστάται η λήψη δόσης συντήρησης 5 mg την ημέρα.
Το φάρμακο προορίζεται για τη θεραπεία ενήλικων ασθενών, αλλά μπορεί επίσης να συνταγογραφηθεί σε παιδί (η ασφάλεια δεν έχει επίσημα τεκμηριωθεί, αλλά στην περίπτωση της ινοελάστωσης, διακυβεύεται η ζωή ενός μικρού ασθενούς, επομένως λαμβάνεται υπόψη ο λόγος κινδύνου). Ο αναστολέας ΜΕΑ δεν συνταγογραφείται σε ασθενείς με δυσανεξία στα συστατικά του φαρμάκου, με πορφυρία, εγκυμοσύνη και κατά τη διάρκεια του θηλασμού. Εάν ο ασθενής είχε προηγουμένως οίδημα του Quincke κατά τη λήψη οποιωνδήποτε φαρμάκων αυτής της ομάδας, η εναλαπρίλη απαγορεύεται.
Πρέπει να δίνεται προσοχή κατά τη συνταγογράφηση του φαρμάκου σε ασθενείς με συνυπάρχουσες παθολογίες: σοβαρές νεφρικές και ηπατικές παθήσεις, υπερκαλιαιμία, υπεραλδοστερονισμός, στένωση αορτικής ή μιτροειδούς βαλβίδας, συστηματικές παθολογίες του συνδετικού ιστού, καρδιακή ισχαιμία, εγκεφαλική νόσο, σακχαρώδης διαβήτης.
Κατά τη θεραπεία με το φάρμακο, μην λαμβάνετε συμβατικά διουρητικά για να αποφύγετε την αφυδάτωση και την ισχυρή υποτασική δράση. Η ταυτόχρονη χορήγηση με καλιοσυντηρητικά διουρητικά απαιτεί προσαρμογή της δόσης, καθώς υπάρχει υψηλός κίνδυνος υπερκαλιαιμίας, η οποία με τη σειρά της προκαλεί καρδιακή αρρυθμία, επιληπτικές κρίσεις, μειωμένο μυϊκό τόνο, αυξημένη αδυναμία κ.λπ.
Το φάρμακο "Εναλαπρίλη" είναι συνήθως καλά ανεκτό, αλλά ορισμένοι ασθενείς μπορεί να εμφανίσουν παρενέργειες. Οι πιο συχνές είναι: έντονη μείωση της αρτηριακής πίεσης έως και κατάρρευση, πονοκεφάλους και ζάλη, διαταραχές ύπνου, αυξημένη κόπωση, αναστρέψιμη απώλεια ισορροπίας, ακοής και όρασης, εμφάνιση εμβοών, δύσπνοια, βήχας χωρίς έκκριση πτυέλων, αλλαγές στη σύνθεση του αίματος και των ούρων, που συνήθως υποδηλώνουν κακή λειτουργία του ήπατος και των νεφρών. Πιθανά: τριχόπτωση, μειωμένη σεξουαλική επιθυμία, συμπτώματα "εξάψεων" (αίσθημα θερμότητας και αίσθημα παλμών, υπεραιμία του δέρματος του προσώπου κ.λπ.).
Η «βισοπρολόλη» είναι ένας βήτα-αναστολέας με επιλεκτική δράση, ο οποίος έχει υποτασική και αντιισχαιμική δράση, βοηθά στην καταπολέμηση των εκδηλώσεων ταχυκαρδίας και αρρυθμίας. Ένα οικονομικό φάρμακο με τη μορφή δισκίων, που αποτρέπει την εξέλιξη της καρδιακής ανεπάρκειας στην ενδοκαρδιακή ινωδοελάστωση. [ 13 ]
Όπως πολλά άλλα φάρμακα που συνταγογραφούνται για στεφανιαία νόσο και συμφορητική καρδιακή ανεπάρκεια, η βισοπρολόλη συνταγογραφείται για μεγάλο χρονικό διάστημα. Συνιστάται να λαμβάνεται το πρωί πριν ή κατά τη διάρκεια των γευμάτων.
Όσον αφορά τις συνιστώμενες δοσολογίες, αυτές επιλέγονται ξεχωριστά ανάλογα με τις μετρήσεις της αρτηριακής πίεσης και τα φάρμακα που συνταγογραφούνται παράλληλα με αυτό το φάρμακο. Κατά μέσο όρο, μια εφάπαξ (επίσης ημερήσια) δόση είναι 5-10 mg, αλλά με μια μικρή αύξηση της πίεσης μπορεί να μειωθεί στα 2,5 mg. Η μέγιστη δόση που μπορεί να συνταγογραφηθεί σε έναν ασθενή με φυσιολογικά λειτουργικούς νεφρούς είναι 20 mg, αλλά μόνο με σταθερά υψηλή αρτηριακή πίεση.
Η αύξηση των ενδεικνυόμενων δοσολογιών είναι δυνατή μόνο με την άδεια του γιατρού. Αλλά σε περίπτωση σοβαρών ηπατικών και νεφρικών παθήσεων, τα 10 mg θεωρούνται η μέγιστη επιτρεπόμενη δόση.
Στη σύνθετη θεραπεία της καρδιακής ανεπάρκειας σε σχέση με τη δυσλειτουργία της αριστερής κοιλίας, η οποία εμφανίζεται συχνότερα με ινοελάστωση, επιλέγεται μια αποτελεσματική δόση αυξάνοντας σταδιακά τη δόση κατά 1,25 mg. Σε αυτή την περίπτωση, ξεκινούν με την ελάχιστη δυνατή δόση (1,25 mg). Η δόση αυξάνεται σε διαστήματα 1 εβδομάδας.
Όταν η δόση φτάσει τα 5 mg, το διάστημα αυξάνεται σε 28 ημέρες. Μετά από 4 εβδομάδες, η δόση αυξάνεται κατά 2,5 mg. Τηρώντας αυτό το διάστημα και τον κανόνα, φτάνουν τα 10 mg, τα οποία ο ασθενής θα πρέπει να λαμβάνει για μεγάλο χρονικό διάστημα ή συνεχώς.
Εάν μια τέτοια δόση δεν είναι καλά ανεκτή, μειώνεται σταδιακά σε ένα άνετο επίπεδο. Η διακοπή της θεραπείας με βήτα-αναστολέα δεν πρέπει επίσης να γίνεται απότομα.
Το φάρμακο δεν πρέπει να συνταγογραφείται σε περίπτωση υπερευαισθησίας στις δραστικές και βοηθητικές ουσίες του φαρμάκου, οξείας και μη αντιρροπούμενης καρδιακής ανεπάρκειας, καρδιογενούς σοκ, κολποκοιλιακού αποκλεισμού βαθμού 2-3, βραδυκαρδίας, σταθερά χαμηλής αρτηριακής πίεσης και ορισμένων άλλων καρδιακών παθολογιών, σοβαρού βρογχικού άσθματος, βρογχικής απόφραξης, σοβαρών διαταραχών της περιφερικής κυκλοφορίας, μεταβολικής οξέωσης.
Απαιτείται προσοχή κατά τη συνταγογράφηση σύνθετης θεραπείας. Επομένως, δεν συνιστάται ο συνδυασμός της Βισοπρολόλης με ορισμένα αντιαρρυθμικά φάρμακα (κινιδίνη, λιδοκαΐνη, φαινυτοΐνη, κ.λπ.), ανταγωνιστές ασβεστίου και φάρμακα κεντρικής υποτασικής δράσης.
Δυσάρεστα συμπτώματα και διαταραχές που είναι πιθανά κατά τη διάρκεια της θεραπείας με Βισοπρολόλη: αυξημένη κόπωση, πονοκέφαλοι, εξάψεις, διαταραχές ύπνου, πτώση της αρτηριακής πίεσης και ζάλη κατά το σήκωμα από το κρεβάτι, απώλεια ακοής, γαστρεντερικά συμπτώματα, ηπατικές και νεφρικές διαταραχές, μειωμένη ισχύς, μυϊκή αδυναμία και κράμπες. Μερικές φορές οι ασθενείς παραπονιούνται για διαταραχές της περιφερικής κυκλοφορίας, οι οποίες εκδηλώνονται με τη μορφή μείωσης της θερμοκρασίας ή μουδιάσματος των άκρων, ειδικά των δακτύλων των χεριών και των ποδιών.
Παρουσία συνυπαρχουσών ασθενειών του βρογχοπνευμονικού συστήματος, των νεφρών, του ήπατος και του σακχαρώδους διαβήτη, ο κίνδυνος ανεπιθύμητων ενεργειών είναι υψηλότερος, γεγονός που υποδηλώνει επιδείνωση της νόσου.
Η «διγοξίνη» είναι μια δημοφιλής καρδιακή γλυκοσίδη χαμηλού κόστους με βάση το φυτό δακτυλίτιδα, η οποία χορηγείται αυστηρά με ιατρική συνταγή (σε δισκία) και πρέπει να χρησιμοποιείται υπό την επίβλεψή του. Η θεραπεία με ένεση πραγματοποιείται σε νοσοκομειακό περιβάλλον κατά την επιδείνωση της στεφανιαίας νόσου και της συμφορητικής καρδιακής ανεπάρκειας, τα δισκία συνταγογραφούνται συνεχώς σε ελάχιστες αποτελεσματικές δόσεις, καθώς το φάρμακο έχει τοξική και ναρκωτική δράση.
Το θεραπευτικό αποτέλεσμα συνίσταται στην αλλαγή της έντασης και του πλάτους των μυοκαρδιακών συσπάσεων (δίνει ενέργεια στην καρδιά, την υποστηρίζει σε ισχαιμικές καταστάσεις). Το φάρμακο έχει επίσης αγγειοδιασταλτική (μειώνει τη συμφόρηση) και κάποια διουρητική δράση, η οποία βοηθά στην ανακούφιση του οιδήματος και στη μείωση της σοβαρότητας της αναπνευστικής ανεπάρκειας, που εκδηλώνεται ως δύσπνοια.
Ο κίνδυνος της διγοξίνης και άλλων καρδιακών γλυκοσίδων είναι ότι, σε περίπτωση υπερδοσολογίας, μπορούν να προκαλέσουν καρδιακή αρρυθμία που προκαλείται από αυξημένη διεγερσιμότητα του μυοκαρδίου.
Σε περίπτωση επιδείνωσης της CHF, το φάρμακο συνταγογραφείται με τη μορφή ενέσεων, επιλέγοντας μια μεμονωμένη δοσολογία λαμβάνοντας υπόψη τη σοβαρότητα της πάθησης και την ηλικία του ασθενούς. Όταν η κατάσταση σταθεροποιηθεί, μεταβαίνουν σε δισκία.
Συνήθως, η τυπική εφάπαξ δόση του φαρμάκου είναι 0,25 mg. Η συχνότητα χορήγησης μπορεί να κυμαίνεται από 1 έως 5 φορές την ημέρα σε ίσα διαστήματα. Στο οξύ στάδιο της CHF, η ημερήσια δόση μπορεί να φτάσει τα 1,25 mg, όταν η κατάσταση σταθεροποιηθεί σε μόνιμη βάση, είναι απαραίτητο να ληφθεί δόση συντήρησης 0,25 (λιγότερο συχνά 0,5) mg την ημέρα.
Κατά τη συνταγογράφηση του φαρμάκου σε παιδιά, λαμβάνεται υπόψη το βάρος του ασθενούς. Μια αποτελεσματική και ασφαλής δόση υπολογίζεται ως 0,05-0,08 mg ανά kg σωματικού βάρους. Αλλά το φάρμακο δεν συνταγογραφείται συνεχώς, αλλά για 1-7 ημέρες.
Η δοσολογία της καρδιακής γλυκοσίδης πρέπει να συνταγογραφείται από γιατρό, λαμβάνοντας υπόψη την κατάσταση και την ηλικία του ασθενούς. Ταυτόχρονα, είναι πολύ επικίνδυνο να προσαρμόζετε τις δόσεις ανεξάρτητα ή να λαμβάνετε 2 φάρμακα με τέτοιο αποτέλεσμα ταυτόχρονα.
Η «διγοξίνη» δεν συνταγογραφείται για ασταθή στηθάγχη, σοβαρές καρδιακές αρρυθμίες, κολποκοιλιακό αποκλεισμό βαθμού 2-3, καρδιακό επιπωματισμό, σύνδρομο Adams-Stokes-Morgagni, μεμονωμένη στένωση διγλώχινας βαλβίδας και στένωση αορτής, συγγενή καρδιακή ανωμαλία που ονομάζεται σύνδρομο Wolff-Parkinson-White, υπερτροφική αποφρακτική μυοκαρδιοπάθεια, ενδο-, περι- και μυοκαρδίτιδα, ανεύρυσμα θωρακικής αορτής, υπερασβεστιαιμία, υποκαλιαιμία και ορισμένες άλλες παθολογίες. Ο κατάλογος των αντενδείξεων είναι αρκετά μεγάλος και περιλαμβάνει σύνδρομα με πολλαπλές εκδηλώσεις, επομένως η απόφαση για τη δυνατότητα χρήσης αυτού του φαρμάκου μπορεί να ληφθεί μόνο από ειδικό.
Η διγοξίνη έχει επίσης παρενέργειες. Αυτές περιλαμβάνουν διαταραχές του καρδιακού ρυθμού (ως αποτέλεσμα λανθασμένα επιλεγμένης δόσης και υπερδοσολογίας), απώλεια όρεξης, ναυτία (συχνά με έμετο), διαταραχές του εντέρου, σοβαρή αδυναμία και υψηλή κόπωση, πονοκεφάλους, εμφάνιση "μυγών" μπροστά στα μάτια, μείωση του επιπέδου των αιμοπεταλίων και διαταραχές πήξης του αίματος, αλλεργικές αντιδράσεις. Τις περισσότερες φορές, η εμφάνιση αυτών και άλλων συμπτωμάτων σχετίζεται με τη λήψη μεγάλων δόσεων του φαρμάκου, λιγότερο συχνά με μακροχρόνια θεραπεία.
Η «σπιρονολακτόνη» είναι ένας ανταγωνιστής των μεταλλοκορτικοειδών. Έχει διουρητική δράση, προάγοντας την απέκκριση νατρίου, χλωρίου και νερού, αλλά συγκρατώντας το κάλιο, το οποίο είναι απαραίτητο για την κανονική λειτουργία της καρδιάς, καθώς η αγώγιμη λειτουργία της βασίζεται κυρίως σε αυτό το στοιχείο. Βοηθά στην ανακούφιση του οιδήματος. Χρησιμοποιείται ως ανοσοενισχυτικό στην συμφορητική καρδιακή ανεπάρκεια.
Σε περίπτωση συμφορητικής καρδιακής ανεπάρκειας, το φάρμακο συνταγογραφείται ανάλογα με τη φάση της νόσου. Σε περίπτωση επιδείνωσης, το φάρμακο μπορεί να συνταγογραφηθεί τόσο με τη μορφή ενέσεων όσο και σε δισκία σε δόση 50-100 mg την ημέρα. Όταν η κατάσταση σταθεροποιηθεί, συνταγογραφείται δόση συντήρησης 25-50 mg για μεγάλο χρονικό διάστημα. Εάν η ισορροπία καλίου και νατρίου διαταραχθεί προς μείωση του πρώτου, η δόση μπορεί να αυξηθεί μέχρι να επιτευχθεί μια κανονική συγκέντρωση ιχνοστοιχείων.
Στην παιδιατρική, η αποτελεσματική δοσολογία υπολογίζεται με βάση την αναλογία 1-3 mg σπιρονολακτόνης ανά κιλό σωματικού βάρους του ασθενούς.
Όπως μπορούμε να δούμε, και εδώ, η επιλογή της συνιστώμενης δόσης είναι ατομική, όπως συμβαίνει με τη συνταγογράφηση πολλών άλλων φαρμάκων που χρησιμοποιούνται στην καρδιολογία.
Αντενδείξεις για τη χρήση ενός διουρητικού μπορεί να είναι: υπερβολικό κάλιο ή χαμηλά επίπεδα νατρίου στο σώμα, παθολογία που σχετίζεται με την απουσία ούρησης (ανουρία), σοβαρή νεφρική νόσο με μειωμένη απόδοση. Το φάρμακο δεν συνταγογραφείται σε έγκυες γυναίκες και θηλάζουσες μητέρες, καθώς και σε άτομα που έχουν δυσανεξία στα συστατικά του φαρμάκου.
Απαιτείται προσοχή κατά τη χρήση του φαρμάκου σε ασθενείς με κολποκοιλιακό καρδιακό αποκλεισμό (μπορεί να επιδεινωθεί), υπερβολικό ασβέστιο (υπερασβεστιαιμία), μεταβολική οξέωση, σακχαρώδη διαβήτη, διαταραχές της εμμήνου ρύσεως και ηπατική νόσο.
Η λήψη του φαρμάκου μπορεί να προκαλέσει πονοκεφάλους, υπνηλία, απώλεια ισορροπίας και συντονισμού των κινήσεων (αταξία), διόγκωση των μαστικών αδένων στους άνδρες (γυναικομαστία) και ανικανότητα, αλλαγές στη φύση της εμμήνου ρύσεως, τράχυνση της φωνής και υπερβολική τριχοφυΐα στις γυναίκες (υπερτρίχωση), πόνο στο επιγάστριο και γαστρεντερικές διαταραχές, εντερικό κολικό, νεφρική δυσλειτουργία και ανισορροπία μετάλλων. Είναι πιθανές δερματικές και αλλεργικές αντιδράσεις.
Οι παρενέργειες παρατηρούνται συνήθως όταν υπερβαίνεται η απαιτούμενη δόση. Οίδημα μπορεί να εμφανιστεί όταν η δόση είναι ανεπαρκής.
Το "Magnicor" είναι ένα φάρμακο που αποτρέπει τον σχηματισμό θρόμβων αίματος, με βάση το ακετυλοσαλικυλικό οξύ και το υδροξείδιο του μαγνησίου. Ένα από τα αποτελεσματικά μέσα αντιθρομβωτικής θεραπείας που συνταγογραφείται για καρδιακή ανεπάρκεια. Έχει αναλγητική, αντιφλεγμονώδη, αντιαιμοπεταλιακή δράση, επηρεάζει την αναπνευστική λειτουργία. Το υδροξείδιο του μαγνησίου μειώνει την αρνητική επίδραση του ακετυλοσαλικυλικού οξέος στον γαστρεντερικό βλεννογόνο.
Σε περίπτωση ενδομυοκαρδιακής ινοελάστωσης, το φάρμακο συνταγογραφείται για προφυλακτικούς σκοπούς, επομένως τηρείται η ελάχιστη αποτελεσματική δόση - 75 mg, η οποία αντιστοιχεί σε 1 δισκίο. Σε περίπτωση καρδιακής ισχαιμίας λόγω σχηματισμού θρόμβου και επακόλουθης στένωσης του αυλού των στεφανιαίων αγγείων, η αρχική δόση είναι 2 δισκία και η δόση συντήρησης αντιστοιχεί στην προφυλακτική δόση.
Η υπέρβαση της συνιστώμενης δοσολογίας αυξάνει σημαντικά τον κίνδυνο αιμορραγίας που είναι δύσκολο να σταματήσει.
Οι δοσολογίες ενδείκνυνται για ενήλικες ασθενείς λόγω του γεγονότος ότι το φάρμακο περιέχει ακετυλοσαλικυλικό οξύ, η χρήση του οποίου σε ηλικία κάτω των 15 ετών μπορεί να έχει σοβαρές συνέπειες.
Το φάρμακο δεν συνταγογραφείται σε ασθενείς παιδικής ηλικίας και πρώιμης εφηβείας, σε περίπτωση δυσανεξίας στο ακετυλοσαλικυλικό οξύ και σε άλλα συστατικά του φαρμάκου, άσθμα "ασπιρίνης" (ιστορικό), οξεία διαβρωτική γαστρίτιδα, πεπτικό έλκος, αιμορραγική διάθεση, σοβαρές ηπατικές και νεφρικές παθήσεις, σε περίπτωση σοβαρής μη αντιρροπούμενης καρδιακής ανεπάρκειας.
Κατά τη διάρκεια της εγκυμοσύνης, το Magnicor συνταγογραφείται μόνο σε περιπτώσεις απόλυτης ανάγκης και μόνο στο 1ο-2ο τρίμηνο, λαμβάνοντας υπόψη την πιθανή αρνητική επίδραση στο έμβρυο και την πορεία της εγκυμοσύνης. Στο 3ο τρίμηνο της εγκυμοσύνης, μια τέτοια θεραπεία είναι ανεπιθύμητη, καθώς συμβάλλει στη μείωση της συσταλτικότητας της μήτρας (παρατεταμένος τοκετός) και μπορεί να προκαλέσει σοβαρή αιμορραγία. Το έμβρυο μπορεί να έχει πνευμονική υπέρταση και νεφρική δυσλειτουργία.
Οι παρενέργειες του φαρμάκου περιλαμβάνουν συμπτώματα από το γαστρεντερικό σωλήνα (δυσπεψία, επιγαστρικό και κοιλιακό άλγος, κάποιος κίνδυνος γαστρικής αιμορραγίας με την ανάπτυξη αναιμίας από ανεπάρκεια σιδήρου). Στο πλαίσιο της λήψης του φαρμάκου, είναι πιθανές ρινορραγίες, αιμορραγία των ούλων και οργάνων του ουροποιητικού συστήματος,
Η υπερδοσολογία μπορεί να προκαλέσει ζάλη, λιποθυμία και βουητό στα αυτιά. Οι αλλεργικές αντιδράσεις δεν είναι ασυνήθιστες, ειδικά σε περιπτώσεις υπερευαισθησίας στα σαλικυλικά. Ωστόσο, η αναφυλαξία και η αναπνευστική ανεπάρκεια είναι σπάνιες παρενέργειες.
Η επιλογή των φαρμάκων σε σύνθετη θεραπεία και οι συνιστώμενες δοσολογίες πρέπει να είναι αυστηρά εξατομικευμένες. Ιδιαίτερη προσοχή πρέπει να δίνεται στη θεραπεία εγκύων γυναικών, θηλαζουσών μητέρων, παιδιών και ηλικιωμένων ασθενών.
Παραδοσιακή ιατρική και ομοιοπαθητική
Η καρδιακή ινοελάστωση είναι μια σοβαρή και σοβαρή ασθένεια με χαρακτηριστική προοδευτική πορεία και ουσιαστικά καμία πιθανότητα ανάρρωσης. Είναι σαφές ότι η αποτελεσματική θεραπεία μιας τέτοιας ασθένειας με λαϊκές θεραπείες είναι αδύνατη. Οι παραδοσιακές ιατρικές συνταγές, οι οποίες καταλήγουν κυρίως στη φυτική θεραπεία, μπορούν να χρησιμοποιηθούν μόνο ως βοηθητικό μέσο και μόνο με την άδεια ενός γιατρού, ώστε να μην περιπλέκεται μια ήδη κακή πρόγνωση.
Όσον αφορά τα ομοιοπαθητικά φάρμακα, η χρήση τους δεν απαγορεύεται και μπορεί να αποτελέσει μέρος μιας ολοκληρωμένης θεραπείας για την καρδιακή ανεπάρκεια. Ωστόσο, σε αυτήν την περίπτωση, δεν μιλάμε τόσο για θεραπεία όσο για την πρόληψη της εξέλιξης της συμφορητικής καρδιακής ανεπάρκειας.
Τα φάρμακα πρέπει να συνταγογραφούνται από έναν έμπειρο ομοιοπαθητικό και το ζήτημα της δυνατότητας ένταξής τους σε σύνθετη θεραπεία εμπίπτει στην αρμοδιότητα του θεράποντος ιατρού.
Ποια ομοιοπαθητικά φάρμακα βοηθούν στην καθυστέρηση της εξέλιξης της καρδιακής ανεπάρκειας στην ινοελάστωση; Στην οξεία καρδιακή ανεπάρκεια, οι ομοιοπαθητικοί στρέφονται στη βοήθεια των ακόλουθων φαρμάκων: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Παρά την ομοιότητα των ενδείξεων, κατά την επιλογή ενός αποτελεσματικού φαρμάκου, οι γιατροί βασίζονται στις εξωτερικές εκδηλώσεις της ισχαιμίας με τη μορφή κυάνωσης (ο βαθμός και η συχνότητά της) και στη φύση του συνδρόμου πόνου.
Σε περίπτωση συμφορητικής καρδιακής ανεπάρκειας, τα ακόλουθα μπορούν να συμπεριληφθούν στη θεραπεία συντήρησης: Lachesis και Nayu, Lycopus (στα αρχικά στάδια καρδιακής διεύρυνσης), Laurocerasus (για δύσπνοια σε ηρεμία), Latrodectus mactans (για βαλβιδικές παθολογίες), σκευάσματα κράταιγου (ιδιαίτερα χρήσιμα για ενδομυοκαρδιακές αλλοιώσεις).
Σε περίπτωση ισχυρού καρδιακού παλμού, μπορούν να συνταγογραφηθούν τα ακόλουθα για συμπτωματική θεραπεία: Spigelia, Glonoinum (για ταχυκαρδία), Aurum metallicum (για υπέρταση).
Για τη μείωση της σοβαρότητας της δύσπνοιας, βοηθούν τα ακόλουθα: Grindelia, Spongia και Lahegis. Για την ανακούφιση του καρδιακού πόνου, μπορούν να συνταγογραφηθούν τα ακόλουθα: Cactus, Cereus, Naya, Cuprum, για την ανακούφιση του άγχους σε αυτό το πλαίσιο - Aconitum. Στην ανάπτυξη καρδιακού άσθματος, ενδείκνυνται τα ακόλουθα: Digitalis, Laurocerasus, Lycopus.
Πρόληψη
Η πρόληψη της επίκτητης ινοελάστωσης της καρδιάς και των πνευμόνων συνίσταται στην πρόληψη και την έγκαιρη θεραπεία μολυσματικών και φλεγμονωδών ασθενειών, ειδικά όταν πρόκειται για βλάβη σε ζωτικά όργανα. Η αποτελεσματική θεραπεία της υποκείμενης νόσου βοηθά στην πρόληψη επικίνδυνων συνεπειών, στις οποίες περιλαμβάνεται η ινοελάστωση. Αυτός είναι ένας εξαιρετικός λόγος για να φροντίζετε καλά την υγεία σας και την υγεία των μελλοντικών γενεών, το λεγόμενο έργο για ένα υγιές μέλλον και μακροζωία.
Πρόβλεψη
Οι αλλαγές στον συνδετικό ιστό που σχετίζονται με την καρδιακή και πνευμονική ινοελάστωση θεωρούνται μη αναστρέψιμες. Αν και ορισμένα φάρμακα μπορούν να μειώσουν κάπως το πάχος του ενδοκαρδίου με μακροχρόνια θεραπεία, δεν εγγυώνται ίαση. Αν και η πάθηση δεν είναι πάντα θανατηφόρα, η πρόγνωση εξακολουθεί να είναι σχετικά κακή. Το ποσοστό 4ετούς επιβίωσης είναι 77%. [ 14 ]
Η χειρότερη πρόγνωση, όπως έχουμε ήδη αναφέρει, είναι με τη συγγενή μορφή καρδιακής ινοελάστωσης, οι εκδηλώσεις καρδιακής ανεπάρκειας στην οποία είναι ορατές ήδη από τις πρώτες εβδομάδες και μήνες της ζωής του παιδιού. Μόνο μια μεταμόσχευση καρδιάς μπορεί να σώσει το μωρό, η οποία από μόνη της είναι μια επικίνδυνη επέμβαση σε τόσο πρώιμο στάδιο και πρέπει να γίνει πριν από τα 2 χρόνια. Τέτοια παιδιά συνήθως δεν ζουν περισσότερο.
Άλλες επεμβάσεις επιτρέπουν μόνο την αποφυγή του πρόωρου θανάτου του παιδιού (και όχι πάντα), αλλά δεν μπορούν να το θεραπεύσουν πλήρως από καρδιακή ανεπάρκεια. Ο θάνατος επέρχεται με την απορύθμιση και την ανάπτυξη αναπνευστικής ανεπάρκειας.
Η πρόγνωση για την πνευμονική ινοελάστωση εξαρτάται από τα χαρακτηριστικά της νόσου. Εάν τα συμπτώματα αναπτυχθούν ταχέως, οι πιθανότητες είναι εξαιρετικά μικρές. Εάν η νόσος εξελιχθεί σταδιακά, ο ασθενής μπορεί να ζήσει για περίπου 10-20 χρόνια, μέχρι να εμφανιστεί αναπνευστική ανεπάρκεια λόγω αλλαγών στις κυψελίδες των πνευμόνων.
Πολλές δύσκολες στην αντιμετώπιση παθολογίες μπορούν να αποφευχθούν εάν ληφθούν προληπτικά μέτρα. Στην περίπτωση της καρδιακής ινοελάστωσης, πρόκειται, πρώτα απ 'όλα, για την πρόληψη εκείνων των παραγόντων που μπορούν να επηρεάσουν την ανάπτυξη της καρδιάς και του κυκλοφορικού συστήματος του εμβρύου (με εξαίρεση την κληρονομική προδιάθεση και τις μεταλλάξεις, έναντι των οποίων οι γιατροί είναι ανίσχυροι). Εάν δεν μπορούν να αποφευχθούν, η έγκαιρη διάγνωση βοηθά στην αναγνώριση της παθολογίας σε ένα στάδιο όπου είναι δυνατή η διακοπή της εγκυμοσύνης, η οποία σε αυτή την περίπτωση θεωρείται ανθρώπινη.

